Claquages des muscles ischio-jambiers de la face postérieure de la cuisse
Soulignons d'emblée la gravité clinique (douleurs+++, encoche, ecchymose retardée), fonctionnelle (impotence+++) paraclinique (échographie et IRM) des lésions de désinsertion proximale des IJ qui relèvent d'une chirurgie d'urgence ou du moins d'une prise en charge chirurgicale spécialisée, rapide.
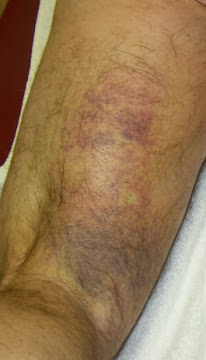
Il sera suivi au mieux dans un deuxième temps par un protocole de réhabilitation kinésithérapique à base d'exercices de type excentrique sub-maximaux (E-protocole) suivant des modalités bien définies chez les sportifs. Le E protocole s'est avéré des plus efficients en terme de raccourcissement des délais de reprise sportive et de récidives.
Enfin la recherche d'un déséquilibre isocinétique IJ / Q < 0,8 en début de saison sportive et leur correction et la traque aux dysfonctions vertébrales lombaires basses générées par un dysentraînement (excés de charges lourdes dépassant les capacités de résistance des disques intervertébraux lombaires bas) et leur prise en charge constituent la meilleure des préventions possible.
Introduction
Les IJ interviennent de façon prépondérante dans les courses de vitesse et dans les sauts en athlétisme et ils le font payer très chèrement aux sprinters et aux sauteurs durant toute leur carrière. Soulignons d'emblée que cette propension des muscles ischio-jambiers à se blesser, est liée à l'adaptation phylogénétique (syndrome de Lucy) à la station bipède de la musculature sous pelvienne qui s'est faite en deux temps: d'abord bipède intermittente avec une forte action antigravitaire des muscles de la cuisse, puis permanente avec obligation pour les IJ, qui travaillent le plus souvent en excentrique, de s'étirer à la marche et à la course et le moins que l'on puisse dire est que ces IJ prévus à l'origine pour une fonction statique de maintien de l'équilibre et de la station debout (et donc à vitesse de contraction lente), ne sont pas taillés au départ pour les courses de vitesse et de saut, ce qui explique leur extrême vulnérabilité dans les activités de ce type.
NB: Cette extrême vulnérabilité j'ai pu la constater tout récemment (11 et 12 février 2017) aux championnats de France indoor cadets et juniors d'athlétisme et le moins que l'on puisse dire c'est que le claquage des muscles ischio-jambiers de la cuisse (biceps fémoral +++) a été la lésion traumatique la plus fréquente recensée par le service médical de ces championnats et ce malgré une sensibilisation par la commission médicale de la FFA en direction des clubs et des efforts de prévention de la part des athlètes et de leurs coaches. Compte tenu de leur fréquence et du taux élevé de récidives, les IJ restent décidément toujours le groupe musculaire le plus à risque en Athlétisme.
Fort des constations médicales que j'ai pu observer récemment et tout le long de ma carrière de médecin du sport, les problèmes posés par les IJ restent toujours préoccupants. Malgré des connaissances sur le sujet et les données de la littérature que sont pourtant diverses et variées en particulier dans le milieu du football, les avis divergent non pas tant sur le diagnostic clinique complété par l'imagerie de première intention représenté par l'échographie qu'il est préférable de faire après les premiers jours d'évolution et la prise en charge maintenant assez bien codifiée, mais plutôt sur: comment les prévenir. Et si en matière de prévention, un bilan isocinétique en début de saison semble de plus en plus incontournable (c'est ce que propose depuis peu la commission médicale de la FFA à tous les athlètes de haut niveau, avec le calcul pour chaque cuisse du ratio quadriceps en concentrique / IJ en excentrique à la recherche d'un déficit de force sur les IJ) et si le travail progressif en excentrique en curatif est bien établi, les IJ étant des muscles à forte charpente fibreuse interne et externe, caractéristique qui avec bien d'autres les rend structurellement raides, il s'avère que cette raideur protège les IJ d'un étirement maximal qu'ils ne peuvent pas physiologiquement assumer.
Phylogénétiquement

Leurs terminaisons
Le biceps s'inserre en distal sur le versant postéro-latéral de la tête fibulaire. Le semi tendineux se fixe en distal au niveau de la partie médiale du tibia, quant au semi membraneux, il rejoint l’épiphyse supérieure du tibia et la partie supérieure de la coque condylienne latérale.
L'innervation
A noter que le biceps fémoral, le plus exposé aux blessures est innervé par deux branches différentes du nerf sciatique : le chef long biceps par la portion tibiale et le chef court par la portion fibulaire. Cette double innervation pourrait être une des multiples causes des lésions des IJ par incoordination des contractions musculaires entre les deux chefs en particulier si les deux derniers étages lombaires sont le siège de dérangements vertébraux (DIM de Robert Maigne) qu'il faut dépister, traiter et surveiller comme le fait si bien le médecin allemand le Dr Wolfhart - Müller. A ce propos dans la radiculalgie sciatique L5, le strasbourgeois Philippe Vautravers recommande de rechercher une modification du réflexe ostéo-tendineux fémoro-tibial interne, au niveau de la patte d'oie.
Histologiquement
Les fibres musculaires des IJ sont cloisonnées par un important squelette fibreux composé de fascias de soutien rigides et contraignants (épimysium, périmysium, endomysium) où cheminent les vaisseaux et les nerfs. Par l'importance de leurs tendons, les IJ sont très denses en fibres de collagène et cet aspect combiné avec leur caractère de fibres pennées leur confère une raideur passive, gage d'économie d’énergie, mais réduisant nettement le potentiel d’extensibilité (seulement de 8%), ce qui les rends moins compliants que la moyenne. Cette raideur passive naturelle des ischio jambiers serait pour certains auteurs protectrice, en accordant une marge de manoeuvre entre l’apparition des douleurs liées à la mise en tension et le seuil de rupture des fibres musculaires et permet de garder à une certaine distance le seuil lésionnel, ce qui relativiserait un peu l'intérêt préventif des étirements.
- désinsertions proximales du tendon commun
- lésions myo-tendineuses distales
- lésions du corps musculaire (parenchyme musculaire) représentant la minorité de la totalité des atteintes
- décollements myo-aponévrotiques de l’aponévrose péri-musculaire ou d’une cloison centro-musculaire (l’IRM est l’élément diagnostique de ce type d’atteinte).
Des études suédoises dans le football pro ont mis en évidence que 72% des lésions myo-aponévrotiques surviennent sur une course de vitesse ou une accélération (sprint-type) et que 28% sont des lésions d’over-stretching survenant sur un pied levé, un tacle ou une position de fente (stretching-type).

Dans cette étude portant sur des joueurs de football pro, il apparaît aussi qu'une majorité des lésions primaires de type « sprint lésion » sont situées dans la longue portion du biceps fémoral (94%) alors que le semi-membraneux (74%) est plus touché par un mécanisme lésionnel en étirement (strech lésion).
- des angles articulaires de flexion de genou et de hanche différents par rapport aux ischio-jambiers médiaux
- des variations de longueur influencées par des considérations posturales
- une quantité de fibres de type II plus importante
- biomécaniquement le biceps fémoral (BF) présente une plus petite architecture fasciculaire que le ST. Dans les courses à haute vitesse, le semi-tendineux (ST) ne peut plus assumer son rôle prédominant dans la résistance et la production de force lors de charges excentriques intenses, dès lors le biceps fémoral compense ce déficit fonctionnel, mais possédant la plus petite longueur fasciculaire, il s'avère moins capable de résister et d’emmagasiner la grande quantité d’énergie produite lors de la phase finale excentrique du cycle de course. Par voie de conséquence, même le plus petit déficit fonctionnel chez le semi-tendineux que ce soit au niveau de la force ou de la coordination causera au sein de la synergie du couple ST-BF un déséquilibre important qui amènera un ou les deux muscles à la lésion, probablement parce que le biceps fémoral n’est pas fait pour emmagasiner une force importante à la fin du cycle oscillatoire et que le ST, davantage sujet à une acidification prématurée et à une apparition de la fatigue précoce, ne joue plus son rôle final de freinateur. Ce constat architectural de petite longueur fasciculaire du biceps fémoral rejoint les conclusions d’une étude de 2005 qui au travers d’une modélisation expérimentale d’un sprint réalisé sur tapis roulant, avait démontré que le changement de longueur du biceps fémoral était plus important que celui des autres ischios. Cela étant dû probablement à l’insertion plus latérale du biceps fémoral. Une étude plus récente soulignait également que le biceps fémoral est plus enclin à s’étirer (étirement définit comme le ratio du changement de longueur par rapport à la position de repos) que les ischio-jambiers médiaux, mais ce changement reste indépendant de la vitesse de course. Cela corrobore les conclusions de travaux qui montrent que bien les forces excentriques augmentent fortement lors d’une accélération et sont à leur apogée lors de la plus grande vitesse de course, l’étirement des ischio-jambiers est quant à lui jamais maximal. Cette difficulté qu’a le biceps fémoral à résister à de grandes forces excentriques constitue encore ici un argument pouvant expliquer sa faiblesse évidente.
En conclusion: Pour toutes les raisons évoquées précédemment (double innervation, petite longueur fasciculaire, fatigue métabolique du semi-tendineux, asynchronisme musculaire…), nous avons bien compris que le biceps fémoral est en première ligne de la lésion myo-aponévrotique des ischio-jambiers de par sa difficulté à résister à un pic excentrique plus important lors de la phase oscillatoire du cycle de course.
Facteurs de risque majeur:
1- le déséquilibre IJ en excentrique à 30°/ Q en concentriques 240° < 0,8 est le facteur de risque le plus élevé de claquage des IJ pour mes confrères du CERS de Capbreton, les IJ n'étant pas assez forts pour freiner le mouvement généré par le Quadriceps. Tout sportif de vitesse et de saut présentant un ratio < 0,8 est à considérer comme un sujet à risque, sous réserve de l'absence de toute amyotrophie.
2- la présence d'un SCTPM en rapport avec une dysfonction vertébrale lombaire basse L4-L5 ou L5-S1. La présence d'un syndrome cellulo-téno-périosto-myalgique (SCTPM) sur les métamères L5 et S1 (pour les profanes: métamère = territoire précis correspondant à une racine nerveuse en provenance de la moelle épinière et contenue dans la colonne vertébrale) de Robert Maigne, conséquences tissulaires d'une dysfonction vertébrale lombaire basse. Constamment retrouvés quand ils sont systématiquement recherchés, leur dépistage, traitement et suivi dans le temps, est incontournable. Quel que soit le niveau de gravité du claquage des IJ, la traque de ce facteur déclanchant d'origine vertébrale vers la 3ème semaine est facile si l'athlète est lombalgique ou lombo-sciatalgique L5 ou S1; c'est moins évident en leur absence: rechercher alors des signes de DIM: dérangement intervertébral de Robert Maigne lombaires bas et les points métamériques L5 et S1 de Lesage et demander un bilan radiologique lombo-sacré simple qui sera le plus souvent vierge de toutes discopathie.
(Je recommande vivement la lecture de cet autre article du blog: bases médicales des blessures en Athlétisme ou ces notions sont bien explicitées).
Il s'agit généralement d'un pratiquant de l'athlétisme (sprint, haies, sauts) ou de sports collectifs (football, rugby, hand surtout) ou individuel comme le tennis ou la danse, il s'agit pendant une période d'entraînement ou pendant une compétition, d'un accident qui survient en pleine course (sprint-lésions) ou lors d'un étirement (strech-lésions), d'intensité variable (de la simple pointe sur un groupe musculaire, jusqu'au coup de poignard avec douleur syncopale et chute) sur le groupe musculaire ischio-jambiers de la loge postérieure de la cuisse.
Il s'agit d'un accident musculaire grave, proche de l'ischion, qui s'accompagne d'une forte répercussion immédiate sur la marche, impossible ou presque et qui va persister dans les jours qui suivent et retentir sur la vie quotidienne (montée d'escaliers, enfiler son pantalon, mettre ses chaussettes, etc).


- les massages intempestifs du foyer lésionnel sont totalement contre indiqués en phase aiguë car ils peuvent entraîner une calcification secondaire, une cicatrisation anarchique, des complications veineuses.
La reprise sportive
Ces complications sont responsables de douleurs résiduelles pouvant altérer le niveau sportif ou même empêcher la pratique sportive. Le risque de séquelles est d’autant plus élevé que la lésion est grave, et la fibrose cicatricielle guette tout claquage des ischio-jambiers.
La régénérescence musculaire sera possible ensuite, grâce à l’activation des cellules satellites (cellules de Mauro) présentes entre la membrane basale et le sarcolemme. Ces cellules vont subir plusieurs transformations jusqu’à devenir des myoblastes. Ces derniers vont proliférer et s’aligner sur la face interne de la membrane basale pour constituer une chaîne cellulaire. Ces myoblastes vont ensuite fusionner pour former une grande cellule polynucléée : le myotube, qui évoluera ensuite vers une fibre musculaire. L’intégrité de la membrane basale servant de charpente est capitale dans le processus de régénérescence.
D'abord le site préférentiel est le Biceps Fémoral, muscle poly-articulaire comme nous le savons tous. Les lésions des IJ sont classées en deux catégories: celles survenant à haute vélocité de course et en lien avec un changement de longueur du muscle, de meilleur pronostic, et celles survenant à basse vélocité, de type étirement par gestuelle d'amplitude extrême, hanche fléchie et genou tendu de mauvais pronostic. Le taux de récurrence (récidives) est en effet très élevé et peut aller jusqu'à 31% dans les 12 mois après la blessure initiale. Les causes de ces récidives: une fatigue persistante par faiblesse excentrique, un manque d'élasticité de la cicatrice fibreuse, une modification de la biomécanique de course, une atrophie persistante du muscle lésé et dans mon expérience, une non prise en compte du SCTPM de Robert Maigne sur les métamères L5 ou S1 en rapport avec uns dysfonction vertébrale L4-L5 ou L5/S1. De façon surprenante, la gravité de la lésion musculaire initiale n'est pas un facteur péjoratif.
Etablir, non pas le diagnostic positif de lésion musculaire en règle facile à faire, mais plus précisément la gravité de la lésion, est primordial, afin d'informer le blessé et le staff technique sur la durée de l'indisponibilité sportive, en se basant sur les 4 éléments cliniques évoqués plus haut:
- importance de la douleur à l'EVA
- proximité du pic douloureux par rapport à l'insertion haute (proximale) ischiatique des IJ
- impotence fonctionnelle immédiate
- présence d'une dysfonction lombaire basse avec SCTPM de Robert Maigne sur les métamères L5 ou S1 et 1 élément para- clinique: l'importance de l'oedème à l'imagerie et en premier à l'échographie pour sa grande disponibilité, son faible coût et son caractère dynamique, à condition d'avoir à la fois un appareil d'échographie performant et un opérateur entraîné pour éviter de nombreuses erreurs susceptibles de le discréditer, alors que cette technique présente l'immense avantage de permettre le diagnostic et l'évacuation à l'aiguille d'un hématome collecté, mais aussi d'assurer le suivi évolutif en montrant l'aspect morphologique des remaniements et grâce à l'effet Doppler, de permettre mieux que l'IRM d'affirmer plus facilement qu'une cicatrisation est acquise. Enfin à un stade chronique et grâce aux épreuves dynamiques, elle permet de dépister les troubles de mobilité, les limitations de glissement entre les différents muscles et les phénomènes d'attraction très souvent responsables de douleurs séquellaires. Pour des raisons finalement plus stratégiques que médicales, on réserve l'IRM au sportif de haut niveau et aux lésions potentiellement chirurgicales représentées par les atteintes proximales des IJ. On rappelle que l'IRM n'apporte aucun élément prédictif de reprise sportive possible ou de récidive. Malgré tout c'est encore une fois la clinique qui est essentielle, non seulement pour établir le premier bilan, suffisant pour la mise en route d'un traitement ciblé et pour la prescription du calendrier de l'imagerie la plus adéquate, mais aussi pour le suivi répété de la blessure musculaire (à mobiliser très précocement) pendant la phase de rééducation et de reprise progressive, avec un impératif qui est celui de préserver la condition physique par des programmes d'entretien physique du blessé, afin de ne pas rallonger la phase d'indisponibilité sportive pendant la réparation tissulaire en lui rajoutant une phase de retour à un niveau de forme antérieur. En conclusion, on ne peut pas se baser entièrement sur l'imagerie, pour décider de la reprise sportive.
A souligner l'importance d'une mobilisation précoce de la blessure, d'un entretien de la condition physique générale et d'un bon programme de rééducation auprès de kinésithérapeutes expérimentés, sans pouvoir conclure sur la supériorité d'un type de programme sur un autre, et finalement dans l'état actuel de nos connaissances, les récidives au niveau des IJ ont encore de beaux jours devant elles tant que nous médecins de traumatologie du sport n'auront pas à disposition des techniques d'imagerie capables de mesurer les capacités structurelles et mécaniques des fibres musculaires lésées.
La recherche d'un déséquilibre isocinétique IJ / Q < 0,8 et leur correction et la traque aux dysfonctions vertébrales lombaires basses générées par un dysentraînement (excés de charges lourdes dépassant les capacités de résistance des disques intervertébraux lombaires bas) et leur prise en charge sont la meilleure des préventions possible.

















