Les tendinopathies ont des causes diverses, les plus nombreuses étant celles de surcharge qui doivent rester un diagnostic d'élimination qu'il faut différencier des autres lésions tendineuses, qu'elles soient d'origine médicamenteuse, largement sous estimées, des contusions tendineuses par choc direct, et surtout des tendinalgies d'origine vertébrale qui les précèdent et les accompagnent ensuite tout au long de leur évolution. Une fois lésé, un tendon a des capacités physiologiques propres de réparation .
Un tendon est anatomiquement l'élément terminal de l'unité dynamique musculo-tendineuse qui relie un muscle à l’os. Il s'insère sur des surfaces osseuses (fonction d'attache) proches d'une articulation. Physiologiquement il transmet les forces musculaires et permet aux articulations de se mouvoir. La structure d'un tendon est de type fibreux et dense ce qui en fait un élément extrêmement solide et rigide, le plus résistant de toutes les parties molles de l'organisme (tension de rupture de l'ordre de 700 à 800 Newtons), capable de supporter des tensions pour les tendons les plus forts de l'ordre de 17 fois le poids du corps. Doués de propriétés visco-élastiques, ils sont capables d’emmagasiner de l’énergie pour la restituer secondairement et de s’adapter aux variations de l’activité physique.
Anatomiquement
Les tendons sont de formes (ronds, plats) et de dimensions diverses (courts, longs) et ils sont entourés aux endroits où les forces de frictions sont élevées d'une gaine, le paratendon ayant à la fois un rôle de protection pour les fibres tendineuses et de glissement des tendons au contact des pièces osseuses qui agissent alors comme des poulies. Cette gaine au sein de laquelle le tendon glisse, glissement favorisé par un liquide lubrifiant secrété par la gaine et appelé synovie.
Les tendons sont de formes (ronds, plats) et de dimensions diverses (courts, longs) et ils sont entourés aux endroits où les forces de frictions sont élevées d'une gaine, le paratendon ayant à la fois un rôle de protection pour les fibres tendineuses et de glissement des tendons au contact des pièces osseuses qui agissent alors comme des poulies. Cette gaine au sein de laquelle le tendon glisse, glissement favorisé par un liquide lubrifiant secrété par la gaine et appelé synovie.
On décrit 3 zones dans un tendon:
1- l'enthèse
2- le corps tendineux
3 - la jonction myo-tendineuse
1- L' enthèse
L'enthèse présente la particularité d’être formée par quatre zones allant du collagène à une forme de plus en plus minéralisée (fibrocartilage associé à du collagène) pour finir par de l’os cortical.
L'enthèse présente la particularité d’être formée par quatre zones allant du collagène à une forme de plus en plus minéralisée (fibrocartilage associé à du collagène) pour finir par de l’os cortical.
Ce changement graduel du tendon à l’os induit un changement des propriétés mécaniques du tissu (augmentation de la raideur), ce qui diminue les effets des tensions au niveau de l’insertion du tendon dans l’os.
2- La jonction myo-tendineuse
La jonction myo-tendineuse a un rôle biomécanique important de transfert des forces musculaires au tendon, les fibrilles de collagène du tendon étant insérées au fond de récessus formés par les myofibroblastes, ce qui permet de distribuer la tension générée par les protéines contractiles musculaires aux fibres tendineuses.
Ils permettent aussi aux muscles de transférer des forces mécaniques aux articulations en amortissant leurs contraintes sur les structures périarticulaires : ligaments et capsules. C'est la zone la plus faible, mécaniquement, de l’unité musculo-tendineuse.
Les tendons sont composés de faisceaux de fibres de collagène de type I, entourés d’une membrane appelée endotendon qui se prolonge du côté proximal jusqu’au périmysium pour former la jonction musculo-tendineuse et en distal vers le périoste pour former la jonction ostéo-tendineuse, l'enthèse. Ses capacités de régénération sont intimement liées à sa composition et à son architecture, en effet le tendon est un tissu conjonctif dense, mal vascularisé par ses 2 extrémités et avec des possibilités de cicatrisation lors de blessures qui physiologiquement ne sont pas à la hauteur du tissu osseux par exemple. Il sont composés de différents faisceaux de fibres de collagène de type I et d'Elastine entre lesquelles sont plaqués les ténocytes, cellules conjonctives spécialisées. La masse totale d'un tendon comprenant environ 30% de collagène I, 2% d'élastine (protéine élastique) au sein d'une matrice extracellulaire composée à 2/3 d'eau et 1/3 de cellules ténocytes et ténoblastes.

Etymologiquement
Une tendinite correspond à une inflammation du tendon. Si la gaine du tendon est touchée, on parle alors de ténosynovite, ce qui signifie que le terme de tendinite est impropre: il vaut mieux dès lors parler de tendinopathies. Elles font partie des troubles musculo-squelettiques. Le plus souvent, les tendinopathies sont liées, en particulier chez les sportifs, à la répétition d’efforts. Ce sont donc des lésions de sur-utilisation qui touchent préférentiellement les tendons de la coiffe des rotateurs de l’épaule, les tendons épicondyliens latéraux du coude, les tendons du poignet, le tendon rotulien et quadricipital du genou et le tendon d’Achille.
La réparation tendineuse
Une tendinite correspond à une inflammation du tendon. Si la gaine du tendon est touchée, on parle alors de ténosynovite, ce qui signifie que le terme de tendinite est impropre: il vaut mieux dès lors parler de tendinopathies. Elles font partie des troubles musculo-squelettiques. Le plus souvent, les tendinopathies sont liées, en particulier chez les sportifs, à la répétition d’efforts. Ce sont donc des lésions de sur-utilisation qui touchent préférentiellement les tendons de la coiffe des rotateurs de l’épaule, les tendons épicondyliens latéraux du coude, les tendons du poignet, le tendon rotulien et quadricipital du genou et le tendon d’Achille.
La réparation tendineuse
Une fois lésé, un tendon a des capacités physiologiques propres de réparation et cette capacité de régénération, du fait d'une vascularisation imparfaite qui se fait à partir des 2 extrémités tendineuses, n'étant pas à la hauteur de ce que l'on pourrait espérer d'une structure intervenant de manière prépondérante dans la vie de relation, toute technique permettant une accélération de la cicatrisation tendineuse est la bienvenue et en particulier les injections de PRP.
On comprend davantage l'intérêt d'une prise en charge de type excentrique quand on sait que:
- la vascularisation est pauvre et indépendante autour et au sein du tendon; elle est multipliée par 3 à 7 lors d'un exercice physique
- la vascularisation est pauvre et indépendante autour et au sein du tendon; elle est multipliée par 3 à 7 lors d'un exercice physique
- l'innervation sensitive est riche; elle intervient dans la régulation de la contraction musculaire, grâce aux mécanorécepteurs de type III de Golgi. Leur situation à la jonction tendino-musculaire permet de recueillir des informations sur l’étirement musculaire et de coordonner ainsi l’activité musculaire.
- le métabolisme au sein d'un tendon est bas, ce qui explique aussi la cicatrisation lente, mais il augmente en fonction des sollicitations mécaniques.
- la variation histologique du tissu tendineux permet une transition mécanique progressive en diffusant les forces de traction le long du tendon et en limitant les contraintes.Ces tendinopathies par hyper-sollicitation sont les plus nombreuses et affectent tout particulièrement les sportifs et tous ceux qui surmènent de par leurs professions, leurs articulations. En effet les tendons sont sollicités en permanence dans la vie de tous les jours et à fortiori dans la pratique sportive, ce qui les expose à des lésions d'hyper-utilisation se traduisant sur le plan clinique de manière variable, qui va de la simple gène fonctionnelle jusqu'à la rupture (stades de Blazina).
Le diagnostic d'une tendinopathie est essentiellement clinique:
C'est à l’interrogatoire, les stades de Blazina :
 Classification de Leadbetter
Classification de Leadbetter
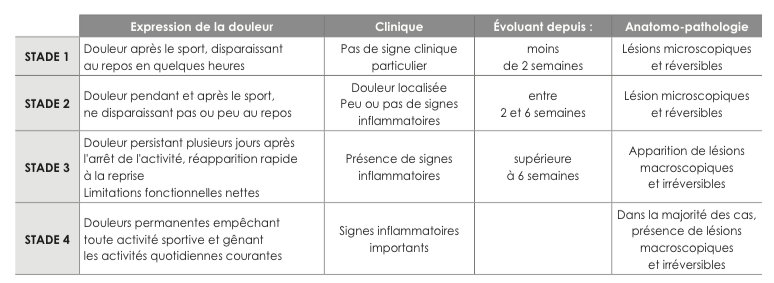




- stade 1 : douleur après l’effort,
- stade 2 : douleur en fin d’effort,
- stade 3 : douleur permanente pendant et après l’effort,
- stade 4 : rupture.
Classification de Blazina plus détaillée
Cette classification n'est pas corrélée à l'aspect histologique de la lésion. Dans le cadre d'un traitement médical, les stades 1 et 2 sont de bons pronostics et les lésions, réversibles.
Classification de Blazina plus détaillée
Cette classification n'est pas corrélée à l'aspect histologique de la lésion. Dans le cadre d'un traitement médical, les stades 1 et 2 sont de bons pronostics et les lésions, réversibles.


Et à l’évaluation clinique, la classique triade symptomatique de la tendinopathie:
- douleur à la contraction résistée
- douleur à l’étirement
- douleur à la palpation du tendon.
Dans certaines localisations comme le tendon d'Achille, une tendinopathie peut être visible à la simple inspection: tendon épaissi, ou palpable : nodule dans le corps tendineux.
- douleur à la contraction résistée
- douleur à l’étirement
- douleur à la palpation du tendon.
Dans certaines localisations comme le tendon d'Achille, une tendinopathie peut être visible à la simple inspection: tendon épaissi, ou palpable : nodule dans le corps tendineux.
Tendon d'Achille gauche épaissi sur ténosynovite
L'imagerie
Lorsque la tendinopathie est évoluée, il est classique de demander des examens complémentaires et suivant la localisation de la tendinopathie (épaules, coudes, bassin) on commencera volontiers par des radiographies qui peuvent mettre en évidence des calcifications ou montrer des signes indirects de rupture partielle ou totale des tendons. Ces radios seront couplées à un examen échographique ++ par un opérateur bien formé et avec un bon échographe; cette échographie qui peut être aussi dynamique, va permettre d'objectiver parfaitement la lésion qui affectera soit le tendon (enthèse, corps du tendon, jonction myo-aponévrotique) ou sa gaine tendineuse (ténosynovite très sensible aux AINS et aux infiltrations de dérivés cortisonés).
Le recours à l’IRM ne s’impose que si la lésion tendineuse relève de la chirurgie (et dans ce cas c’est au chirurgien à poser l’indication et non pas au médecin de 1er recours comme préconisé par la règle des 3M).

Lorsque la tendinopathie est évoluée, il est classique de demander des examens complémentaires et suivant la localisation de la tendinopathie (épaules, coudes, bassin) on commencera volontiers par des radiographies qui peuvent mettre en évidence des calcifications ou montrer des signes indirects de rupture partielle ou totale des tendons. Ces radios seront couplées à un examen échographique ++ par un opérateur bien formé et avec un bon échographe; cette échographie qui peut être aussi dynamique, va permettre d'objectiver parfaitement la lésion qui affectera soit le tendon (enthèse, corps du tendon, jonction myo-aponévrotique) ou sa gaine tendineuse (ténosynovite très sensible aux AINS et aux infiltrations de dérivés cortisonés).
Le recours à l’IRM ne s’impose que si la lésion tendineuse relève de la chirurgie (et dans ce cas c’est au chirurgien à poser l’indication et non pas au médecin de 1er recours comme préconisé par la règle des 3M).

Traitement d'une tendinopathie d'hyper sollicitation
Les tendinopathies d'hypersollicitation sont des lésions difficiles à soigner. Assez facilement réversibles en début d'évolution (stade 1 et 2 de Blazina), elles vont s'avérer particulièrement tenaces à partir du stade de douleurs permanentes.
Les thérapeutiques les plus utilisées sont les anti-inflammatoires locaux et par voie générale, les antalgiques, les infiltrations cortisoniques, la kinésithérapie (massages transverses profonds, différentes techniques d’étirement et de stretching, renforcement excentrique de Stanish, la cryothérapie par refroidissement, l’électrothérapie, les ultra-sons, les ondes de choc, les contentions).
Les thérapeutiques les plus utilisées sont les anti-inflammatoires locaux et par voie générale, les antalgiques, les infiltrations cortisoniques, la kinésithérapie (massages transverses profonds, différentes techniques d’étirement et de stretching, renforcement excentrique de Stanish, la cryothérapie par refroidissement, l’électrothérapie, les ultra-sons, les ondes de choc, les contentions).
Le meilleur traitement des tendinopathies reste le repos toujours indispensable que l’on peut compléter par la pose d’une orthèse de contention. Enfin ne jamais oublier de traiter concomitamment le rachis.
Certaines structures médico sportives utilisent depuis quelques années et de plus en plus, des injections de PRP ( dérivés sanguins) avec des résultats intéressants et tout spécialement dans les tendinopathies fissuraires et les entésopathies (tendinopathies d'insertion).
Dans des cas particulièrement rebelles, il est également possible de recourir à l’injection de toxine botulinique dans le point moteur du muscle dont dépend le tendon; cela entraîne une faiblesse élective du muscle et par conséquent une moindre traction sur son tendon. Certaines structures médico sportives utilisent depuis quelques années et de plus en plus, des injections de PRP ( dérivés sanguins) avec des résultats intéressants et tout spécialement dans les tendinopathies fissuraires et les entésopathies (tendinopathies d'insertion).
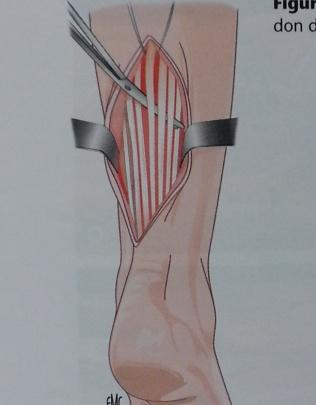
Chez les sportifs, le recours à la chirurgie de peignage est souvent recommandé dans les échecs du traitement médical, l'indication étant de la seule responsabilité du chirurgien orthopédiste rompu à cette technique. Ce peignage chirurgical du tendon d'Achille consiste à réaliser 5 ou 6 bandelettes longitudinales au bistouri fin, sans altérer la continuité du tendon, dans le but d'augmenter son volume grâce au développement d'un tissu cicatriciel. Ce peignage est suivi d'une immobilisation en botte plâtrée pour 3 semaines et donne 75% de bons et excellent résultats.
NB: Les ruptures relèvent uniquement de la chirurgie orthopédique.
Traitement par ondes de choc
D'après notre confrère Hervé de Labareyre, fin connaisseur de ce type de traitement, il ne demande qu’un nombre limité de séances et donne de bons résultats qui peuvent même être potentialisés par l’utilisation simultanée des thérapeutiques classiques. La simplicité de la mise en oeuvre du traitement est également à mettre en avant ainsi que le très faible risque iatrogène.
Protocole du Pr Stanish et tendinopathies
Professeur d’Orthopédie Surgery au Dalhousie University et médecin-chef de l’équipe canadienne lors des jeux olympiques d’été, à Los Angeles en 1984 et à Séoul en 1988, le Dr Stanish a mis au point un protocole de rééducation pour les tendinopathies qui fait appel à des techniques sollicitant le tendon en torsion et en traction, par un travail musculaire excentrique.
Le repos et l’immobilisation allongeant le temps de réparation, de rééducation, ainsi que la cicatrisation dans les lésions du tissu conjonctif, Stanish préconise une pratique du renforcement musculaire, de type excentrique, afin d’obtenir une cicatrisation tendineuse optimale grâce à l’apport vasculaire, l’innervation et la traction mécanique.
Le protocole de Stanish comporte, durant six à douze semaines, des séances quotidiennes d’exercices de freinage du tendon concerné. Au début, ils sont initiés par un kinésithérapeute qui apprend au malade à les réaliser correctement. Cette méthode est la seule qui stimule la synthèse du collagène et permet la réorganisation du tissu tendineux. De nombreux travaux scientifiques publiés dans les plus grandes revues médicales ont confirmé l’excellence des résultats chez des malades réellement motivés.
La technique de Stanish sur un protocole excentrique est effectuée en chaîne fermée classique mais elle peu aussi se faire sur un dynamomètre isocinétique et donne d'excellent résultats.
NB: Les ruptures relèvent uniquement de la chirurgie orthopédique.

peignage du tendon d'Achille
Traitement par ondes de choc
D'après notre confrère Hervé de Labareyre, fin connaisseur de ce type de traitement, il ne demande qu’un nombre limité de séances et donne de bons résultats qui peuvent même être potentialisés par l’utilisation simultanée des thérapeutiques classiques. La simplicité de la mise en oeuvre du traitement est également à mettre en avant ainsi que le très faible risque iatrogène.
Protocole du Pr Stanish et tendinopathies
Professeur d’Orthopédie Surgery au Dalhousie University et médecin-chef de l’équipe canadienne lors des jeux olympiques d’été, à Los Angeles en 1984 et à Séoul en 1988, le Dr Stanish a mis au point un protocole de rééducation pour les tendinopathies qui fait appel à des techniques sollicitant le tendon en torsion et en traction, par un travail musculaire excentrique.
Le repos et l’immobilisation allongeant le temps de réparation, de rééducation, ainsi que la cicatrisation dans les lésions du tissu conjonctif, Stanish préconise une pratique du renforcement musculaire, de type excentrique, afin d’obtenir une cicatrisation tendineuse optimale grâce à l’apport vasculaire, l’innervation et la traction mécanique.
Le protocole de Stanish comporte, durant six à douze semaines, des séances quotidiennes d’exercices de freinage du tendon concerné. Au début, ils sont initiés par un kinésithérapeute qui apprend au malade à les réaliser correctement. Cette méthode est la seule qui stimule la synthèse du collagène et permet la réorganisation du tissu tendineux. De nombreux travaux scientifiques publiés dans les plus grandes revues médicales ont confirmé l’excellence des résultats chez des malades réellement motivés.
La technique de Stanish sur un protocole excentrique est effectuée en chaîne fermée classique mais elle peu aussi se faire sur un dynamomètre isocinétique et donne d'excellent résultats.
Le traitement en chaîne fermée classique s'effectue en 2 phases:
1- d'abord un travail statique qui consiste à augmenter la longueur et l’élasticité de l’unité muscle/tendon par des étirements: le patient fléchit les genoux pieds à plats, haut du corps vertical en débutant par une flexion à 30°. Cette position est maintenue quinze à trente secondes et répétée trois à cinq fois. Chaque jour la flexion est augmentée pour obtenir en fin de compte 45 à 60°. Ces exercices seront les seuls à exécuter pendant la 1ère voire la seconde semaine, en fonction de l’importance des phénomènes douloureux. Si les douleurs semblent se majorer, il faudra alléger le programme et recommander au patient de se relever de cette position à la force des bras.
2- puis une seconde phase qui débute à la 3ème semaine, composée d’exercices à orientation excentrique en augmentant progressivement la charge pour faire progresser les limites de la résistance du tendon à base d’exercices dynamiques de flexion entre 10° et 45° de flexion des genoux, avec une descente puis « un relevé » du tronc en veillant à ne pas avoir d'arrêt brutal et en essayant d’amortir le plus possible. Cet exercice est répété 3 fois par séries de 10. Au début les flexions sont lentes puis intermédiaires et le 6 ème et le 7 ème jour, les flexions sont rapides. Ce travail de la vitesse de contraction et donc des amortissements, augmente les possibilités de résistance aux contraintes sur le tendon.
Toute séance de travail doit être précédée d’exercices d’échauffement, de massages et surtout d’étirements de l’appareil extenseur du genou. Ces mêmes étirements seront répétés en fin de chaque exercice. Le glaçage du tendon douloureux sera systématique en fin d’exercice.
Le traitement s’étale sur 4 à 6 semaines, en fonction de l’importance de la tendinopathie. Les sports non traumatisants pour le tendon, (notamment natation et vélo en moulinant) sont à réintroduire dès la 2ème semaine, à condition d’être pratiqués après une séance d’échauffement et d’étirements et que le tendon soit glacé en fin d’activité.
1- d'abord un travail statique qui consiste à augmenter la longueur et l’élasticité de l’unité muscle/tendon par des étirements: le patient fléchit les genoux pieds à plats, haut du corps vertical en débutant par une flexion à 30°. Cette position est maintenue quinze à trente secondes et répétée trois à cinq fois. Chaque jour la flexion est augmentée pour obtenir en fin de compte 45 à 60°. Ces exercices seront les seuls à exécuter pendant la 1ère voire la seconde semaine, en fonction de l’importance des phénomènes douloureux. Si les douleurs semblent se majorer, il faudra alléger le programme et recommander au patient de se relever de cette position à la force des bras.
2- puis une seconde phase qui débute à la 3ème semaine, composée d’exercices à orientation excentrique en augmentant progressivement la charge pour faire progresser les limites de la résistance du tendon à base d’exercices dynamiques de flexion entre 10° et 45° de flexion des genoux, avec une descente puis « un relevé » du tronc en veillant à ne pas avoir d'arrêt brutal et en essayant d’amortir le plus possible. Cet exercice est répété 3 fois par séries de 10. Au début les flexions sont lentes puis intermédiaires et le 6 ème et le 7 ème jour, les flexions sont rapides. Ce travail de la vitesse de contraction et donc des amortissements, augmente les possibilités de résistance aux contraintes sur le tendon.
Toute séance de travail doit être précédée d’exercices d’échauffement, de massages et surtout d’étirements de l’appareil extenseur du genou. Ces mêmes étirements seront répétés en fin de chaque exercice. Le glaçage du tendon douloureux sera systématique en fin d’exercice.
Le traitement s’étale sur 4 à 6 semaines, en fonction de l’importance de la tendinopathie. Les sports non traumatisants pour le tendon, (notamment natation et vélo en moulinant) sont à réintroduire dès la 2ème semaine, à condition d’être pratiqués après une séance d’échauffement et d’étirements et que le tendon soit glacé en fin d’activité.
II- Les autres lésions tendineuses
1- les contusions tendineuses par choc direct
Les lésions tendineuses par choc direct sont rares et correspondent à une contusion du tendon, le terme de tendinopathie, paraissant alors impropre pour celui qui connaît un tant soit peu l'anatomie, de par la présence des diverses bourses séreuses qui sont impliquées quasi systématiquement dans la contusion. Ces contusions tendineuses se rencontrent volontiers dans les sports de contact ou secondairement à une chute sur les genoux pour ce qui concerne le tendon rotulien et quadricipital. Les lésions sont variables, suivant le type d’agent vulnérant et la violence du choc. Si l'impact est étendu à la face antérieure du genou, à une souffrance tendineuse, peut s'associer une souffrance de l'appareil extenseur du genou: contusion osseuse de la TTA, bursite quasi constante, chondromalacie rotulienne par souffrance cartilagineuse avec épanchement intra-articulaire qu'il ne faut pas oublier de traiter après ponction, par injections d'acide hyaluronique. Au niveau du tendon rotulien par exemple, on peut rencontrer des lésions péri tendineuses, intra tendineuses, au niveau du corps ou de l’insertion du tendon avec une rupture de quelques fibres tendineuses. Le processus de cicatrisation commence avec l'apparition d'un cal tendineux, la régénération complète se situant à la fin du 3ème mois, le tendon restant quand même fragile pendant quelques mois encore. Si la contusion a été violente, il peut persister au sein du tendon, des foyers de nécrose, des nodules fibro - cicatriciels, des cavités kystiques, des calcifications, signant une cicatrisation de mauvaise qualité qui va relever de la chirurgie.
Sur le plan thérapeutique, la prise en charge de ces contusions tendineuses par choc direct quant elles sont simples, doit se faire à minima (glace, repos), de manière à ne pas exciter davantage le tissu tendineux contus et de ne pas risquer d'aggraver des lésions qui seront glacées les 3 premiers jours, mises sous AINS la 1ère semaine et puis rééduquées progressivement selon le protocole de Stanish, d'abord en statique puis en dynamique de type excentrique. Il est recommandé d'associer à cette rééducation, en se guidant sur les douleurs, de la natation et du vélo à condition exclusivement de mouliner. La Thécarthérapie, pourtant largement utilisée par les kinésithérapeutes, n'a pas encore été évaluée de manière à emporter l'adhésion de l'ensemble de la communauté médicale (médecine par les preuves). En cas de contusion de l'appareil extenseur du genou, ne pas oublier de traiter la contusion articulaire du genou avec hydarthrose réactionnelle quand elle est présente, ou celle de la TTA (tubérosité tibiale antérieure).
1- les contusions tendineuses par choc direct
Les lésions tendineuses par choc direct sont rares et correspondent à une contusion du tendon, le terme de tendinopathie, paraissant alors impropre pour celui qui connaît un tant soit peu l'anatomie, de par la présence des diverses bourses séreuses qui sont impliquées quasi systématiquement dans la contusion. Ces contusions tendineuses se rencontrent volontiers dans les sports de contact ou secondairement à une chute sur les genoux pour ce qui concerne le tendon rotulien et quadricipital. Les lésions sont variables, suivant le type d’agent vulnérant et la violence du choc. Si l'impact est étendu à la face antérieure du genou, à une souffrance tendineuse, peut s'associer une souffrance de l'appareil extenseur du genou: contusion osseuse de la TTA, bursite quasi constante, chondromalacie rotulienne par souffrance cartilagineuse avec épanchement intra-articulaire qu'il ne faut pas oublier de traiter après ponction, par injections d'acide hyaluronique. Au niveau du tendon rotulien par exemple, on peut rencontrer des lésions péri tendineuses, intra tendineuses, au niveau du corps ou de l’insertion du tendon avec une rupture de quelques fibres tendineuses. Le processus de cicatrisation commence avec l'apparition d'un cal tendineux, la régénération complète se situant à la fin du 3ème mois, le tendon restant quand même fragile pendant quelques mois encore. Si la contusion a été violente, il peut persister au sein du tendon, des foyers de nécrose, des nodules fibro - cicatriciels, des cavités kystiques, des calcifications, signant une cicatrisation de mauvaise qualité qui va relever de la chirurgie.
Sur le plan thérapeutique, la prise en charge de ces contusions tendineuses par choc direct quant elles sont simples, doit se faire à minima (glace, repos), de manière à ne pas exciter davantage le tissu tendineux contus et de ne pas risquer d'aggraver des lésions qui seront glacées les 3 premiers jours, mises sous AINS la 1ère semaine et puis rééduquées progressivement selon le protocole de Stanish, d'abord en statique puis en dynamique de type excentrique. Il est recommandé d'associer à cette rééducation, en se guidant sur les douleurs, de la natation et du vélo à condition exclusivement de mouliner. La Thécarthérapie, pourtant largement utilisée par les kinésithérapeutes, n'a pas encore été évaluée de manière à emporter l'adhésion de l'ensemble de la communauté médicale (médecine par les preuves). En cas de contusion de l'appareil extenseur du genou, ne pas oublier de traiter la contusion articulaire du genou avec hydarthrose réactionnelle quand elle est présente, ou celle de la TTA (tubérosité tibiale antérieure).
2- lesions tendineuses d'origine médicamenteuse
Soulignons d'emblée que si une tendinopathie est la plupart du temps une lésion de surcharge mécanique du tendon, certaines tendinopathies peuvent être secondaires à la prise de certains médicaments qui peuvent être de grands pourvoyeurs de tendinopathies et de ruptures tendineuses et qui devraient être exclus dans la mesure du possible chez les sportifs. Cette toxicité tendineuse d’origine médicamenteuse est un phénomène rare et souvent sous-estimé. À ce jour, quatre classes thérapeutiques ont été principalement mises en cause. Les fluoro-quinolones (antibiotiques très utilisés dans la sphère urinaire, pulmonaire et ORL avec une excellente pénétration tissulaire) et la corticothérapie au long cours sont les plus connues; il faut ajouter à ces deux classes de médicaments, les statines (anti cholestérol très utilisé) et les inhibiteurs de l’aromatase (enzyme qui aide à la conversion d'hormones stéroïdiennes en œstrogènes, et qui bloquent la production d'œstrogènes). Les mécanismes physiopathologiques précis à l’origine de cette toxicité restent à établir. Des facteurs de risque ont été identifiés de manière formelle tels qu’un âge supérieur à 60 ans et une tendinopathie pré-existante ainsi qu’un effet de potentialisation lors de l’association de ces différentes classes thérapeutiques. Le délai moyen d’apparition des symptômes est variable, allant de quelques jours pour les quinolones, à plusieurs mois pour les statines voire plusieurs années pour la corticothérapie au long cours. L’atteinte est préférentiellement localisée aux tendons des membres inférieurs et particulièrement au corps du tendon calcanéen.
3- les tendinalgies d'origine vertébrale de Robert Maigne (SCTPM = syndrome cellulo-téno-périosto-myalgique)
Notion moins connue et déjà signalée il y a un demi-siècle par Robert Maigne et que nous avons pu observer tout le long de notre vie professionnelle, une tendinopathie de surcharge est la plus part du temps précédée pendant de longs mois et même pendant plusieurs années années, par des tendinalgies qui correspondent à des douleurs se projetant sur les tendons, d'origine vertébrale, par dysfonction d'un joint intervertébral et entraînant une souffrance souvent à minima de la branche antérieure du nerf rachidien, avec des signes cliniques souvent discrets qu'il faut toujours s'attacher à mettre en évidence: cellulalgie métamérique locale en regard du tendon (qui rentre dans le cadre du syndrome cellulo-téno-périosto-myalgique de Robert Maigne) et signes de DIM (dérangement inter-vertébral mineur) en para vertébral, avec au moins un point exquis douloureux articulaire postérieur.
Une fois la tendinopathie locale installée, elle cohabite avec la tendinalgie d'origine vertébrale et dans la prise en charge, il ne faudra pas oublier de les traiter concomitamment.
Exemples de tendinalgies projetées: celles de la coiffe des rotateurs et ou du tendon du long biceps en relation avec la racine nerveuse C5 (joint intervertébral C4/C5), les tendons épicondyliens latéraux avec la racine nerveuse C6 (joint C5/C6), les tendons médiaux du poignet avec C8 (joint C7/T1), la pubalgie avec T12 (joint T12/L1), la patte d'oie avec L2 ou L3 (joint L2/L3), les tendons quadricipitaux et rotuliens avec L4 (joint L3/L4), les tendons fibulaires avec L5 (joint L4/L5), le tendon d'Achille avec S1 (joint L5/S1).
A noter +++ que cliniquement, les dysfonctions vertébrales responsables des tendinalgies projetées, peuvent parfois être extrêmement discrètes sur le plan clinique et se résumer à peu de chose: un point articulaire postérieur en para-vertébral et une cellulalgie métamérique sur le trajet de la racine nerveuse en périphérie.
Ces tendinalgies projetées sont par ailleurs faciles à diagnostiquer quand elles affectent le membre supérieur, ce dernier étant entièrement innervé par les branches antérieures du plexus brachial issues des nerfs rachidiens de C5 à T1 et parce qu'au niveau cervical, les branches postérieures sont bien individualisées et à l'origine :
- des contractures para-vertébrales d'origine inter-segmentaire de C5 à T1
- d'un trouble du mouvement intervertébral localisé accessible à l'examen clinique du rachis cervical
- de la cellulalgie inter-scapulaire à rechercher par le palpé roulé en dedans des omoplates.
Tandis que les branches antérieures des Nerfs rachidien de C5 à T1 sont à l'origine:
- des névralgies cervico-brachiales C5 à T1
- ou de leur forme atténuée la cervico-brachialgie avec Lasègue cervical
- ou le plus souvent de la forme projetée qui nous intéresse: le syndrome cellulo-téno-périosto-myalgique de Maigne (SCTPM) sur un même métamère, correspondant à une tendinalgie (douleur de type réfférée).
Par exemple le SCTPM au niveau du coude va s'exprimer par une tendinalgie et une cellulalgie de localisation différente suivant la racine impliquée:
- racine nerveuse C5: tendinalgie bicipitale ou de la coiffe des rotateurs et cellulalgie antérieure ou latérale du moignon de l'épaule et sus épicondylienne latérale
- racine C6: épicondylalgie latérale et cellulalgie latérale sous épicondylienne latérale
- racine C7: cellulalgie et tendinalgie de l'olécrâne
- racine C8 et T1: épicondylalgie et cellulalgie médiale sous et sus épitrochléenne.
Le SCTM est également bien individualisé quand la dysfonction vertébrale affecte le segment intervertébral T12/L1 avec tendinalgie sur les adducteurs.
Par contre le SCTM est beaucoup plus difficile à individualiser lorsque la dysfonction vertébrale affecte les segments lombaires bas, à ce niveau, la branche postérieure
n'ayant aucun territoire cutané en para-vertébral, il faudra soigneusement par le pincé-roulé, balayer tous les métamères du membre inférieur de L1 à S1.
Conclusion
3- les tendinalgies d'origine vertébrale de Robert Maigne (SCTPM = syndrome cellulo-téno-périosto-myalgique)
Notion moins connue et déjà signalée il y a un demi-siècle par Robert Maigne et que nous avons pu observer tout le long de notre vie professionnelle, une tendinopathie de surcharge est la plus part du temps précédée pendant de longs mois et même pendant plusieurs années années, par des tendinalgies qui correspondent à des douleurs se projetant sur les tendons, d'origine vertébrale, par dysfonction d'un joint intervertébral et entraînant une souffrance souvent à minima de la branche antérieure du nerf rachidien, avec des signes cliniques souvent discrets qu'il faut toujours s'attacher à mettre en évidence: cellulalgie métamérique locale en regard du tendon (qui rentre dans le cadre du syndrome cellulo-téno-périosto-myalgique de Robert Maigne) et signes de DIM (dérangement inter-vertébral mineur) en para vertébral, avec au moins un point exquis douloureux articulaire postérieur.
Une fois la tendinopathie locale installée, elle cohabite avec la tendinalgie d'origine vertébrale et dans la prise en charge, il ne faudra pas oublier de les traiter concomitamment.
Exemples de tendinalgies projetées: celles de la coiffe des rotateurs et ou du tendon du long biceps en relation avec la racine nerveuse C5 (joint intervertébral C4/C5), les tendons épicondyliens latéraux avec la racine nerveuse C6 (joint C5/C6), les tendons médiaux du poignet avec C8 (joint C7/T1), la pubalgie avec T12 (joint T12/L1), la patte d'oie avec L2 ou L3 (joint L2/L3), les tendons quadricipitaux et rotuliens avec L4 (joint L3/L4), les tendons fibulaires avec L5 (joint L4/L5), le tendon d'Achille avec S1 (joint L5/S1).
A noter +++ que cliniquement, les dysfonctions vertébrales responsables des tendinalgies projetées, peuvent parfois être extrêmement discrètes sur le plan clinique et se résumer à peu de chose: un point articulaire postérieur en para-vertébral et une cellulalgie métamérique sur le trajet de la racine nerveuse en périphérie.
Ces tendinalgies projetées sont par ailleurs faciles à diagnostiquer quand elles affectent le membre supérieur, ce dernier étant entièrement innervé par les branches antérieures du plexus brachial issues des nerfs rachidiens de C5 à T1 et parce qu'au niveau cervical, les branches postérieures sont bien individualisées et à l'origine :
- des contractures para-vertébrales d'origine inter-segmentaire de C5 à T1
- d'un trouble du mouvement intervertébral localisé accessible à l'examen clinique du rachis cervical
- de la cellulalgie inter-scapulaire à rechercher par le palpé roulé en dedans des omoplates.
Tandis que les branches antérieures des Nerfs rachidien de C5 à T1 sont à l'origine:
- des névralgies cervico-brachiales C5 à T1
- ou de leur forme atténuée la cervico-brachialgie avec Lasègue cervical
- ou le plus souvent de la forme projetée qui nous intéresse: le syndrome cellulo-téno-périosto-myalgique de Maigne (SCTPM) sur un même métamère, correspondant à une tendinalgie (douleur de type réfférée).
Par exemple le SCTPM au niveau du coude va s'exprimer par une tendinalgie et une cellulalgie de localisation différente suivant la racine impliquée:
- racine nerveuse C5: tendinalgie bicipitale ou de la coiffe des rotateurs et cellulalgie antérieure ou latérale du moignon de l'épaule et sus épicondylienne latérale
- racine C6: épicondylalgie latérale et cellulalgie latérale sous épicondylienne latérale
- racine C7: cellulalgie et tendinalgie de l'olécrâne
- racine C8 et T1: épicondylalgie et cellulalgie médiale sous et sus épitrochléenne.
Le SCTM est également bien individualisé quand la dysfonction vertébrale affecte le segment intervertébral T12/L1 avec tendinalgie sur les adducteurs.
Par contre le SCTM est beaucoup plus difficile à individualiser lorsque la dysfonction vertébrale affecte les segments lombaires bas, à ce niveau, la branche postérieure
n'ayant aucun territoire cutané en para-vertébral, il faudra soigneusement par le pincé-roulé, balayer tous les métamères du membre inférieur de L1 à S1.
Conclusion
Ne jamais oublier+++ qu'une articulation, un muscle, un ligament, un tendon, sont des structures anatomiques avec une innervation et une vascularisation spécifique. L'innervation provient d'un nerf périphérique ou d'une racine nerveuse, cette dernière étant directement en rapport avec la colonne vertébrale. Bon nombres de tendinopathies ne sont le plus souvent au départ que des tendinalgies, c'est à dire des douleurs se projetant sur le tendon, d'origine vertébrale, par dysfonction vertébrales bénigne (DIM de Robert Maigne) que le traitement électif du joint intervertébral par manipulations vertébrales fait céder rapidement. Si cette tendinalgie qui fait partie de ce que Robert Maigne a défini comme faisant partie intégrante du syndrome cellulo-téno-périosto-myalgique qu'il a décrit, n'est pas dépistée, traitée manuellement ou par infiltration ciblée de la racine nerveuse dont dépend le tendon en cas de résistance au traitement manuel, et surveillée dans le temps, elle va faire le lit d'une tendinopathie vraie, qui lui succède quelques mois, voire plusieurs années après. Dès lors ces tendinopathies co-existent avec ces tendinalgies et si l'on veut éviter les échecs thérapeutiques ou les récidives, il ne faut jamais oublier de traiter en parallèle la tendinopathie par les différents moyens thérapeutiques évoqués plus haut et la tendinalgie par action directe sur le joint intervertébral en cause qu'il faut manipuler et ou infiltrer.
Processus de réparation des lésions tendineuses
Composition et structure tendineuse
Les propriétés mécaniques et les capacités de régénération des tendons sont intimement liées à leurs composition et architecture. Nous avons vu que le tendon est un tissu conjonctif dense, mal vascularisé par ses 2 extrémités et avec des possibilités de cicatrisation lors de blessures qui physiologiquement ne sont pas à la hauteur du tissu osseux par exemple. Il sont composés de différents faisceaux de fibres de collagène de type I et d'élastine entre lesquelles sont plaqués les ténocytes, cellules conjonctives spécialisées. La masse totale d'un tendon comprenant environ 30% de collagène I, 2% d'élastine (protéine élastique) au sein d'une matrice extracellulaire composée à 2/3 d'eau et 1/3 de cellules ténocytes et ténoblastes.
Le tendon est un tissu conjonctif dense, très peu vascularisé, ce qui va avoir des implications sur les possibilités de cicatrisation des tendinopathies.
Ses fibres de collagène sont organisées en parallèle dans l’axe longitudinal du tendon avec de nombreux ponts d'union entre les différentes fibres et uniquement quand le tendon est à maturité, après l'âge de 20 ans; ces ponts d'union s'altèrent en vieillissant.
Ses fibres sont assimilables sur le plan bio-mécanique à du matériel pré-contraint dont le rôle principal sera de résister aux forces qui s’exercent selon l’axe de ses fibres.
C’est pour cela que les tendons possèdent l’une des forces de résistance les plus élevées de tous les tissus mous de l'organisme.

Une fibre va du plus petit élément le tropocollagène (protéine de base) à la microfibrille qui comprend 5 protéines élémentaires qui vont former les fibrilles, puis les fibres qui vont s'assembler en faisceaux ( élément visible au microscope optique).


Comme tous les tissus conjonctifs du corps, le tendon comprend des cellules, les fibroblastes (environ 20% du volume total) et une abondante matrice extracellulaire (environ 80% de ce même volume) avec environ 70% d’eau et 30% de constituants solides synthétisés et sécrétés par les fibroblastes : le collagène et une petite quantité d’élastine qui est une protéine élastique présente dans les tendons en proportion nettement inférieure (2%) que l'élastine contenue dans les ligaments. Le reste de la matrice, la substance fondamentale, est une matière solide composée de longues chaînes d’acides aminés et de glycoprotéines (protéines d'adhésion) qui intervient comme un ciment augmentant la solidité du système.
Biologie du tendon
La consommation d’oxygène des tendons est comparable à celle des ligaments et 7,5 fois moins importante que celle des muscles squelettiques. Le métabolisme tendineux est restreint mais sa capacité de produire de l’énergie en anaérobie est particulièrement développée. Ces caractéristiques rendent les tendons capables de supporter des poids et de résister à des tensions pendant de longues périodes en évitant l’ischémie et donc le risque de nécrose. Malgré tout, ce taux métabolique bas rend la cicatrisation tendineuse lente. Au cours d’un exercice physique, la consommation d’oxygène est fonction des contraintes mécaniques exercées au sein du tendon; elle sera de 3 à 6 fois supérieure à la consommation de base.
Effets de l'entraînement physique
Les tendons sont plus résistants que les muscles et sont capables de modifier leur structure, et leur composition en fonction des contraintes mécaniques subies. L’entraînement physique induit des modifications mécaniques et biochimiques permettant de rendre plus résistant un tendon. Des travaux récents chez l’homme ont montré une augmentation du turnover du collagène de type I après exercice physique: au cours d’un exercice physique de 60 minutes, la synthèse de collagène est augmentée de 100 % et se poursuit, de façon moindre, pendant 3 jours. Le turnover protéinique est également accéléré pendant 1 à 3 jours après l’exercice.
L’exercice physique peut devenir délétère lorsque les séances d’entraînement sont trop proches, le catabolisme devenant alors majoritaire.
L’hypertrophie tendineuse et l’augmentation de la résistance mécanique du tendon résultent d’un entraînement régulier et progressif.
Mais des étirements excessifs ou des contraintes déséquilibrées accroîtront la production de médiateurs de l’inflammation et créeront des lésions tendineuses aiguës ou chroniques. Il y a une adaptation du tissu tendineux aux contraintes mécaniques, les enthèses supportant des forces de tension, compression et de cisaillement pouvant être 4 fois supérieures à celles observées dans la portion moyenne du tendon.
Si l'on soumet expérimentalement un tendon à des forces d'étirement, 4 % d’élongation correspond à la limite maximale de rupture microscopique et 10-14 % d’élongation est la limite d'apparition des premières lésions macroscopiques.

Effets délétères des stéroïdes anabolisants sur les tendons et les ligaments
Football et rugby ont nommément été cités par l'Agence française de lutte contre le dopage en 2013 comme étant les sports les plus gangrénés par le dopage.
L'usage d'anabolisants y serait monnaie courante et ce dès la fin de l'adolescence avec une action rapide sur le développement de la musculature conduisant à une approche sportive basée essentiellement sur la puissance musculaire avec par exemple en football une prise de poids spectaculaire et un jeu tout en puissance dont le joueur Brésilien Ronaldo est l'exemple type avec des tendinopathies et des ruptures tendineuses à répétition des tendons du genou (dénoncées par le Dr Jean Pierre de Mondenard , un des plus fins connaisseurs de ces problèmes en France, et par le Dr Santi, le coordinateur antidopage de la Confédération brésilienne de football dans les colonnes de la Folha de Sao Paulo. Le dopage serait donc la source de tous les maux du double Ballon d'Or 1997 et 2002, selon Santi.)
En rugby, la prise d'anabolisants va de pair avec l'introduction dans la préparation physique de séances de musculation outrancières et la généralisation d' un jeu stéréotypé sans imagination, fait de percussions avec macro et micro-traumatismes répétés des tendons et des ligaments dont la structure et le métabolisme différents et qui ne peuvent suivre le cycle de croissance accéléré que leur impose cette musculature surpuissante et la surcharge mécanique qui en découle.
En conséquence, des tendinopathies à répétition apparaissent sur les tendons les plus sollicités: tendon d'Achille, tendon quadricipital et rotulien, tendon du long biceps, etc, et inévitablement ruptures brutales de ces mêmes tendons, sans passage par le stade préalable de tendinopathies.
Par ailleurs, les ligaments se retrouvent à supporter de telles contraintes articulaires qu'ils se rompent et c'est le cas en particulier du ligament croisé antérieur du genou (LCA).


Aucun commentaire:
Enregistrer un commentaire