Cet article sur les vertiges est dédié à mon ami Gaby Guiter.
La définition d'un vertige
Quand tout tourne autour de soi (murs, plafond, objets), c'est un vertige dont les causes sont diverses et fortement corrélées à leur durée qui peut aller de quelques secondes à plusieurs heures et à leur intensité, nécessitant de consulter au plus vite son médecin afin de préciser le diagnostic étiologique avec l'aide de confrères spécialisés (ORL, neurologues, urgences hospitalières, médecins de médecine manuelle) et d'examens complémentaires : analyses sanguines, examen auditif, bilan cardio-vasculaire, tests de stabilité, imagerie médicale (scanner, IRM de l’oreille interne, écho-doppler dynamique des vaisseaux du cou, anglo-scanner ou angio-irm). Ces vertiges peuvent être associés à des maux de tête ou céphalées, des nausées, des vomissements, des troubles de l’équilibre ou de la marche, des pertes de l’audition, d'acouphènes (sifflements et bourdonnements).
La cause d'un vertige est un dérèglement du vestibule (organe de l'équilibre) ou de son innervation ou de sa vascularisation
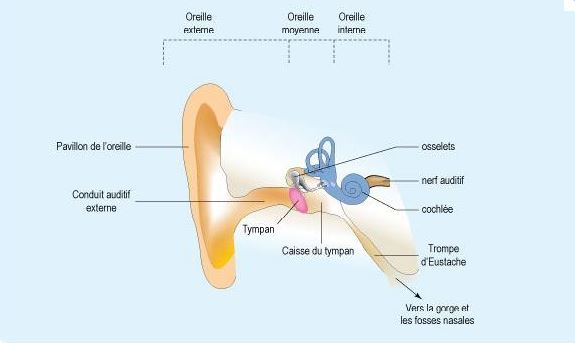
Les vertiges sont dus à un dérèglement de l'organe du système de l'équilibre: le vestibule, situé dans l'oreille interne, ou de son innervation et ou de sa vascularisation. Ce vestibule est situé à proximité de l'organe de l'audition: la cochlée, d'ou la possibilité de symptômes communs: vertiges en cas de dérèglement vestibulaire, troubles auditifs (baisse de l'audition, acouphènes) en cas de dérèglement de la cochlée.
Vue en coupe de l'oreille interne
Les voies nerveuses vestibulaires
Les filets nerveux des organes sensoriels de l'appareil vestibulaire (canaux semi-circulaires, utricule et saccule) forment le nerf vestibulaire qui va traverser le conduit auditif interne et pénétrer dans le tronc cérébral au niveau du sillon bulbo-protubérantiel pour rejoindre les noyaux vestibulaires droit et gauche qui sont situés dans le bulbe rachidien ou l'information sensorielle va être traitée de manière non spécifique. A partir de ces noyaux et pour être traités de manière spécifique, les informations sensorielles vont être dirigées vers le cervelet, la moelle épinière, le thalamus et les noyaux des nerfs crâniens oculo-moteurs (III ème, IVème et VIème paire crânienne). On peut s'apercevoir que les connexions nerveuses vestibulaires sont multiples (inter-nucléaires, vestibulo-spinales, vestibulo-cérébelleuses, vestibulo-oculaires, thalamiques, corticales); cela rend compte de la complexité du diagnostic étiologique des vertiges.
Connections
Vascularisation de l'oreille interne
La vascularisation de l'oreille interne dépend essentiellement du système vertébro-basilaire.
Les deux artères vertébrales droite et gauche, issues des artères sous-clavières, vont cheminer dans le canal inter-tranversaire des vertèbres cervicales dans la partie latérale du cou pour s'unir au niveau du tronc cérébral et former le tronc basilaire ou artère basilaire qui va donner naissance à l'artère cérébelleuse moyenne qui va irriguer le labyrinthe par l'intermédiaire de l'artère auditive interne ou artère vestibulaire. Cette artère auditive interne (vestibulaire) va se diviser en artère vestibulaire antérieure et en artère cochléaire.
L'absence de suppléance explique que toute souffrance vasculaire artérielle vertébrale va être à l'origine de lésions vestibulaires qui, en fonction du siège lésionnel, se traduiront par des troubles de l'équilibre (vertiges) possiblement intriqués avec des troubles auditifs (baisse de l'audition, acouphènes).
Il y a deux sortes de vertiges: centraux et périphériques:
- les vertiges centraux ont leur origine sur le trajet des voies nerveuses vestibulaires centrales qui relient le vestibule au cerveau, les informations sensorielles en provenance du vestibule étant envoyées vers le cerveau, via le nerf vestibulaire, lequel est rejoint un peu plus loin par le nerf cochléaire, formant ainsi le nerf vestibulo-cochléaire.
- les vertiges d'origine périphérique incriminent l'organe vestibulaire: le labyrinthe postérieur (les 3 canaux canaux semi-circulaires, l'utricule et le saccule).
Principales causes des vertiges les plus communs:
Nous avons vu que la durée de la crise de vertiges et son intensité sont de bons critères étiologiques:
- si la crise est brève (quelques secondes), cela évoque un vertige paroxystique bénin par cupulo ou canalo-lithiase (30 % des vertiges), qu'une manœuvre de bascule particulière à visée de dispersion des minuscules calculs (otolithes) à l’origine de ces vertiges fera disparaître.
Otolithes vus au microscope électronique
- si la crise est violente et durable (une douzaine d'heures), une origine neurologique doit être suspectée et une hospitalisation en urgence est impérative.
- si les crises durent quelques heures et sont récurrentes, c'est au vertige de Ménière auquel il faut penser (maladie de l’oreille interne d’origine inconnue). Il n’existe pas de traitement permettant de guérir la maladie de Ménière. Certains médicaments permettent de soulager les symptômes pendant les crises et d'autres d’espacer les crises.
- enfin certains vertiges sont à imputer au rachis cervical supérieur dans le cadre d'un syndrome de Barré et Liéou, par contrainte sur le système nerveux sympathique para-vertébral et parfois en présence d'un foramen arculé de C1 à cause d'une dysfonction des étages vertébraux cervicaux supérieurs avec contracture des muscles profonds du triangle de Tillaux. (A noter la présence au niveau du triangle musculaire, des racines nerveuses C1, C2 (névralgie d'Arnold), C3.
Schéma anatomique du système nerveux sympathique cervical (Netter)
Le système nerveux sympathique cervical supérieur (ganglion cervical supérieur) et proche du rachis cervical supérieur est situé dans la partie latérale du cou; il innerve les organes sensoriels (appareil audio-vestibulaire, yeux, pharynx, larynx, glandes salivaires, appareil lacrymal et nasal, etc.) de la face et va se trouver contraint par les contractures cervicales hautes à l'origine du syndrome de Barré et Liéou.
1: Tronc brachio-céphalique gauche 2: A. carotide primitive 3: A. sous-clavière 4: tronc thyro-bicervico-scaiulaire 5: A. vertébrale
Le trajet de l'artère vertébrale au niveau de la charnière occipiro-vertébrale se projette au fond du triangle de Tillaux, délimité par le plan profond des muscles occipitaux droits et obliques.
Plan musculaire profond de la nuque (Triangle de Tillaux): a: muscles petit et grand droits postérieurs
b: muscle petit oblique
c: muscle grand oblique
1: artère vertébrale 2: grand nerf occipital d'Arnold
Le syndrome de Barré et Liéou
Ce syndrome lié à l'irritation du système nerveux sympathique cervical supérieur peut parfois se résumer à des vertiges ou à une instabilité mais plus généralement il correspond à un ensemble d'autres manifestations neuro-sensorielles de type ophtalmologique, audio-vestibulaire, pharyngé touchant préférentiellement le sexe féminin, très variable d'un individu à l'autre et pouvant inclure des:
- troubles vestibulaires: étourdissements, particulièrement lors de mouvements rapides du cou et sensation de perte d’équilibre.
- troubles de l'audition: sensation d’entendre moins bien et bourdonnements ou sifflements dans les oreilles (acouphènes).
- troubles visuels: fatigue visuelle, sensation d’avoir de la poussière dans les yeux ou de voir des petits points dansants.
- troubles pharyngés: sensation d’avoir quelque chose dans la gorge, difficulté à avaler.
- troubles des sécrétions: avoir des chaleurs, transpiration abondante, sécrétion nasale et lacrymale.
- troubles cérébraux: difficulté à se concentrer, perte de mémoire, anxiété.
Devant des céphalées isolées ou associées à un syndrome de Barré et Liéou, la présence (rare) d'une anomalie osseuse sur l'Atlas (1ère vertèbre cervicale ou C1), le foramen arcualé (FA), peut poser problème.
Ce foramen arcualé doit être absolument recherché par une imagerie adaptée (radiographies du rachis cervical supérieur et ou scanner si nécessaire).
Dans un certain nombre de cas et comme indiqué plus bas dans une revue de la littérature médicale sur le sujet rapporté par notre confrère Norbert Teisseire, la présence de cette anomalie peut se traduire le plus souvent par des céphalées cervicales, mais aussi par des troubles neurologiques sévères ou par un état vertigineux chronique que le traitement manuel n'arrive pas toujours à stabiliser, le recours à la chirurgie de décompression s'avérant alors nécessaire.
Vue de dessus de la vertèbre Atlas (C1) avec la dent de l'Axis (C2)
1. Ligament transverse, 2. Arc antérieur, 3. Tubercule antérieur,
4. Pars dentis (contient la dent de l’axis), 5. Masse latérale,
6. Fovéa articulaire supérieure, 7. Pars nervosa (trou vertébral),
8. Arc postérieur, 9. Tubercule postérieur, 10. Foramen transversaire,
11. Processus transverse.
En violet : dent de l’axis.
Pour CA Limousin, du Naval Hospital Rio Santiago, La Plata, Argentine, le FA correspond à un pont osseux qui entoure l'artère vertébrale et le tissu nerveux sympathique cervical péri artériel au moment ou l'artère croise l'arche postérieure de l'Atlas (C1). Cette configuration limite la mobilité normale de l'artère vertébrale et contrarie le flux artériel et le sympathique péri-artériel pendant la flexion/extension du cou et peut être à l'origine du syndrome de Barré et Liéou.
Pour Ayush Goel et Sajoscha Sorrentino et al., ce Foramen arqué (ou foramen arcuale, ou Atlantide ponticulus posticus ou Kimerle foramen) est une variante normale fréquemment rencontrée de l'atlas et est facilement apprécié sur un film simple (plat) latéral de la jonction cranio-cervicale. Il se développe par calcification des ligaments atlanto-occipitaux obliques. La part (partie) atlantique (V3) des artères vertébrales passe par ce foramen. Son incidence serait de 8 % (1-15 %) et c'est plus
commun dans le sexe féminin.
Plusieurs types anatomiques de Foramen Arcuale ont été répertoriés dans diverses séries de dissections cadavériques avec une morphologie variable qui peut être complète ou incomplète, unilatérale ou bilatérale.
Trajet de l'artère vertébrale
Elle se détache de l'artère sous-clavière, remonte dans le cou à travers les trous inter-transversaires des vertèbres cervicales et passe dans le crâne pour vasculariser la partie postérieure du cerveau.
Artère vertébrale qui remonte dans le canal transversaire et avant de pénétrer dans le crâne au niveau de la 1ère vertèbre cervicale (C1), l'artère peut être entravé par la présence d'un monticule postérieur (anomalie osseuse ou fibreuse), le foramen arcualé.
Fermeture complète du canal de l'artère vertébrale sur l'arc postérieur de C1 (foramen arcualé).
A propos de ce foramen arcualé, notre confrère Norbert Teisseire, médecin de médecine manuelle et Rhumatologue – Angers dans une publication récente "Prise en charge d'une céphalée cervicale en présence d'un foramen arcualé (FA)" a passé en revue la littérature:
- un cas de dissection de l’AV est rapporté par CELLERIER et GEORGET.
- LI et collaborateurs disent avoir amélioré 11 patients vertigineux par décompression de l’ AV.
- SUN observe la disparition des vertiges chez 69 patients ayant subi une décompression et une sympathectomie dans le FA.
- CUSHING et collaborateurs retrouvent un FA chez 8 patients sur 11 ayant une dissection ou occlusion de l’AV. Le traumatisme artériel siège au niveau du FA.
- GROSS (dans un rapport sur des hémorragies sous arachnoïdiennes) retrouve 7 FA sur 13 cadavres. Chez 3 d’entre eux, existe une compression de l’AV dans le FA. Toutefois, aucun de ces sujets ne présentait avant le décès de symptômes évocateurs d’une compression de l’AV.
- Une enquête auprès des neurochirurgiens du CHU d’ANGERS ne fait pas apparaître, dans les 20 dernières années, de cas clinique évoquant une complication thérapeutique en rapport avec un FA.
Discussion
Pour Teisseire, en présence d'un foramen arcualé (cela concernerait environ 5% des cadavres disséqués par l’équipe de TUBBS), la fréquence des dissections, ou d’hémorragies sous arachnoïdiennes signalées par CUSHING et GROSS est fort étonnante.
Dans le recrutement de Tesseire, il est frappant de noter que les manifestations de souffrance cervicales hautes, qui auraient pu être attendues, en présence d’un FA, sont plutôt peu fréquentes (3 sur 14, soit 21%). Ses confrères neuro-chirurgiens d'Angers, sur une période de 20 ans, n'ont jamais rencontré de telles complications.
Il est malgré tout intéressant de noter que certains auteurs (Cushing, Li, Sun, notamment) ont observé une forte corrélation entre amélioration de vertiges et/ou céphalées par la chirurgie, et une prévalence étonnante entre la présence d’un FA et la survenue d’une dissection de l’AV (au niveau du FA). Alors, dans un tout petit nombre de cas de vertiges chroniques qui empoisonnent la vie de quelques uns et surtout en présence d'un foramen arcualé, si aucune thérapeutique, quelle soit médicamenteuse, kinésithérapique ou manuelle ne peut venir à bout de ces vertiges du syndrome de Barré et Liéou, peut être est-il licite, si la gène est incapacitante et compte tenu des publications de Li et de Sun, de les adresser à un confrère neuro-chirurgien qui décidera d'une possible décompression chirurgicale de l'artère vertébrale.
Incidence sur le traitement par manipulation vertébrale élective sous-occipitale du syndrome de Barré et Liéou
Sur le plan physiopathologique, l’on sait que les rotations sont agressives pour l’artère vertébrale et sachant que 50 % au moins de la rotation cervicale se passe en C1-C2, les techniques manuelles en rotation pure des vertèbres cervicales hautes sont contre indiquées et toute tentative de manipulation vertébrale cervicale haute avec composante rotatoire dominante doit être proscrite, même si les anatomistes nous disent qu’une artère vertébrale à un coefficient « normal » d’étirement de près de 50%. En réalité la faible référence dans de très nombreuses publications consultées, à la présence d’un FA, n’est pour Teisseire pas faite pour rassurer.
Conclusion de Teisseire et de la SOFMMOO et à retenir:
Avec ou sans la présence d’un Foramen Arcualé et devant des céphalées (maux de tête) d’origine cervicale, et ou des vertiges ou autres manifestations neuro-sensorielles du syndrome de Barré et Liéou et dans le strict respect des critères de Robert MAIGNE et des recommandations de la SOFMOO (règles de sécurité), les techniques manuelles cervicales hautes sous occipitales non forcées peuvent être appliquées, en excluant les mises en tension en flexion et ou en rotation prédominantes.
Techniques sur la zone cervicale sous occipitale: C0/C1 et C1/C2
Dans les manoeuvres crânio-rachidiennes, il y a un interdit c'est la manoeuvre Hole in line, qui porte le cou en inflexion latérale avec appui direct sur la face latérale de l'axis, sujet positionné en décubitus latéral. Compte tenu des complications vasculaires potentielles, leur utilisation doit être limitée à un petit nombre de praticiens chevronnés et précédées toujours par les tests vasculaires pré-manipulatifs. Chez les femmes de moins de 50 ans et hyperlaxes, mieux vaut ne pas les utiliser, ou alors manipuler le joint du dessous C2/C3 en désinflexion.
A savoir: dans la plupart des cas, la pathologie crânio-rachidienne des 2 premiers étages cervicaux se décompense en C2/C3 et la manipulation de cet étage, beaucoup moins à risque, permet de libérer les 3 étages du rachis cervical supérieur+++.
Techniques sur la cranio-rachidienne de Robert Maigne
La crânio rachidienne = Sama (système articulaire mécaniquement asservi qui enrobe les 3 premiers étages cervicaux).
Indications: céphalées, névralgie d'Arnold, attitude antalgique, difficulté à l'hyper extension du cou, à tourner la tête, contracture du triangle de Tillaux, cellulalgies de Maigne.
Recherche clinique de la restriction du mouvement dans le paramêtre de moindre amplitude: la rotation pour C0/C1 et l'inflexion pour C1/C2 patient en décubitus dorsal dans le positionnement de la manipulation cranio- rachidienne avec manoeuvres de sécurité préalables debout.
Technique de manipulation tête sur table avec surveillance yeux ouverts du patient pendant la manipulation.
- mobilisation qui recrute tout le rachis cervical dans le sens libre et qui permet de bien positionner la main manipulatrice sur la cranio-rachidienne
- ensuite par un petit déplacement latéral (jeu corporel) dans le sens inverse restreint par la main mobilisatrice controlatérale cranienne:verrouiller la crânio rachidienne en hyper extension
- puis rechercher la restriction de mobilité d'abord en inflexion pouce vers mandibule puis en rotation pouce vers orbite.
- manipulation en dérotation C0-C1 ou en désinflexion C1- C2 avec pulsion dans le sens libre, dans le respect des règles de Robert Maigne de manipuler dans le sens contraire de la douleur.
Précision complémentaire en cas d'impossibilité provisoire à manipuler le rachis cervical supérieur.
Dans un certain nombre d'indication de manipulation du rachis cervical supérieur, compte tenu d'une forte contracture des muscles para-vertébraux responsable d'une raideur majeure et douloureuse du haut du cou et en application des règles de Robert Maigne qui recommandent formellement de ne manipuler le rachis que si 3 directions au mieux et 2 au moins sont non douloureuses (schéma en étoile de Maigne et Lesage), il ne m'a pas été toujours possible de manipuler le rachis cervical supérieur de certains de mes patients. Aussi afin de lever cette contre indication technique provisoire, il m'a paru intéressant de traiter ces patients pendant quelques jours (de 3 à 10 jours) par des anti-inflammatoires stéroïdiens per os (cortancyl ou solupred à une dose variant de 20 mg à 60 mg/ jour, en une seule prise le matin au petit déjeuner, en adjoignant un protecteur gastrique). Ces corticoïdes ont fait céder le blocage douloureux et m'ont permis de manipuler le rachis sous-occipital, le segment C2-C3 et parfois C3-C4, en toute sécurité (sans oublier d'appliquer en pré-manipulatif les règles de sécurité à visée vasculaire).
Règles de sécurité à respecter à cause du risque vasculaire lié à la présence dans le canal inter-transversaire cervical, de l'artère vertébrale
Artères vertébrales qui traversent le cou, au travers des vertèbres cervicales
Test vasculaire pré-manipulatif en position debout
Recommandations de la SOFMMOO (société française de médecine manuelle orthopédique et d'ostéopathie

Manipulation cervicale sécurisée en latéro-flexion comme recommandé par Teisseire et la SOFMMOO: rachis cervical positionné en sagittal en flexion et en latéro-flexion en frontal, à effectuer après tests de posture préalables debout, et couché lors de la mise en tension pré-manipulative.
Cinq recommandations pour les médecins ostéopathes
La SOFMMOO a proposé 5 recommandations pour que les manipulations vertébrales – et en particulier cervicales - soient strictement encadrées. Ces recommandations ont été proposées aux praticiens qui pratiquent les manipulations afin qu’ils puissent, à la lumière d’un diagnostic médical précis, choisir l’acte manipulatif – entre autres traitements – et le réalisent eux mêmes. Elles ne s’adressent qu’aux médecins ostéopathes - les ostéopathes exclusifs n’ont pas été signataires de ce travail.
Avant tout, le médecin manipulateur doit être diplômé et techniquement très compétent. Un an d’exercice continu des techniques manipulatives après l’acquisition du diplôme universitaire de troisième cycle est indispensable avant de réaliser des manipulations rachidiennes.
Le premier temps de la consultation est déterminant : il s’agit d’un interrogatoire pré-manipulatif qui a pour but de préciser l’existence d’antécédents d’effets indésirables en lien avec des manipulations antérieures (vertiges, état nauséeux..). Tout événement indésirable préalable doit faire réfuter une nouvelle manipulation.
L’examen clinique neurologique et vasculaire ensuite est indispensable avant toute manipulation, en particulier cervicale.
Pour la SOFMMOO «au cours de la première consultation, il n’est pas recommandé de recourir aux manipulations cervicales chez la femme de moins de 50 ans. Ces manipulation ne peuvent être proposées qu’après l’échec des traitements médicamenteux et physiques habituels. Dans ce cas, après l’accord éclairé du patient à qui on explique de manière simple, loyale et intelligible en quoi consiste la manipulation et ses risques et après réalisation clinique de test vasculaires prémanipulatifs. La technique manipulative doit être réalisée avec douceur et doigté et le moins de rotation possible (geste de grande technicité). Un suivi médical doit être assuré ».
Dans le cas où le geste de manipulation cervicale est réalisé par un non médecin, un certificat médical de non contre indication doit être rédigé avant l’acte.
REFERENCES :
Vautravers P. Manipulations vertébrales-ostéopathie. Indications raisonnées, complications. Entretiens de Bichat, 26 septembre 2014.
Vautravers P, Maigne JY. Cervical manipulation and the precautionary principle. Joint Bone Spine 2000 ; 67 : 349-354

















Aucun commentaire:
Enregistrer un commentaire