C'est un mécanisme lésionnel classique lors de la pratique de sports comme le football ou le volley-ball. A la réception d'un saut le pied est bloqué au sol en rotation interne, le corps pivote dans l'autre sens, ce qui a pour conséquence une rotation interne du genou mettant en tension maximale le ligament croisé antérieur bien souvent au-delà de la limite de sa résistance. Ce mécanisme est souvent responsable de rupture isolée du ligament croisé antérieur.
ML en VRI
Toujours genou en extension avec lésion ligamentaire isolée, les ML en varus/valgus forcé par force vulnérante latérale ou médiale.
Les deux ML en VFE et VRI sont rares et entraînent des lésions des freins primaires périphériques, les ligaments collatéraux externe et interne (LLE et LLI).

9

ML en valgus forcé (rupture du LLI) et ML en varus forcé (rupture du LLE)
Genou en flexion = entorse pluri - ligamentaire
En flexion, les situations sont complètement différentes.
La flexion lève le verrouillage statique et libère la rotation du genou, si bien que rotation externe et varus ainsi que rotation interne et valgus se limitent mutuellement et verrouillent le genou grâce au contrôle actif de la musculature péri - articulaire qui se comporte alors comme un stabilisateur dynamique.
Contrairement au verrouillage statique, ce verrouillage dynamique est à haut potentiel d'amortissement et la musculature péri - articulaire du genou a la capacité d'amortir une énergie traumatisante externe en adaptant la position de stabilité en fonction de la direction de la force perturbatrice, soit en valgus - rotation externe (VFE), soit en varus - rotation interne (VRI).
Positions de stabilité maximales en VFE et VRI qui peuvent être dépassées par une force extérieure vulnérante
Une entorse genou fléchi correspond donc toujours au dépassement d'une position de stabilité en VRI ou en VFE et s'accompagne de lésions pluri - ligamentaires, contrairement aux lésions isolées des entorses en extension.
1- Le VFE est le ML le plus fréquent.
ML en VFE
- si la force vulnérante en valgus est prédominante, il y a danger immédiat pour le LLI, puis le PAPI, puis le LCA et si la contrainte continue, le LCP.
- si la force vulnérante en RE est prédominante, le danger immédiat est pour le PAPI, puis le LLI, puis le LCA. Si la contrainte en RE se poursuit, la lésion va s'étendre au PAPE, tandis que le LCP servant de pivot, reste intact.
En VFE, l'association lésionnelle LLI + PAPI + LCA est fréquente et réalise la classique triade lésionnelle interne.
ML en VFE, hémarthrose en moins de 4 heures, triade interne avec ecchymose
2- ML en VRI, il y a danger immédiat pour le PAPE, puis le LLE, puis en raison du vissage excessif du pivot ligamentaire central, du LCA, puis du LCP, puis du PAPI si la contrainte se poursuit.
En VRI, l'association lésionnelle PAPE + LLE + LCA = classique triade externe. Si LCP + PAPI = pentade externe.
ML en VRI
Les hyper-laxités et l'instabilité du genou par lésion ligamentaire
Rappelons que l'hyper laxité est un signe d'examen clinique, tandis que l'instabilité est un signe fonctionnel ressenti par le blessé.
Les hyperlaxités
Un ligament est une structure élastique, chaque ligament possédant une laxité de base et un potentiel d'allongement qui lui est propre. Cette laxité de base est augmentée de façon bilatérale chez les sujets hyper-laxes. La laxité articulaire du genou est donc un phénomène physiologique et l'expression d'une mobilité réciproque entre les surfaces articulaires fémorales et tibiales.
Inversement, l'hyper-laxité est une augmentation pathologique unilatérale de la laxité de base, conséquence d'une lésion ligamentaire, pouvant être compensée par les autres structures ligamentaires saines, ainsi que par les forces de coaptation musculaires.
Pour chaque lésion du genou, il existe donc un type d'hyper-laxité bien défini:
- une lésion isolée du pivot central entraîne une hyper-laxité pure avec déplacement exagéré mais symétrique des 2 plateaux tibiaux vers l'avant si le LCA est rompu ou vers l'arrière si c'est le LCP.
- une lésion des ligaments collatéraux isolée avec pivot intact, entraîne une hyperlaxité périphérique interne ou externe.
- une lésion associée du pivot et d'une structure périphérique interne ou externe, entraîne une hyper laxité mixte avec translation asymétrique des plateaux tibiaux et rotation.
L'instabilité
En cas de lésion ligamentaire majeure, les mécanismes de compensation ne sont plus suffisants et le centre articulaire du genou (CAG) va être déstabilisé et l'instabilité du genou va s'installer. Cette instabilité contrairement à l'hyper-laxité est toujours mal tolérée et se traduit en clinique par des dérobements ou des sensations de déboîtement à répétition.
Cette instabilité peut être présente d'emblée ou survenir secondairement, la surcharge des ligaments sains restants, induisant leur distension progressive et par tant finissant par altérer leur fonction stabilisatrice.
Facteurs défavorables
Le pronostic des hyper-laxités rotatoires à cause de la surcharge plus importante des éléments sains est beaucoup plus sombre que celui des hyper-laxités translatoires.
De même les hyper-laxités externes, sont moins bien supportées que les internes compte tenu de la stabilité structurelle moindre du compartiment externe.
Le genu varum constitue également un facteur défavorable, de par son retentissement sur les structures ligamentaires externes dont les réserves d'élasticité fonctionnelle sont diminuées.
Le genu recurvatum de la même façon distend les structures capsulo-ligamentaires postérieures ainsi que le LCA.
Diagnostic clinique des hyper-laxités et de l'instabilité d'origine ligamentaire du genou
1- les hyper-laxités sagittales en translation antérieure
Elles sont mises en évidence par les différentes manoeuvres de tiroir et sont positives quand il y a une translation anormale du tibia par rapport au fémur, soit vers l'avant, soit vers l'arrière.
Genou fléchi à 90°
TAD = tiroir antérieur direct en rotation neutre, met en tension d'abord le LCA, puis ensuite les structures périphériques internes, puis externes.
TAD (tiroir antérieur direct)
TAD de 3 à 5 mm = LCA isolé.
TAD de 5 à 10 mm = LCA+ LLI ou LLE.
TAD > 10 mm = LCA+LLI+PAPI+PAPE
TARI = tiroir antérieur en rotation interne, met en tension le LCA, puis les structures externes.
TARI de 5 à 13 mm = LCA isolé.
TARI > 13 mm = LCA + LLE + PAPE
TARE = tiroir antérieur en rotation externe, diminue la tension sur le LCA et les structures externes; augmente la tension des structures périphériques internes. Un TARE positif = hyper-laxité du compartiment interne: LLI et PAPI.
TARE de 5 à 13 mm = LCA isolé.
TARE de 13 à 19 mm = LLI et PAPI.
TARE > 19 mm = LLI + PAPI + LCA.
Genou fléchi à 20° = Lachman-Trillat test
A 20° de flexion, la force de traction des muscles ischio-jambiers qui s'oppose à la translation antérieure est nulle, parce que cette force est perpendiculaire au tiroir antérieur, mais également parce que les surfaces articulaires des condyles, relativement planes, ne gênent plus le déplacement des plateaux tibiaux.
Le test de Lachman, quand il est positif est très sensible, même pour des déplacements antérieurs de très faible amplitude.
Lachman de 2 à 9 mm = LCA rompu isolément.
Lachman > 10 mm = LCA + structures périphériques.
Lachman-Trillat
2- les hyper-laxités en translation postérieure
Elles reposent sur le même principe et s'effectuent à l'aide de manoeuvres cette fois ci en tiroir postérieur = TP, pas toujours facile à diagnostiquer.
TP < 5 mm = possible rupture partielle.
TP entre 5 et 10 mm = LCP isolé.
TP >10 mm = LCP + PAPE.
Tiroir postérieur (TP)
Signification des trois autres tests:
1- le recurvatum unilatéral:
petit recurvatum = coques
recurvatum moyen = LCP
grand recurvatum = LCP + formations postérieures et coques.
Recurvatum unilatéral
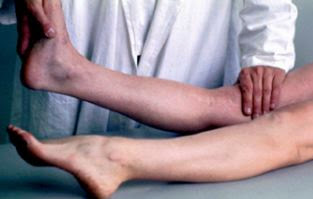
2- l'hyper-rotation externe unilatérale, genou tendu et genou fléchi (lésion PAPE associée).
Hyper rotation externe unilatérale, genou tendu
3- le signe de Godfrey en décubitus dorsal, les 2 genoux fléchis à 90° et talons soutenus: le recul unilatéral du tibia, signe une rupture du LCP.
Test de Godfrey (chute de la métaphyse tibiale vers l'arrière)
3- les hyper-laxités latérales
- genou à 30° de flexion, testing en varus et valgus forcé:
Ce testing en varus-valgus forcé à 30°, explore les ligaments collatéraux, alors que les points d'angle sont détendus. Si le testing est positif, cela signe une lésion du LLE (varus forcé positif) ou du LLI (valgus forcé positif).
- genou en extension, si le testing en varus-valgus est positif, cela signe une lésion étendue aux points d'angles et même au pivot central.


Testing en varus/valgus
4- testing dynamique des instabilités antérieures ou postérieures.
Les instabilités du genou, quelles soient antérieures ou postérieures, se recherchent par les tests de ressaut.
Un ressaut condylien antérieur se recherche de maintes manières différentes: tests de Lemaire, Mac Intosh, Jerk test, Slocum etc, mais le principe est le même: dans une instabilité antérieure faisant suite à une rupture du LCA, le PTE (plateau tibial externe) est subluxé vers l'avant; si l'on fléchit progressivement le genou, vers 30° de flexion, la subluxation se réduit et s'accompagne d'un ressaut parfaitement identifiable par la main palpatrice de l'examinateur posée à hauteur du PTE.
Ressaut condylien antérieur
Si l'on prend comme exemple le Pivot-schift de Mac Intosch: le départ du test s'effectue jambe tendue, pied maintenu en rotation interne par la main mobilisatrice, la main palpatrice est posée sur le plateau tibial externe de manière à imprimer un léger valgus sur le tibia. Le genou est fléchi progressivement et si le genou est stable, le condyle externe glisse harmonieusement sur le plateau tibial externe; en cas d'instabilité, vers 30° de flexion, la subluxation du PTE se réduit brutalement et la main palpatrice perçoit un ressaut sous les doigts. Ce test est fiable à 98%.
Pivot schift et Jerk test
Un ressaut condylien postérieur positif signe le diagnostic de l'instabilité postérieure (lésion LCP+ PAPE le plus souvent) et les tests sont également très nombreux. Nous allons prendre pour exemple, le ressaut condylien inversé de Jacob: le sujet à examiner est en décubitus dorsal, genou fléchi; par le simple fait de la gravité, le PTE se subluxe vers l'arrière, l'examinateur avec sa main palpatrice , imprime un mouvement de valgus sur le PTE, tandis que la main distale mobilisatrice, pied positionné en rotation externe, étend progressivement le genou et vers 30° de flexion, la subluxation se réduit avec un bruit caractéristique. Ce test est fiable également à 98%.
Ressaut condylien postérieur de Jacob
5- autres signes cliniques majeurs
Dans le diagnostic d'une entorse du genou, l'interrogatoire du blessé avec l'analyse du mécanisme lésionnel (genou tendu, genou fléchi, impact antérieur, latéral), les antécédents (souvent c'est le premier épisode), l'inspection (gonflement, ecchymose en cas de brèche capsulaire) et la palpation sont également des temps majeurs.
Parmi les signes immédiats: la perception d'un craquement contemporain de l'accident de sport (suspect de lésion du pivot), la douleur souvent aigüe en post traumatique immédiat, l'impotence fonctionnelle (généralement il y a impossibilité de se relever seul après entorse du genou), le gonflement rapide (en moins de 4 heures, l'hémarthrose s'installe avec signe du glaçon, mais laisse le temps la 1ère heure d'examiner le genou.
Hémarthrose rapide en moins de 4 heures
Au final
Si l'on arrive à différencier cliniquement les différents types de laxités, on peut en déduire la lésion anatomique sous-jacente, la clinique permettant de suspecter fortement le diagnostic à plus de 90%.
Mais il y a des pièges qui peuvent s'avérer insurmontables:
- les douleurs peuvent entraîner des contractures musculaires qui rendent le testing ligamentaire impraticable ou non interprétable.
- un épanchement intra- articulaire est faussement stabilisateur et peux masquer l'hyper - laxité.
- le morphotype gros genoux complique l'examen physique.
- l'incompliance (non coopération) de certains sujets est souvent rédhibitoire.
Des radiographies doivent être systématiquement demandées en post traumatique immédiat.
L'évaluation clinique doit être renouvelée le 3ème jour; si elle n'est pas concluante et si les difficultés d'examen demeurent, le recours à l'IRM est alors souhaitable.