La hanche ou articulation coxo-fémorale qui unit le fémur à l'os coxal du bassin, est la plus grosse articulation du corps humain et la deuxième après l'épaule au niveau mobilité. A l'effort manuel ou sportif elle est soumise en permanence à des contraintes importantes, y compris pendant la marche, où à chaque appui unipodal elle supporte quatre fois le poids du corps. D'où le risque élevé de coxarthrose, la deuxième en fréquence après l'arthrose du genou, correspondant comme pour toute arthrose à une usure du cartilage articulaire associée à de l'ostéophytose, sorte d'éperons osseux qui entourent l'articulation, et à des phénomènes d'ostéosclérose caractérisés par une dégradation de l'os sous chondral formant des lacunes (géodes). C'est une affection d'usure articulaire qui touche environ 4% des individus entre 40 et 70 ans, plus souvent secondaire que primitive. Une coxarthrose est dite secondaire lorsqu'elle se développe soit sur une maladie articulaire préexistante soit sur une malformation architecturale (dysplasie). Elle est dite primitive si elle survient sans cause particulière.
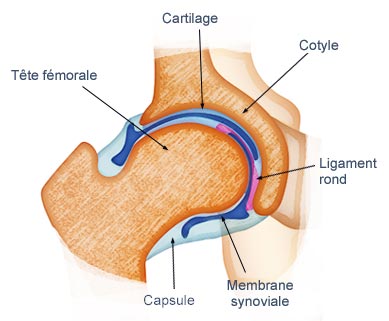 Articulation de la hanche
Articulation de la hanche
Epidémiologie
La prévalence de la coxarthrose augmente avec l’age avec une légère prédominance féminine après 50 ans. L’incidence standardisée par âge et par sexe est estimée entre 473 et 88/100 000 sujets-années et augmente avec l’âge pour atteindre 445/100 000 chez les femmes âgées de 70 à 79 ans. La coxarthrose a un retentissement socio-économique certain et sa fréquence est en nette augmentation du fait du vieillissement de la population et de la progression de facteurs de risque tel que l’obésité et la sédentarité.
Physiopathologie
La coxarthrose se développe plus fréquemment en cas d’obésité ou de micro-traumatismes répétés (coxarthrose du sportif) aboutissant à une hyperpression articulaire. De même un vice architectural peut aboutir à des pressions réparties anormalement sur le cartilage et aboutir à une arthrose précoce (dysplasie de hanche). Elle résulte de plusieurs lésions anatomiques qui affectent tous les tissus articulaires. Il s’agit de fissures qui s’étendent de la surface vers la profondeur du cartilage, le détachent en lambeaux et conduisent à la dénudation de l’os sous-chondral. Le cartilage fissuré, est ramolli, hyperhydraté, appauvri en protéoglycanes avec des chondrocytes évoluant vers la nécrose.
L’os sous-chodral est le siège d’un hyper remodelage condensant et géodique. La synoviale normale au début devient ensuite inflammatoire hyperplasique hypervasculaire avec prolifération des synoviocytes. Le chondrocyte joue un rôle remarquable dans ce processus: il augmente sa synthèse de protéoglycanes et du collagène mais aussi celle des enzymes de dégradation qui finissent par l’emporter.
I-Anatomie radiologique de la hanche :
La tête du fémur en forme de sphère, vient s'articuler dans un logement concave: le cotyle, qui fait partie du bassin.
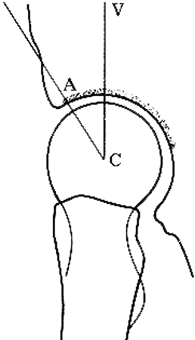
L'angle CCD ou angle cervico-diaphysaire du fémur dont la normale se situe autour de 130° permet de définir la coxa-valga dont l'angle est majoré et la coxa-vara dont l'angle est réduit (dessin en bas à droite).
L'angle HTE ou angle d'inclinaison du toit du cotyle
L'angle VCE ou angle de couverture de la tête du fémur.
Ces paramètres sont importants à considérer avant la pose de la prothèse.
II-Signes cliniques de présomption
1-Les douleurs
Elles ont un horaire mécanique et apparaissent lorsque l'articulation est en charge ou en activité ; pour la hanche lors de la marche ou de la station debout prolongée. Elles sont calmées par le repos. Leur topographie est variable.
Dans les cas typiques:
- douleur inguinale à irradiation crurale antérieure, mais il peut aussi s'agir d'une douleur
fessière à irradiation crurale postérieure, ou encore de douleurs de la région trochantérienne irradiant à la face externe du membre inférieur.
- la douleur de la coxarthrose peut siéger exclusivement au niveau du genou; toute douleur du genou doit faire examiner prioritairement la hanche.
2-La gêne fonctionnelle
- limitation de la marche : définir le périmètre de marche en durée ou en distance.
- boiterie.
- difficultés pour rentrer ou sortir d'une voiture ou d'une baignoire ; s'asseoir sur un
siège bas ; mettre ses chaussettes.
3-L'examen clinique
Il est toujours comparatif et affirmera l'existence d'une pathologie coxo-fémorale, sans présumer de l'étiologie:- limitation douloureuse des mouvements de la hanche (diminution de l'amplitude articulaire): chiffres retrouvés sur hanche saine: flexion (130°), l'abduction (60°), l'adduction (30°), la rotation externe (60°), la rotation interne (40°), l'hyperextension (30°); la limitation porte sur la flexion croisée: flexion-adduction- rotation interne .
III-Diagnostic étiologique par les radiographies
Sur les clichés du bassin de face, et faux profil de Lequesne des deux hanches:
 |
| faux profil de Lequesne |
- pincement de l'interligne articulaire dû à la diminution de hauteur du cartilage
- réaction osseuse sous forme de condensation osseuse sous-chondrale au niveau de la zone de pincement articulaire ; parfois des géodes.
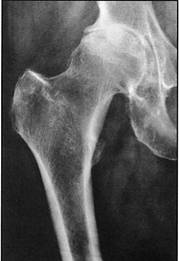 |
| Pincement électif de l’interligne coxofémoral condensation sous-chondrale et ostéophytose. |
- ostéophytes à rechercher au niveau de l'avant-toit de l’acétabulum, de la jonction toit fond (double fond), à la partie inférieure et médiale de l’acétabulum (seuil, corne
bordante), sur le pourtour du col du fémur (collerette ostéophytique).
La localisation du pincement articulaire permet de définir plusieurs formes topographiques de coxarthrose :
- coxarthrose supéro-externe (pincement de l'interligne supéro-externe )
- coxarthrose interne
- coxarthrose postérieure (uniquement visible sur les clichés de profil et surtout en faux profil).
IV-Les causes de l'arthrose de la hanche :
A- les coxarthroses secondaires
1- les coxarthroses secondaires congénitales:
Elles sont la conséquence d'un vice architectural appelé dysplasie qui engendre un trouble du développement de l'os; plusieurs dysplasies sont décrites
- dysplasie cotyloidienne : insuffisance de développement de la partie haute du cotyle
- dysplasie fémorale.
Quelques définitions:
coxa-vara : angle cervico-diaphysaire inférieur à 130°
coxa-valga: angle cervico-diaphysaire supérieur à 130°
coxa-plana: aplatissement congénital de la tête fémorale
La dyspasie subluxante est la cause la plus fréquente des coxarthroses secondaires: coxa valga, défaut de couverture externe de la tête fémorale, obliquité exagérée du toit du cotyle. On parle de subluxation lorsqu'il y a ascension de l'ensemble tête-col avec rupture du ceintre cervico-obturateur. La dysplasie subluxante est à l'origine d'une coxarthrose de localisation supéro-externe.
La dysplasie protrusive est caractérisée par une coxa vara, un acetabulum trop profond (exagération de l'angle de couverture), éventuellement une protrusion acétabulaire.
La dysplasie protrusive entraîne une coxarthrose de localisation interne.
2- les coxarthroses secondaires ostéo-cartilagineuses :
- La maladie de Paget maladie du métabolisme osseux.
- L'ostéonécrose de la tête fémorale conséquence d'une mauvaise vascularisation de la tête fémorale: sujet jeune, actif, unilatérale au début, peut se bilatéraliser dans plus de 50% des cas.
Causes : ischémie de la tête fémorale, d'origine artérielle, post-traumatiques ; trouble de la micro-circulation: embolie graisseuse (hypercorticisme, alcoolisme, hyperlipidémies); embolie gazeuse (maladie des caissons, plongeurs); cytotoxicité (radiothérapie, chimiothérapie).
L'IRM ici systématique, montrera des images caractéristiques: érosions, ulcérations du cartilage, amincissement focalisé du cartilage d'encroûtement, pincement de l'interligne, lésions associése du bourrelet cotyloïdien, ostéophytes, géodes, épanchement liquidien intra-articulaire, synovite réactionnelle : "synovite poubelle"; chondromatose secondaire.
- Les fractures: les traumatismes avec séquelles morphologiques peuvent engendrer une nécrose vasculaire de la tête fémorale(par ischémie) ou une ostéolyse du cartilage.
- Les séquelles de maladies de hanche infantiles (épiphysiolyse = glissement du noyau épiphysaire; maladie de Legg-Perthes-Calvé = ostéonécrose du noyau épiphysaire et coxa plana).
- Les coxites d'origine inflammatoires ou infectieuses.
B- les coxarthroses primitives
La coxarthrose est dite primitive lorsqu'il n'y a pas de cause retrouvée telle une maladie métabolique ou une déformation du fémur ou du cotyle.
Cliniquement, elle se manifeste par une douleur de hanche d'allure mécanique et une limitation des mouvements passifs de la hanche.
V- Evolution des coxarthroses
Les coxarthroses secondaires ont un début plus précoce (vers 30 ou 40 ans) et une évolution plus rapide, à moins d'un traitement chirurgical précoce.
La dyspasie sub-luxante est plus rapidement évolutive que la dysplasie protrusive.
Même pour les coxarthroses primitives, il existe de grandes différences d'évolutivité individuelle allant de quelques années à quelques décennies.
Environ 60 % de coxarthroses nécessitent une prothèse après 10 ans d'évolution.
Il existe une forme de coxarthrose destructrice rapide provoquant en moins d'un an une disparition complète du cartilage et d'importantes destructions osseuses de la tête fémorale.
VI - Traitement
Celui de la coxarthrose primitive est longtemps médical; la mise en place d'une prothèse doit être envisagé, si la gêne douloureuse fonctionnelle est majeure à l'indice algo-fonctionnel de Lequesne.

Pour les coxarthroses secondaires à une malformation architecturale, un traitement chirurgical correctif (ostéotomie) est envisagé très précocement après l'apparition des douleurs.
La rééducation
- avec un volet éducation thérapeutique: ménagement relatif de l'articulation (réduire les déplacements à pied, limiter les stations debout, marcher avec une canne tenue du côté opposé à la coxarthrose); entretien de la mobilité articulaire (kinésithérapie de préférence en décharge, en piscine) et de la trophicité musculaire, ainsi que la prévention des attitudes vicieuses. Le maintien d'une activité physique dans la mesure du possible est conseillé. - des traitements médicamenteux: antalgiques, anti-inflammatoires avec prudence, traitements anti-arthrosiques, viscosupplémentation scanno-guidée.
Le traitement chirurgical
- en cas de coxarthrose secondaire, traitement chirurgical précoce visant à corriger la dysplasie et arrêter l'évolution arthrosique : butée latérale (acétabuloplastie),
ostéotomies fémorales de varisation (si coxa valga) ou valgisation (si coxa vara).
- en cas de coxarthrose primitive, prothèse de hanche si la gêne douloureuse et
fonctionnelle le nécessite.

VII- Coxarthrose et sports
1- Sports autorisés :
marche rapide, golf, natation, canoë, bowling, voile, gymnastique, ski alpin sur pente moyenne, ski de fond, vélo d'appartement.






2- Sports autorisés à leur niveau antérieur de pratique :
tennis double sur terre battue, randonnées en moyenne montagne, tennis de table, escrime, vélo de route, équitation.

3- Sports déconseillés :
tennis en simple sur terrain dur, squash, ski alpin sur pente raide et/ou bosses, escalade,
sports de combat, sport de ballon avec pivots, course à pied.
VIII- Une Avancée spectaculaire dans la bataille contre l'arthrose+++ qui n'a pas abouti alors que les premiers essais cliniques ont pourtant débutés début 2016 et que le premier produit devait être sur le marché en 2017 ou 2018 mais n'est pas hélas à l'ordre du jour pour des raisons que nous ignorons.
Pourtant l’Organisation Mondiale de la Santé (OMS) estime qu’entre 2015 et 2050, la proportion des plus de 60 ans dans le monde va presque doubler, passant de 12% à 22% et parmi les plus de 60 ans, il y en a un grand nombre qui souffrent d’arthrose, maladie articulaire la plus répandue et responsable d'une sédentarisation forcée. L'arthrose touche 15% de la population mondiale et 20 millions d’Européens. A 65 ans, et selon des critères radiologiques, il y a à peu près 70% des gens qui présentent des signes d’arthrose et cette proportion augmente encore avec l’âge et il existe un lien scientifiquement prouvé entre le fait de souffrir d’arthrose et de développer d’autres problèmes de santé tels que le diabète, l’obésité et les maladies cardio-vasculaires.. En 2016, les traitements proposés aux arthrosiques (antalgiques, AINS, AH, PRP, corticoÏdes injectables) ne les améliorent que sur le plan algo-fonctionnel, mais aucun traitement ne permet encore de véritablement soigner l’arthrose. Toutefois le chitosan, composé végétal naturellement contenu dans le pied du champignon de Paris, sera peut être la clé d’une régénérescence du liquide synovial duquel dépend la bonne santé du cartilage (Frédéric Oprenyeszk, de l’Unité de recherche sur l’os et le cartilage (UROC - Liège du Pr Yves Henrotin).
La nécessité de trouver des traitements qui vont modifier de façon positive le métabolisme du cartilage et de la membrane nourricière synoviale pour qu’ils cessent de se dégrader est impérative et l'UROC du Pr Henrotin tente de mettre au point un gel qui va se substituer au fluide synovial naturellement présent dans les articulations. Cela donne des micro-billes, à base de chitosan végétal.
Ce chitosan est un glycosaminoglycane riche en glucosamine dont les propriétés sont remarquables. Il est hypoallergénique et ne contient pas de contaminants qui pourraient provoquer des réactions inflammatoires ou infectieuses au sein de l’articulation et sa source est intarissable (champignon de Paris). En présence de chitosan, on assiste in vitro à une diminution significative des marqueurs inflammatoires et cataboliques. A l’inverse, on assiste à une augmentation des marqueurs anaboliques, acide hyaluronique et aggrécane, constituants de la matrice.
La première application sera la visco-supplémentation et le Professeur Henrotin parle de « révolution » dans ce domaine: "jusqu’à présent on injectait dans les hanches ou les genoux, des gels formés d’acide hyaluronique. Mais le problème est que cet acide se résorbe très vite, disparaît très vite dans les articulations. En quelques jours, voire quelques heures on n’est plus performant. Notre gel une fois injecté va, lui, rester plus longtemps car le chitosan ne se dégrade pas très vite et il va de plus protéger le cartilage. Donc on va diminuer la douleur mais aussi améliorer les propriétés mécaniques au niveau de l’articulation : moins de frottements, moins de forces délétères appliquées sur les cartilages, moins de compression sur les cartilages ».
 Articulation de la hanche
Articulation de la hanche

















