Résumé: Toute douleur du talon survenue dans un contexte traumatique (chute d'une certaine hauteur, accidents de la circulation, etc) suppose de pratiquer un bilan d'imagerie (radios, scanner) à la recherche d’une fracture du calcanéum. Le diagnostic de fracture du calcanéum une fois posé dans un service d'urgence, il requiert impérativement un avis orthopédique spécialisé dans le but d’orienter dès le départ le patient vers le traitement le mieux adapté. Le choix du traitement par le chirurgien spécialiste du pied dépendra du type d’activité professionnelle du patient, de ses co-morbidités, de son âge et du type précis de la fracture (déplacée ou non déplacée, etc). Malgré tout, les fractures du calcanéum sont associées encore à un handicap permanent dans la plupart des cas. Toutefois une prise en charge impliquant le médecin traitant, un service d'urgence, un service de chirurgie avec un orthopédiste spécialiste du pied, éventuellement un médecin spécialiste de la douleur, le médecin de médecine physique et réadaptation et son équipe pluridisciplinaire (infirmières et infirmiers, kinésithérapeutes, ergothérapeutes, moniteurs ou monitrices d'activités adaptées, psychologues, assistantes sociales, psycho-motriciens ou psychomotriciennes)) dans un centre de rééducation, vont permettre d’établir des objectifs clairs et encourageants pour le patient. Mais restons optimiste, un certain nombre de séquelles de ces fractures aisément identifiables par l’examen clinique et l'imagerie trouveront fréquemment un soulagement par des mesures orthopédiques simples (chaussage, talonnettes, chevillières) et le cas échéant par de la chirurgie spécialisée.
Anatomie, biomécanique, mécanismes lésionnels
Le calcanéum est l'os du talon directement en contact avec le sol en position debout et pendant la marche. C'est le plus volumineux des os du tarse. Il s'articule avec l'astragale situé au dessus de lui et l'os cuboïde en avant et se compose de six faces (supérieure, interne (médiale), antérieure, inférieure, externe (latérale) et postérieure (talon). Il supporte l'ensemble du poids du corps et constitue l'un des deux points d'appui majeur l'autre point d'appui se faisant avec l'avant pied. Il redistribue les forces et les contraintes statiques et dynamiques vers les structures jambières et participe à la fonction de bras de levier. Il permet l’équilibre de l’arrière-pied. Assurant la transition entre la verticalité du squelette axial et l’horizontalité du pied il permet justement que la marche s'effectue en contact permanent avec le sol, aussi bien pendant la marche ou la course à plat que sur plan incliné et ce indépendamment de la position du corps. Il permet également l'adaptation fine au sol dans les trois plans de l'espace grâce au réseau articulaire parfaitement cohérent du complexe podo-sural et tout spécialement grâce à ses relations sur le plan anatomique avec l'astragale au dessus de lui et l'os cuboïde en avant. Cet ensemble articulaire (calcanéum, astragale et cuboïde) est aussi un système d’absorption-amortissement de l’onde de choc lors de l’attaque du pas et au final, à travers ses articulations, il contribue de manière significative à l’efficacité de la propulsion du pas dans la marche humaine. Siège de nombreuses contraintes physiques qui peuvent aller jusqu'à sept fois le poids du corps, le calcanéum, malgré sa grande résistance mécanique, s'avérera particulièrement exposé en cas de chute d’un lieu élevé (échelle, défenestration) où dans les accidents de voiture par collision frontale et ce dès 40 km/h par recul dans l’habitacle du pédalier, du compartiment moteur ou de la roue.

Les fractures du calcanéum
Ce sont des fractures sans ou avec déplacement en fonction de l'intensité de la force vulnérante et de la solidité mécanique de l'os qui peut être altérée dans certains cas. Ce sont des fractures fermées dans la majorité des cas et ouvertes chez 10 à 20% des patients et c'est le côté interne du pied qui est le plus fréquemment fracturé, posant des problèmes délicats de prise en charge chirurgicale et en raison aussi de la fine enveloppe tissulaire entourant le pied. Lors de l’impact le calcanéum se déforme et c’est l’ensemble du pied qui est déformé; classiquement on observe un déplacement en dedans de la grande tubérosité calcanéenne, une perte de hauteur de l'os calcanéum de 2 à 3 cm par aplatissement et un élargissement du calcanéum fracturé avec pour conséquence directe une altération de la morphologie osseuse de l'os calcanéen, de la fonction de l’arrière-pied, mais aussi de l'ensemble du pied. Le plus souvent les traits de fracture emportent les surfaces articulaires sous-astragaliennes, créant une incongruence articulaire entre l’astragale et le calcanéum, le degré de comminution articulaire étant susceptible de toucher les trois facettes articulaires sous-astragaliennes ainsi que l’articulation calcanéo-cuboïdienne.
Le traitement des fractures du calcanéum
Elles posent toujours des problèmes délicats en raison de l'importance des différentes fonctions physiologiques que nous avons énumérées et de leur altération à des degrés divers en cas de traumatisme. Et quelle que soit la qualité de la prise en charge initiale par les différents services d'urgence, ces derniers ne devraient jamais hésiter à confier systématiquement et exclusivement le traitement de ces fractures à un chirurgien orthopédique spécialiste du pied, y compris dans les cas de fractures sans déplacement. Et répétons le encore, en tant que médecin spécialiste en rééducation fonctionnelle, les conséquences des fractures calcanéennes sont telles, que ces fractures, souvent grevées d’un fort handicap permanent sont du ressort strict d'un chirurgien orthopédiste spécialiste du pied aguerri qui seul décidera d'intervenir chirurgicalement ou non. La difficulté du traitement de ces fractures résidant dans le fait qu'elles sont le plus souvent multi-fragmentaires, intra-articulaires et dans le contexte d’un os présentant une anatomie tridimensionnelle compliquée, maintenant approché chirurgicalement du côté externe (dans une approche chirurgicale interne les fragments ne sont pas tous visibles directement). Il faut savoir aussi que l’enveloppe tissulaire entourant le calcanéum est particulièrement fine et englobe un certain nombre de structures neuro-vasculaires et tendineuses qui rendent délicate l'intervention. Les meilleurs résultats dans la prise en charge chirurgicale ou orthopédique des fractures du calcanéum sont obtenus dans des centres ayant une importante activité en traumatologie et avec pour certains auteurs une prise en charge chirurgicale quasi systématique, mais avec abstention opératoire stricte si le centre médical ou même le chirurgien a peu d'expérience de ce type de lésions. Dans tous les cas, la prise en charge chirurgicale initiale est nécessaire si la fracture présente une incongruence articulaire ou qu’elle est associée à un trouble morphologique de l’arrière-pied sous forme d’une perte de hauteur, d’une varisation de l’arrière-pied ou d’un élargissement significatif du calcanéum susceptible de produire un conflit mécanique avec les structures avoisinantes. C'est alors peu dire que les séquelles de ces fractures seront toujours fonction de la qualité de la prise en charge médico-chirurgicale initiale, l'avis d'un chirurgien orthopédique étant primordiale afin de les identifier dans toutes leurs diversités et dans le but d’optimiser leur prise en charge chirurgicale ou pas.
Les séquelles des fractures du calcanéum
L'arthrose sous-astragalienne est la séquelle la plus fréquente. De par le caractère intra-articulaire des fractures du calcanéum et leur atteinte sur la morphologie de l’arrière-pied, c’est l’ensemble de la fonction du pied qui est touché dans une fracture du calcanéum. Le pied, à des degrés divers va alors perdre sa capacité d’adaptation au sol, en particulier sur les plans inclinés. Ceci est une conséquence directe de la perte de mobilité de l’articulation sous-astragalienne secondaire à l’arthrose post-traumatique. Cette dysfonction sous-astragalienne a aussi des conséquences directes sur la capacité d’amortissement à chaque pas. L’arthrose touche préférentiellement l'articulation sous-astragalienne postérieure et peut être visualisée sur une simple radiographie du pied de profil en charge avec perte de hauteur de l’interligne articulaire, sclérose sous-chondrale, etc.
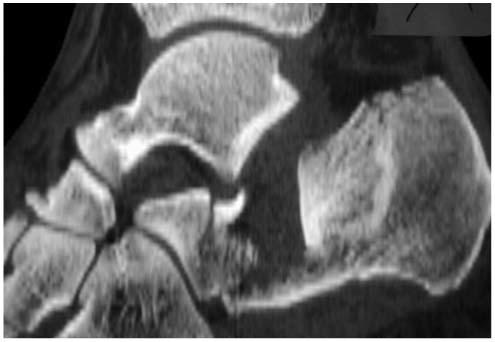
L'élargissement du mur externe est une séquelle directe de la fracture. L’enfoncement de l’astragale dans le calcanéum entraîne une latéralisation de la paroi latérale du calcanéum qui, si elle n’est pas remise en place, provoque un conflit mécanique douloureux soit avec le bord latéral de l’astragale, soit avec la pointe du péroné ou encore les tendons péroniers. Les patients se plaignant de douleurs à la marche et bien localisées au niveau malléolaire externe. Seul un scanner comportant des coupes coronales de l’arrière-pied permet de poser le diagnostic.
L'atrophie du coussinet adipeux de la coque talonnière est une complication redoutable et irréversible. Cette coque talonnière est composée de multiples expansions périostées formant des cloisons à l’intérieur desquelles sont logés des lobules graisseux. Cette architecture forme un capiton plantaire et offre une interface amortissante de tissu mou de 12 à 18 mm entre l’os et le sol. Ce tissu spécialisé est particulièrement résistant aux forces de cisaillement. Si l’énergie déployée lors du traumatisme est importante, la coque talonnière se lise et va évoluer vers une atrophie post-traumatique partielle ou totale, entraînant d'importantes douleurs mécaniques. En comparant à la palpation le talon traumatisé et le talon controlatéral sain, on peut apprécier le degré d’atrophie avec finesse.
La luxation antérieure des tendons péroniers s’observe occasionnellement. Elle signe une déchirure du retinaculum des tendons péroniers qui s’est produite pendant le traumatisme. Cette situation est rarement douloureuse mais cliniquement on observe la présence d’un ou des deux tendons péronniers en avant de la malléole externe.
Traitement des séquelles des fractures du calcanéum (avec l'aide des confrères orthopédistes suisses spécialistes du pied de l'université de Lausanne)
Une fois que le type de séquelles a été précisé sur la base de l’examen clinique et radiologique, un traitement peut être envisagé. Le chirurgien spécialiste du pied privilégiera ou non le traitement non chirurgical dans un premier temps. En cas d’échec de celui-ci, le recours à une prise en charge chirurgicale sera décidé.
1- L'arthrose sous-astragalienne est imprévisible quant à ses répercussions cliniques car il y a en effet un spectre de situations qui empêche toute corrélation entre le degré d’arthrose et le degré des douleurs. Certains patients qui vont bénéficier d’une prise en charge chirurgicale initiale avec reconstruction favorable des surfaces articulaires confirmée au scanner peuvent présenter d’importantes douleurs; à l’inverse d’autres présentant une arthrose marquée seront très peu symptomatiques. Les patients souffrant d’arthrose sous-astragalienne décrivent souvent des difficultés à marcher sur les sols inclinés et ont une mobilité articulaire fortement restreinte à l'évaluation clinique; des douleurs de l'arrière-pied ainsi qu’une fatigabilité du pied à la marche sont fréquemment rapportées. Comme il n’est pas toujours aisé d’établir la corrélation entre l’arthrose et les douleurs, une infiltration-test par un anesthésique local sous imagerie permettra souvent de poser le diagnostic quant au siège des douleurs. Certains patients pourront bénéficier de l’adjonction de cortisone à visée thérapeutique dans l’articulation. Si l’infiltration-test est positive et que le dépôt de cortisone intra-articulaire n’a pas apporté un bénéfice durable, une arthrodèse sous-astragalienne doit être proposée au patient. Non seulement le pronostic après une telle intervention est généralement bon, mais de plus il n’y a pas beaucoup à espérer des moyens de contention orthopédiques dans une telle situation, les chaussures montantes et rigides, bloquant l’articulation sous-astragalienne au travers d’une coque rigide sont la plupart du temps mal acceptées par le patient, surtout lorsqu’elles doivent être portées toute l’année.
2- Le varus du talon est secondaire à une union en varus de la tubérosité calcanéenne particulièrement délicat à traiter de façon conservatrice et représente un défaut morphologique important du pied qui a pour conséquence de créer des hyper-appuis et des sollicitations pathologiques. L’arrière-pied est en général figé dans cette position et il n’a pas la souplesse qui permettrait une correction partielle par des moyens auxiliaires. L’intervention chirurgicale consistera alors à essentiellement replacer le talon dans l’axe de la jambe afin de rétablir l’appui physiologique tripodal du pied. En fonction des situations, le chirurgien spécialisé y adjoindra une arthrodèse (blocage osseux) sous-astragalienne entre l'astragale et le calcanéum.
3- Le conflit antérieur de la cheville s’observe lorsqu’il y a une perte de hauteur significative du calcanéum. L’horizontalisation du calcanéum et de l’astragale limite la mobilité de la cheville en raison d’un contact précoce entre la marge antérieure du tibia et le col de l’astragale lors de la dorsi-flexion. Pour restituer une inclinaison astragalienne, une partie de la hauteur de l’arrière-pied doit être compensée par une semelle comportant une talonnette qui doit parfois être confectionnée au niveau même de la chaussure. On y joindra une barre de déroulement afin de favoriser le déroulé du pas. En général ces deux mesures suffisent à soulager le patient. Dans d’autres cas le recours à la chirurgie est requis et consistera à rétablir la pente respective de l’astragale et du calcanéum en provoquant une distraction chirurgicale entre les deux os où un greffon tricortiqué cunéiforme est interposé dans le but de maintenir la hauteur de distraction. Cette intervention (arthrodèse par distraction sous-astragalienne) permet de rétablir une bonne mobilité de cheville en dorsi-flexion et supprime généralement les douleurs antérieures de cheville.
4- Le conflit latéral entre le mur externe du calcanéum et la pointe de la malléole externe lors des consolidations en position élargie du calcanéum est difficile à traiter de façon non chirurgicale. Le diagnostic est posé sur les coupes frontales du scanner de l’arrière-pied où le conflit mécanique est particulièrement évident. L’intervention chirurgicale consiste à réséquer et décomprimer le mur externe en conflit avec la malléole externe et les tendons péroniers.
5- L'atrophie de la coque talonnière est une complication particulièrement difficile à traiter. Il n’y a pas de place pour le traitement chirurgical. En effet, toute chirurgie locale au niveau du coussinet aboutit à une aggravation de l’atrophie. L’utilisation d’une coque talonnière englobante dans des matériaux synthétiques à haut pouvoir d’absorption d’énergie permet de rétablir une partie de la fonction du coussinet d’origine. Cette talonnette aura la forme d’une cupule dans le but de stabiliser les tissus mous résiduels qui sont souvent hypermobiles bien qu’atrophiés.
6- La luxation des tendons péroniers est rarement douloureuse et n’a pas d’indication claire pour le traitement chirurgical. En effet, dans la majorité des cas, il s’agit de luxations invétérées dans lesquelles la rétraction du tendon ne lui permet plus d’être relogé en arrière de la malléole externe.
7- L'algodystrophie du pied Une algo-neuro-dystrophie (AND) lorsqu'elle vient compliquer une fracture du calcanéum, peut aboutir à une catastrophe fonctionnelle si la prise en charge n'est pas à la hauteur et dans tous les cas mérite que l'on s'y attarde. On la définit comme un syndrome douloureux articulaire et péri-articulaire caractérisé par des modifications trophiques tissulaires locales que l'on attribue à une hyperactivité réflexe du système nerveux sympathique. Elle évolue en deux phases, 1 phase chaude pseudo-inflammatoire fluxionnaire et 1 phase froide séquellaire avec raideurs et rétractions des tissus mous. Dans 90% des cas et selon les étiologies, son évolution naturelle se fait sur 6 mois à deux ans. Elle est imprévisible dans sa survenue comme dans son évolution et ses séquelles potentielles. Le pied est la localisation AND la plus fréquente avec à la phase chaude des troubles vasomoteurs: le pied est rouge, chaud, oedématié avec des douleurs à l’appui, une boiterie, des douleurs spontanées et surtout provoquées à la palpation des têtes métatarsiennes et du tarse. Une phase froide va succéder à la première et se traduira par un enraidissement du pied. Cette AND du pied peut durer plusieurs mois et même années et va nécessiter une prise en charge médicale particulière avec rééducation adaptée, bilans complémentaires et parfois gestion spécifique de la douleur. Le traitement en phase chaude d'une AND du pied doit se fera au mieux dans un centre de rééducation spécialisé dans la mesure oui faut gérer à la fois l'AND et l'évolution de la fracture du calcanéum. Dès l'apparition des premiers signes il est possible de faire ou pas (c'est laissé à l'appréciation du chirurgien en concertation avec le médecin MPR) des ATG (globulines anti-thymocites), des biphosphonates (hors AMM) ou des infiltrations de corticoïdes intra-articulaires ou intra-canalaires. Le traitement physique doit observer la règle de la non douleur et doit être mis en place dès les premiers signes de la phase fluxionnaire: mobilisation passives douces et infra-douloureuses des chaînes du podo-sural, prévention des rétractions et adhérences, drainage de l’œdème des parties molles, presso-thérapie, éventuellement préservation de la fonction par orthèses en position de fonction pour éviter l’exclusion fonctionnelle du membre, bains écossais dans eau chaude puis froide. Le schéma de marche est entretenu par la marche en immersion en piscine et la reprise de l’appui en immersion dégressive et appui complet lorsque la douleur à l’appui a totalement régressée. En phase froide, récupération des amplitudes puis de la fonction sans réveiller les douleurs et sans favoriser la récidive des troubles vasomoteurs et de la sudation. Mobilisations articulaires progressives sous couvert de médicaments antalgiques; appareillages de posture statique, renouvelés en fonction des progrès du patient; ergothérapie visant très tôt à récupérer la fonction par des activités finalisées sont laissées à l'appréciation du médecin MPR.
8- La pseudarthrose Tout comme l'algo-dystrophie, la pseudarthrose est une complication qui peut-être redoutable si la prise en charge post traumatique laisse à désirer. Jusqu'à 6 mois post traumatique on parlera de retard de consolidation en présence de douleurs à l'appui, impotence fonctionnelle, rougeur et chaleur locale et radiologiquement persistance du trait de fracture sans ostéosclérose des berges de la fracture. Au delà de 6 mois post traumatique et surtout en présence de facteurs favorisants: alcoolo-tabagisme facteur d'ischémie, insuffisance d'immobilisation, réduction du foyer de fracture imparfaite, foyer ouvert qui détruit l'hématome péri-fracturaire. Cliniquement dans une pseudarthrose, il y a apparition de douleurs à la mise en contrainte du foyer de fracture avec impotence fonctionnelle, chaleur et rougeur locale et radiologiquement persistance de l'écart inter-fragmentaire qui n'arrive pas à être comblé. Cette pseudarthrose va nécessiter une prise en charge chirurgicale spécifique et adaptée.
En conclusion: Les fractures du calcanéum sont unanimement reconnues comme graves par les séquelles qu’elles entraînent. Le bon diagnostic des différents points cliniques énoncés dans cet article va permettre d’apporter des solutions spécifiques et adaptées dans le but de diminuer l’importance des séquelles et leur retentissement fonctionnel sur la marche (malheureusement un nombre trop élevé encore de patients présente des suites difficiles). Malgré tout, les techniques d’imagerie radios et scanner pour l'aide au diagnostic, les nouveaux implants chirurgicaux et une bonne prise en charge post traumatique après chirurgie ou traitement orthopédique dans un service de rééducation pluridisciplinaire contribuent à apporter les bonnes stratégies et des solutions de plus en plus satisfaisantes chez bon nombre de ces patients.
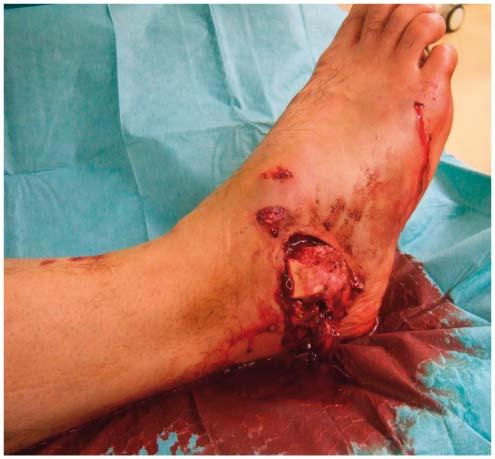
Fracture ouverte du calcanéum, du côte interne
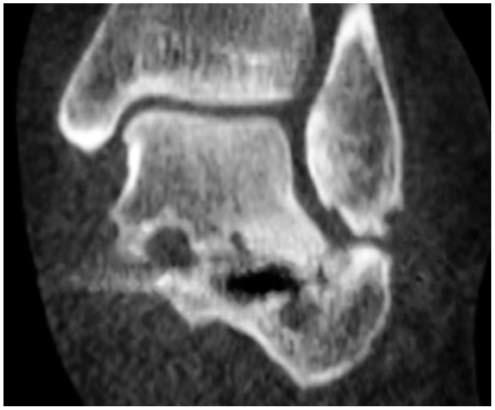
 Fracture-enfoncement de la partie postérieure du calcanéum avec perte de contact articulaire avec l'astragale en raison de l'enfoncement.
Fracture-enfoncement de la partie postérieure du calcanéum avec perte de contact articulaire avec l'astragale en raison de l'enfoncement.
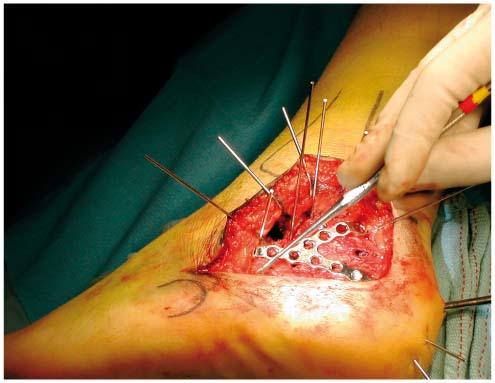 Fracture du calcanéum ostéosynthésée
Fracture du calcanéum ostéosynthésée
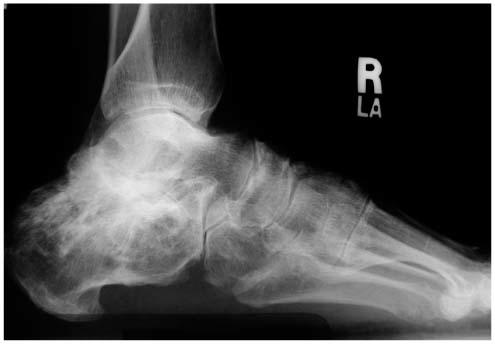
Arthrose sous-astragalienne post traumatique
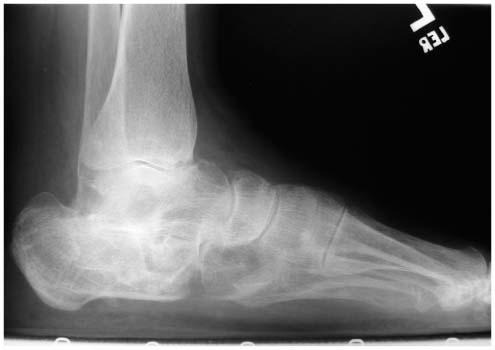 Perte de hauteur de plusieurs centimètres de l’arrière-pied secondaire à la compression du calcanéum qui s'accompagne d'un dysfonctionnement des articulations voisines de la cheville et horizontalisation du long axe de la cheville
Perte de hauteur de plusieurs centimètres de l’arrière-pied secondaire à la compression du calcanéum qui s'accompagne d'un dysfonctionnement des articulations voisines de la cheville et horizontalisation du long axe de la cheville