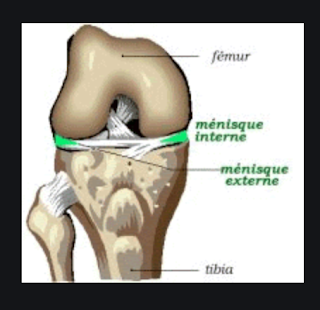
Le pivot central correspond aux
2 ligaments croisés. Ce sont 2 cordons fibreux courts et épais, qui renforcent ou
épaississent la partie postérieure inter-condylienne invaginée de la
capsule (ils sont intracapsulaires). Ils sont entourés par la
synoviale ou "tente des croisés" mais restent extrasynoviaux. Ils interviennent de façon majeure dans la
cinétique et la stabilité du genou en maintenant le contact
fémoro-tibial lors des mouvements sagittaux et de rotation. Leur lésion
définit l'entorse grave.
1.1. Le ligament
croisé antérieur ( LCA )
long de 38 mm et
large de ll mm à grand axe oblique, il est composé de deux
faisceaux (possibilité de rupture totale ou partielle d'un seul
faisceau).
Le LCA est vascularisé essentiellement à partir de la synoviale qui se comporte comme une lame porte-vaisseaux (l'hémarthrose peut manquer en
cas de lésion isolée, de rupture partielle ou de brèche
capsulaire).
Il peut s'allonger physiologiquement jusqu'à 20% de sa longueur sans dégât
anatomique.
Ses propriétés visco élastiques particulières s'altèrent avec l'âge et l'immobilisation.
Il n'a aucune possibilité de cicatrisation sauf à se mettre vers la 4ème semaine en nourrice sur le LCP.
Son innervation est riche en propriocepteurs et pauvre en récepteurs de la douleur (extrême diversité du tableau douloureux qui va de la douleur syncopale à l'indolence totale et source d'erreur diagnostique ou de non consultation).
Biomécanique du LCA
Le LCA contrôle la translation antérieure du genou proche de l'extension où il est tendu au maximum et la rotation interne à 30o de flexion (le LCA s'enroule autour du LCP qui est beaucoup plus solide, et se trouve plaqué contre 1a face externe du condyle interne où il devient vulnérable en cas de mouvement forcé).
Il n'intervient qu'en seconde ligne dans 1e valgus et la rotation externe où le pivot est déroulé et ne peut bien les contrôler.
Mécanisme lésionnel spécifique des lésions du LCA : dans certaines situations critiques il est en première ligne, et peut se rompre isolément (2/3 des cas) :
- par hyperextension de la jambe sur la cuisse (shoot dans le vide)
- en rotation interne du pied fixé au sol avec rotation externe brutale du tronc
- par contraction maximale du quadriceps qui entraîne une sollicitation antérieure du plateau tibial et donc une mise en tension brutale du LCA (mauvaise réception en ski "à cul" par exemple.
Les lésions sont globalement de 2 types :
- ruptures complètes intra synoviales en plein corps les plus fréquentes :75V%, rarement franches, plutôt dilacérées
- ruptures partielles le plus souvent aux insertions + ou - accompagnées d'un pavé ostéo-chondral (surtout dans les avulsions basses).
Ces lésions de désinsertion sont visibles sur des clichés en oblique de l'échancrure inter condylienne.
Evolution naturelle d'une rupture du LCA :
Chez un sujet actif elle se fait, surtout pour les morphotypes varus, vers l'instabilité (entorses à répétition), la dégradation méniscale et chondrale et la laxité antérieure globale par distension des formations antérieures et latérales avec tiroir antérieur direct : c'est "le syndrome chronique du LCA de MAC INTOSH" .
Traitement :
Compte tenu de l'histoire naturelle du LCA rompu. il est devenu licite d'en opérer un certain nombre.
Classiquement par plasties extra articulaires type Lemaire qui conservent quelques indications spécialement quand c'est le ressaut rotatoire qui est au premier plan.
Mais le plus souvent par plastie intra articulaire type Kenneth Jones avec le tendon rotulien ou Mac Intosch qui associe un retour extra articulaire avec le tendon quadricipital.
Actuellement préférence est donnée aux nouvelles techniques chirurgicales mini invasives sous arthroscopie : au mieux à partir des tendons IJ du 1/2 tendineux et du droit interne dédoublés ou du tendon rotulien mais avec une plus forte iatrogénie avec matériel (vis) de fixation endo-osseuse bio résorbable sans dommage osseux.
Ces techniques ont permis de réduire considérablement la morbidité post opératoire, d'optimiser la réhabilitation fonctionnelle du genou dans des délais qui sont devenus acceptables (de 15 jours à 1 mois pour la reprise du travail et 2-3 mois pour la reprise sportive dans les sports sans pivot-contact) sans toutefois pour l'instant préjuger du devenir à long terme.
Ces progrès récents qui préservent le devenir à court et moyen terme du genou sont en train de bouleverser 1es indications opératoires en les élargissant à une palette qui va de I'adolescent de 15 ans à l'adulte de 45 ans.
Les lésions de désinsertion basse du LCA avec avulsion osseuse sont évidemment à opérer sans tarder; certains opèrent aussi les désinsertions hautes avec ou sans pavé osseux.
1.2. Le ligament
croisé postérieur (LCP).
Plus long plus épais et nettement plus solide que le LCA. Son grand axe est vertical ; il est accompagné dans son trajet par le ligament ménisco-fémoral. Il est constitué de 2 faisceaux antérieur et postérieur.
En flexion à 90°, il contrôle essentiellement la translation postérieure (un Tiroir postérieur est pathognomonique). Il contrôle aussi le recurvatum (petit recurvatum unilatéral = coques ; grand recurvatum = coques +LCP), la rotation externe et le varus. (En cas d'atteinte associée du PAPE les 4 signes se majorent) .
Il se lèse dans sa moitié supérieure, complètement; rupture parfois basse avec avulsion osseuse.
En cas de Triade et surtout de Pentade externe, il faut impérativement tester le SPE (sciatique poplité externe)+++ qui est assez souvent lésé et l'articulation TPS (tibio péronière supérieure).
La symptomatologie en cas de lésion isolée est plus dominée par la douleur que par l'instabilité (en fait le diagnostic n'est très souvent pas posé).
La tolérance à moyen terme d'une lésion du LCP est exceptionnelle ; après 15 ans d'évolution le processus chondrogène frappe le compartiment fémoro-tibial interne et surtout fémoro-patellaire à cause du recurvatum induit.
Le traitement chirurgical des ruptures du LCP est à réserver au sujet jeune et très sportif, ou en cas de triade externe ou de pentade.
2. Les ligaments
latéraux
Ils interviennent
dans la stabilité frontale.
2.1 Le ligament
latéral interne (LLI).
Large bande
aplatie formée de deux couches : une superficielle résistante et une
profonde accessoire avec des fibres qui adhèrent fortement à la
capsule et au ménisque interne. Le LLI est le
frein principal du valgus genou fléchi.
C'est le ligament
le plus faible du genou notamment à son insertion
condylienne ; son atteinte traumatique est très douloureuse et responsable d'un flexum antalgique.
Cette lésion sur l'insertion condylienne cicatrise toujours et n'a pas besoin d'être réparée chirurgicalement.
Les complications d'un traitement mal conduit donne le syndrome dePELLEGRENI STIEDA avec calcifications aux radiographies standards et plus rarement le syndrome de PALMER qui correspond à une cicatrisation du ligament en position raccourcie.
2.2 Le ligament latéral externe(LLE)
Cordon arrondi et épais, indépendant de la capsule, bien individualisable et parfaitement palpable,il se dirige "vers en arrière" sur la tête du péroné.
C'est le frein principal du varus avec la bandelette de Maissiat genou
proche de l'extension; il est détendu en flexion.
En cas de rupture.
sa réparation doit être de principe chirurgicale car il n'y a aucune
tendance à sa bonne cicatrisation spontanée surtout en cas de
genu varum associé.
En pratique
Dans les mécanismes lésionnels frontaux genou en extension les ligaments
latéraux sont donc très exposés.
Genou en
flexion, ils participent avec le LCA et les points d'angle au contrôle de la translation antérieure du plateau tibial si bien qu'en cas de
lésion isolée du LCA il n'y a pas de laxité antérieure
directe, cette dernière n'est présente que s'il existe une lésion
postérieure ou collatérale associée.
3. Données
nouvelles: Les points d'angles
Le plan fibreux postérieur est une nappe fibreuse placée en arrière de l'espace intercondylien et des croisés, se continuant sur les côtés avec les coques condyliennes qui ont des rapports étroits avec les tendons des muscles jumeaux, poplité et 1/2 membraneux, et présentent des faisceaux dont certains sont plus individualisés comme le ligament poplité oblique qui se détache du 1/2 membraneux et le ligament poplité arqué qui forme une arcade pour le muscle Poplité.
Ils forment un ensemble fonctionnel avec les cornes postérieures des ménisques qu'on leur adjoint. Ce sont les premiers freins de I'avancée du tibia et donc du contrôle de la rotation externe genou en flexion.
3.1. Le PAPI
Postéro-interne
Il est très résistant et il comprend : le segment postérieur du Ménisque interne(MI), l'épaississement du tendon terminal du 1/2 membraneux avec rôle dynamique sur le MI, la coque condylienne interne et le ligament poplité oblique (ou oblique postérieur).
Il empêche l'avancée du plateau interne et donc contrôle comme son homologue controlatéral la rotation externe.
Il contrôle également le valgus dans une position proche de I'extension. Le test de DUPONT en rotation externe teste le PAPI.
3.2 Le PAPE postéro externe
Moins résistant que le PAPI, il comprend :
- le segment postérieur du ME amarré au muscle poplité par le faisceau ménisco-poplité; il empêche dans la flexion du genou le ménisque externe (ME) d'être laminé par le condyle externe en permettant son recul.
- la coque condylienne externe.
- le muscle poplité qui lutte contre la déformation en varus et la décoaptation du compartiment externe.
Il empêche le recul du plateau externe et doit être réparé en cas de lésion.
Il contrôle essentiellement la translation postérieure, la rotation externe et le varus genou à 30°de flexion.
Le REVERSE PIVOT SCHIFT test de JAKOB et le test du gros orteil sont positifs en cas de lésion du PAPE.
3. 3. Les
formations antéro-externes FAE
Elles correspondent à un épaississement capsulaire antéro-externe par des fibres du tenseur du facia lata TFL. Ce renforcement a été décrit sous le nom de fibres de KAPLAN et leurs insertions tibiales correspondent à la zone avulsée décrite par SEGOND en arrière du tubercule de GERDY et visible sur des radiographies obliques du genou en position allongée.
Elles contrôlent en partie la rotation interne dont la stabilité passive dépend surtout du LCA.
Dans les mécanismes 1ésionnels en rotation interne forcée elles sont arrachées. Ce désamarrage dc la capsule antéro-externe est toujours précédé par celui du LCA, de telle sorte que la présence d'une pastille osseuse emportant 1a marge tibiale externe (fracture de SEGOND) est pathognomonique de la rupture du LCA.
4. La Stabilité
frontale du genou
Le VALGUS est limité par LLI+PIVOT (genou en extension) :
- petit valgus
= lésion du LLI = entorse bénigne
- grand valgus =
lésion du pivot +LLI.
Le VARUS est
limité par LLE + PIVOT (LCP surtout) + PAPE (petit varus physiologique en flexion)
- VARUS++ en
extension = lésion externe (LLE) + postéro externe (PAPE)+pivot (LCP plus que LCA).
5. La stabilité
sagittale
Genou en extension :
- Le LCA agit seul sur le déplacement antérieur, lésion du LCA = translation antérieure du tibia = LACHMAN à pratiquer à plusieurs degrés de flexion entre 10° et 25° et toujours indolore sauf si lésion méniscale associée.
Genou en flexion :
- La translation antérieure est aussi limitée par les LIGAMENTS LATÉRAUX ET LES POINTS D'ANGLES.Elle est au mieux appréciée à 70° de flexion.
- Lésion isolée du LCA = pas de TIROIR ANTERIEUR DIRECT (TAD); si TAD = lésion LCA+formations latérales ou postérieures, surtout quand la cale représentée par le MI disparaît.
-La translation postérieure s'apprécie à 90° de flexion : elle est limitée par le LCP et les corners.
6. La stabilité
Rotatoire
Le déplacement en rotation est contrôlé par le PIVOT : LCA quand le genou est proche de l'extension et LCP genou en flexion.
L'axe de rotation qui découle de l'action du pivot est décalé en dedans du genou. Il en découle une hyper-mobilité du compartiment externe du genou, avec deux positions de stabilité : le VFE et le VRI ; les lésions capsulo-ligamentaires très souvent associées surviendront sur un mouvement forcé indirect ou plus grave si appuyé de ses 2 positions de stabilité :
- en VFE (valgus/flexion/rotation externe) la stabilité est à dominante active (IJ pour la flexion avec en particulier le demi membraneux et le poplité pour la RE et danger d'abord théorique pour le PAPI et le LLI en cas de mécanisme lésionnel en VFE, ce qui n'est toujours pas vérifié en pratique ou le LCA peut être lésé isolément.
- en VRI (varus/flexion/rotation interne) avec position de stabilité activo / passive par la bandelette de MAISSIAT et le BICEPS, et danger pour le PAPE et le LCA en cas de mécanisme lésionnel en VRI.
7. Conclusion+++
Tout traumatisme indirect en torsion du genou est suspect a priori de rupture du LCA souvent isolée.
L'analyse du mécanisme lésionnel lors de l' interrogatoire, l'évaluation clinique et la radiographie simple vont conduire au diagnostic lésionnel dans la plupart des cas.
Il faut laisser au chirurgien en cas de traitement chirurgical ou au confrère de rééducation en cas de traitement fonctionnel et à eux seuls, la possibilité de compléter le bilan par une IRM en rappelant qu'on ne traite pas une image, mais un trouble fonctionnel.
Les lésions ligamentaires, intéressant le ligament croisé antérieur qui sont les plus fréquentes, peuvent ne pas être diagnostiquées si la lésion est partielle ou si la douleur est atypique ou si manque l'hémarthrose.
NB : dans les sports professionnels ou en milieu salarié, tout traumatisme du genou devrait lorsque sa prise en charge est demandée au titre d'un accident du travail (AT) par certificat médical initial (CMI), faire l'objet par le médecin prescripteur d'une rédaction très attentive du fait de ses conséquences médico-légales : constatations cliniques très détaillées portant sur le mécanisme lésionnel avec pied bloqué ou non et les signes immédiats post traumatiques (craquement, douleur, impotence fonctionnelle, gonflement, ecchymose), le tout documenté par des examens radiographiques standard systématique.
Quant aux arrêts de travail, ils ne devraient pas excéder quelques mois après chirurgie ligamentaire surtout en milieu salarié s'il y a possibilité de reprise à temps partiel ou sur poste aménagé.