La spondylolyse se définit comme une solution de continuité de l'isthme d'une vertèbre et le spondylolisthésis comme un glissement antérieur de cette vertèbre par rapport au sacrum.
I- Spondylolyse et spondylolisthésis en général
1- La spondylolyse siège de préférence au niveau de la vertèbre L5 (80% des cas) et quelque fois sur L4 et de manière bilatérale, tant du côté droit que du côté gauche de l'arc postérieur.
Des facteurs génétiques (60% chez les esquimaux) prédisposant, interviennent dans le développement de ces lésions vertébrales (forme dysplasique en 3 grades).
2- Une spondylolyse bilatérale de L5 est à l'origine d'un glissement antérieur de cette vertèbre par rapport au sacrum, c'est le spondylolisthésis et ses 4 grades de Meyerding en fonction de l'importance du glissement.
Les 4 grades de glissement antérieur de Meyerding
Dans 10% des cas la lésion est unilatérale et ne s'accompagne pas de glissement.
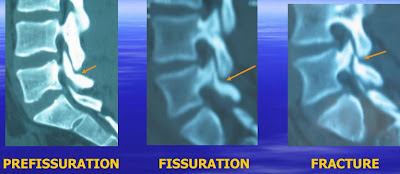
Certaines fois il s'agit d'une fracture de stress par micro-traumatismes répétés très souvent rencontrées dans les sports hyperlordosants.
Diagnostic:
Le plus souvent les enfants ne présentent aucun trouble et le glissement est retrouvé sur les radiographies fortuitement à la suite d'un traumatisme ou à l'âge adulte.
Il n'y a pas de parallélisme anatomo-clinique entre l'image radiologique et la symptomatologie. Dans un certain nombre de cas, l'affection se présente comme une lombalgie commune chez les adolescents; spondylolyse et spondylolisthésis font partie des causes les plus courantes du mal de dos chronique chez les enfants très souvent hyperactifs, qui cambrent fréquemment leur dos dans le cadre de la pratique de leur sport favori comme la gymnastique, la natation, la plongée, la lutte, l'athlétisme, le football, le rugby, le base-ball (lanceurs), l'haltérophilie. La lombalgie se majore lorsque la colonne vertébrale est étirée ou lors d'activités à forts impacts comme la course ou le saut. La douleur peut se projeter dans la fesse et la cuisse (lombosciatalgie) dépassant rarement le genou. Une névralgie sciatique sans ou avec signes déficitaires peut accompagner certains glissements de stade 3 ou 4.
L'évaluation clinique du rachis lombaire, met en évidence des signes de dérangements segmentaires (DIM ) et projetés de SCTPM de Maigne sur le métamère L5 (ou L4 et S1 parfois). Le schéma en étoile met en évidence une limitation fonctionnelle douloureuse se majorant en extension et en inflexion latérale et rotation prédominant d'un seul côté.
Le diagnostic de certitude est fait sur les radiographies de 3/4, mais peut nécessiter le concours de la scintigraphie ou du scanner.
Les radiographies standards du rachis lombaire montrent une rupture du cou du petit chien sur les incidences obliques.
LE PETIT CHIEN
apophyse transverse/ pédicule/articulaire supérieure/ isthme/articulaire inférieure/lame
Les radios de profil peuvent montrer une zone linéaire radio-transparente à la base des lames.
Au scanner le foyer de fracture est localisé près de l'isthme et bien visible sur les coupes axiales: zone radio-transparente à proximité des articulations inter-apophysaires.
La fracture est également visible sur les reconstructions sagittales.
le scanner visualise parfaitement les étapes de la rupture
- l'imagerie par résonance magnétique (IRM) met en évidence au niveau isthmique une zone hyperdense en T2 et hypodense en T1.
Les traitements
Ils sont fonctions de la sévérité de l'atteinte: pour une lombalgie simple, les thérapeutiques manuelles sont efficaces en association à de la kinésithérapie.
Le traitement orthopédique par plâtre hémi-culotte pendant 3 mois et corset pour 3 mois supplémentaires est proposé dans les ruptures récentes radiologiquement documentées.
La chirurgie de reconstruction isthmique par vis est proposée dans les glissements anciens s'accompagnant d' une symptomatologie neurologique.

La pratique sportive en général doit être autorisée et celle des sports lordosants ne doit certainement pas être interdite, mais doit faire l'objet d'un suivi clinique et radiologique.
II- Lombalgies dues à un spondylolisthésis
Le spondylolisthesis correspond à un glissement plus ou moins important d’une vertèbre lombaire (très souvent L5, plus rarement L4) vers l’avant et vers le bas par rapport à la vertèbre située juste en dessous. Ce glissement de la vertèbre en cause , de gravité croissante (grade 1 à 4), entraîne tout le reste de la colonne vertébrale.
ANATOMIE DE L'ISTHME VERTÉBRAL
L'isthme vertébral est la partie d'une vertèbre qui unit l’articulaire supérieure à l’articulaire inférieure et en continuité avec la lame, le pédicule et l'apophyse transverse.
Trois causes sont à l'origine d'un spondylolisthésis:
1- la lyse isthmique = spondylolisthésis par lise de l'isthme vertébral
2 - la dégénérescence des articulaires postérieures = spondylolisthésis dégénératif
3 - une malformation (dysplasie) vertébrale = spondylolisthésis dysplasique.
1- Le spondylolisthésis par lyse isthmique
Fréquent (4 à 8% de la population), longtemps bien toléré, il est découvert souvent par hasard grâce à un bilan radiographique du rachis lombaire. La lyse correspond à une fracture de fatigue de l'isthme le plus souvent en rapport à la répétition de contraintes en cisaillement chez des enfants ou adolescents hyperactifs pratiquant de sports hyperlordosants ou en rotation: gymnastique sportive et rythmique, danse, sports de lancer, aviron, équitation, mais aussi secondaire au port de sacs à dos lourds chez l’enfant. Conséquence, le disque entre les 2 vertèbres qui glissent s’écrase et diminue de hauteur et on parle alors de discopathie associée L5/S1

Spondylolisthésis par lyse isthmique et glissement de la vertèbre L5 vers l'avant et vers le bas et discopathie secondaire.
2- Le spondylolisthésis dégénératif d'origine arthrosique.
Le glissement ici est secondaire à l’apparition d’une arthrose des articulations interapophysaires postérieures qui « disloque » les articulations en arrière. Progressivement, le disque entre les 2 vertèbres qui glissent s’use, s’écrase et diminue de hauteur, avec discopathie associée.
La ménopause chez les femmes et l’ostéoporose favorisent parfois ce type de déplacement. Ce sont habituellement les 4ieme et 5ieme vertèbres lombaires qui sont touchées, et, le glissement est en général peu important.

Radiographie dynamique en flexion et en extension : Spondylolisthésis L4 sur L5 dégénératif
NB:
Le spondylolisthésis dégénératif se rencontre volontiers dans les dos de type 4 de la classification de Roussely. Ce dos de type 4 correspond anatomiquement à de fortes pentes sacrées > 45° et de petits arcs postérieurs. Il impacte fortement les articulaires postérieures (syndrome d’hyperpression articulaire postérieure, arthrose douloureuse, lysthésis dégénératif donc et fermeture des foramen avec risque radiculaire; l’hyperlordose très prononcée tant au niveau de l’angle que du nombre de vertèbres incluses dans l’hyperlordose déborde sur le rachis thoracique inférieur.
Le spondylolisthésis dégénératif de L5 sur S1 avec spondylolyse s’associe à des discopathies lombaires basses sans hernie discale qui se latéralisent vers les foramen; elles évoluent à bas bruit et sont mal détectées par l’IRM et le Scanner qui visualisent mal l’arthrose postérieure. La position couchée délordosante minimise le contact postérieur, la fermeture des foramen et le lysthésis dégénératif. Cliniquement cela se traduit par une radiculalgie en position debout (lié à la fermeture des foramen); l’IRM ou le Scanner en position allongé ne visualisera pas de Hernie Discale.
3 - Le spondylolisthésis dysplasique
Il est rare et d’origine congénitale, secondaire à une malformation de L5 (anomalie lors de la croissance), avec allongement anormal de l'isthme, la rupture est alors la conséquence et non la cause du déplacement, en général important, qui entraine une malformation des corps vertébraux de L5 et de S1 et concerne le plus souvent l’adolescent et l’adulte jeune.

Radiographie de profil : spondylolisthésis dysplasique L5 sur S1
La symptomatologie d'un spondylolisthésis
Le plus souvent un spondylolisthésis reste longtemps asymptomatique et bien toléré même dans sa forme congénitale ou par lyse isthmique (sportif de haut niveau, par exemple) et il est souvent découvert par hasard sur un bilan radiographique (du bassin par exemple), ou à l’âge adulte (30 à 50 ans). Dans ces formes non douloureuses, la pratique sportive de loisir n’est pas une contre-indication, au contraire, il est nécessaire d’avoir une bonne musculature lombaire et abdominale. Par contre la pratique de certains sports à haut niveau peut poser problèmes et doit faire l'objet d'un suivi orthopédique très attentif.
Des lombalgies basses, d’intensité variable, entre le lumbago assez fréquent (douleur aigüe, d’apparition brutale après port de charges lourdes) et la sensation de gène ou douleur en bas du dos, soulagées par la position penchée en avant, aggravées par la position penchée en arrière.
Une sciatique ou parfois une cruralgie suivant le niveau du glissement par compression d' une racine nerveuse dans le foramen.
Claudication neurogène sur canal lombaire rétréci; en cas de déplacement important il y a risque de compression nerveuse et de douleurs dans une ou les deux jambes, se majorant en position penchée en arrière. Le plus souvent, la radiculalgie est de trajet L5 (en cas de lyse isthmique) ou de trajet S1 (sur dysplasie). Cette claudication oblige à s’arrêter après une certaine distance parcourue et s'accompagne de paresthésies à type d’engourdissement et ou de fourmillement, simulant un canal lombaire étroit dégénératif.
Paralysies et syndrome de la queue de cheval sont de véritables urgences chirurgicales. Cela va se traduire cliniquement par des chutes (sensation de lâchage du genou, impossibilité de marcher sur la pointe ou le talon du pied, impression d’un pied qui racle le sol à la marche), et ou des troubles vésico-sphinctériens (constipation, rétention d'urine ou fuites urinaires) susceptibles d'entraîner des séquelles motrices et génito-urinaires définitives.
Diagnostic d'un spondylolisthésis par l'imagerie
1- Le bilan radiographique standard (face et profil) et les clichés dynamiques: suffisant en première intention, en cas de lombalgie seule et bien tolérée. C'est l'imagerie de base indispensable qui permet de diagnostiquer le spondylolisthésis (par lyse isthmique, dégénératif ou dysplasique) et d'établir une classification de gravité en 4 stades en fonction du glissement de la vertèbre.
Radiographie dynamique en flexion (vers l'avant) et en extension (vers l'arrière) : Spondylolisthésis L5 sur S1 par lyse isthmique
2 - Scanner lombaire (visualisation de la lyse isthmique) et IRM qui permet une analyse du foramen intervertébral (visualisation de la racine nerveuse comprimée), une analyse de la compression du sac dural et une analyse de l’état du disque intervertébral entre les 2 vertèbres.
Scanner lombaire en coupe sagittale; IRM lombaire en coupe sagittale sur le foramen: visualisation de la lyse isthmique. Visualisation de la compression du nerf par le glissement.
IRM lombaire en coupe sagittale : analyse du disque L4-L5 et L5-S1
Evolution naturelle d'un spondylolisthésis
L’évolution naturelle d’un spondylolisthésis est très variable d’un individu à l’autre. Longtemps asymptomatique avec de vagues douleurs lombaires peu gênantes, surtout en cas d’effort ou dans certaine position. Variable aussi est le glissement de la vertèbre dans le temps. Quant au disque intervertébral, plus il est abimé plus le glissement s’aggravera dans le temps. A noter que les contraintes mécaniques (métiers avec position penchée en avant répétée, port de charges lourdes, activités sportives intenses en hyperextension) peuvent augmenter le glissement, altérer le disque et entrainer des douleurs. Une adaptation de poste sur demande de la médecine du travail est recommandée.
L’évolution finale se fait vers la fusion des deux plateaux vertébraux, une fois que le disque est totalement pincé. Cette fusion s’associe le plus souvent à une disparition des douleurs. Une surveillance radiographique est habituellement nécessaire tous les 1 à 5 ans.
Son traitement médical
Il est systématique et de premiere intention en cas de spondylolisthésis douloureux et en l' absence de signes neurologiques déficitaires.
En cas de crise :
- des antalgiques en traitement de fond de la douleur lombaire, associé à des AINS en cas de crises (cure courte de 5 à 7 jours).
- des infiltrations épidurales scanno-guidées foraminales, ou articulaires postérieures, ou de la zone de lyse.
- une rééducation réalisée en cyphose lombaire comprenant des exercices de renforcement des muscles abdominaux et lombaires.
En cas de lyse isthmique récente, ou en cas de lombalgie intense: une immobilisation avec un plâtre bermuda en prenant d’un coté une cuisse peut soulager les douleurs.
Son traitement chirurgical
Il concerne environ 10 à 20% des patients et trouve sa place en cas d’échec d’un traitement médical ou bien en présence de troubles neurologiques moteurs ou sphinctériens. Il consiste à réaliser une arthrodèse par voie postérieure ou par voie antérieure du segment qui a glissé (afin de le réduire et/ou d'éviter sa progression), associé à une laminectomie en cas de douleur radiculaire afin de libérer les nerfs comprimés dans les foramens.

Arthrodèse L4-L5 avec cage intersomatique réalisée par voie postérieure
NB: l'arthrodèse peut être réalisée par voie mini invasive à l’aide de 2 petites incisions latérales, intervention beaucoup moins traumatisante pour les muscles du dos et qui diminue nettement la douleur lombaire postopératoires, la durée d’hospitalisation, et permet une reprise du travail beaucoup plus précoce et il n’est pas nécessaire d’avoir une immobilisation par corset en postopératoire.