Ces fractures de stress sont la réponse adaptative d’un os sain face à des contraintes répétées, rythmées et à une intensité inférieure au seuil d'apparition d'une vraie fracture. Ce seuil est différent d’un sportif à l’autre et ce pour un même type d’effort, si bien que deux partenaires d'entraînement bénéficiant d'une préparation physique similaire, celui avec le seuil le plus bas va développer une fracture de fatigue et ayant du mal à l'admettre, consultera souvent avec retard et avec le risque, suivant la localisation, de développer une vraie fracture.
Dans la pratique sportive, l'os sollicité de manière excessive dans un premier temps va se micro – fissurer par déséquilibre entre les phénomènes de destruction par les ostéoclastes et de reconstruction physiologiques par les ostéoblastes (remodelage), qui sont des phénomènes naturels de réponse du tissus osseux à des contraintes excessives, puis dans un deuxième temps se fracturer partiellement ou totalement si les contraintes qui ont engendrés les micro- fissures se poursuivent (Mac Bryde).
En fréquence, c’est la course à pied qui se taille la part du lion, au niveau localisation c’est le tibia, sur le plan ethnique la race blanche est plus affectée et enfin le sexe féminin est 3,5 fois plus atteint.
Nos confrères Jacques Rodineau et Hervé de Labareyre ont fait une étude exhaustive des fractures de fatigue chez les sportifs et les considèrent comme une maladie d’adaptation de l’os à l’effort en l’absence de traumatisme aigu.
Une activité physique intense et répétitive comme la danse est également touchée avec une grande fréquence et pour Brukner, 30% des danseurs vont présenter au cours de leur carrière une fracture de fatigue des métatarsiens.

Les membres inférieurs et le bassin sont les localisations préférentielles des fractures de fatigue et il faut savoir que le poids de corps est multiplié par 2,75 à la marche, par 5 à la course, par 7 en descente et par 10 lors d’1 saut+++.
Les membres supérieurs:
- humérus en javelot, cricket, base Ball.
- cubitus et tennis et golf, olécrâne au base-ball
- apophyse unciforme de l'os crochu du poignet et jeux de raquettes
- clavicules et scaphoïde carpien en haltérophilie.
Le rachis chez l'enfant sportif dans les sports en hyper-extension avec lyse isthmique de L5, le revers à 2 mains au tennis.
Le gril costal au golf.
Facteurs favorisants
Classification
A partir de la localisation sur les métatarsiens des fracture de fatigue, une classification a été établie :
L’imagerie est indispensable et en première intention il faut toujours commencer par la radiographie conventionnelle avec un bémol toutefois, les radios ne se positivant qu’à partir de la 3ème semaine, il conviendra de refaire les clichés et même pour certaines localisations comme le pied et le sacrum, on complétera par un scanner afin que la fracture soit bien visible.

Ne pas oublier la nécessité impérieuse d’un diagnostic précoce de manière à ne pas trop perturber une carrière sportive ou même d’y mettre fin, surtout si la fracture est en distraction.
Ce sont essentiellement les fractures par insuffisance osseuse (bassin ++) dans lesquelles l'effort physique est peu en cause, la résistance de l'os étant amoindrie par de l'ostéomalacie ou de l'ostéoporose.
En cas de problèmes hormonaux ou chez les sportifs après 50 ans, il est possible de rencontrer des formes mixtes de fracture en rapport à la fois avec un dysentraînement et une fragilité osseuse.
Traitement
Principales localisations des fractures de fatigue
1- Fractures de fatigue du bassin

Chez un sportif, une douleur inguinale d’installation progressive peut correspondre à une fracture de fatigue sur le pourtour du trou obturateur et en particulier sur la branche ischio-pubienne, le pubis ou le cotyle.
Une lombo-fessalgie avec boiterie peut correspondre à une fracture de fatigue du sacrum.
Dans une fracture de fatigue du pubis, la douleur franchement pubienne, irradie volontiers vers le périnée et se présente cliniquement comme une pubalgie que seule l’imagerie distinguera de l’arthropathie pubienne du sportif.
Quelquefois le début peut être très brutal en cas atteinte des deux branches ischio et ilio-pubiennes du trou obturateur.

image IRM fracture de fatigue aile iliaque
À la différence des autres localisations, les fractures de fatigue du col du fémur peuvent avoir des conséquences fonctionnelles sévères sur la hanche en cas de déplacement et il est impératif de les diagnostiquer au stade précoce chez les sportifs devant une douleur inguinale à la marche ou à la course, d’apparition progressive, se calmant au repos, irradiant classiquement vers la face antérieure de la cuisse jusqu’au genou et s’accompagnant de boiterie se majorant lors des activités physiques.
L’examen clinique oriente vers une pathologie de l’articulation de la hanche, et chez un sportif l’éventualité d’une fracture de fatigue du col fémoral est toujours à envisager.
Une imagerie adapté, radiographie conventionnelle d’abord, en 2ème intention scintigraphie et mieux IRM, s’avéreront précocement positives en cas de fracture de fatigue avérée.
En cas de début brutal, le sportif va ressentir une douleur inguinale aiguë à la marche et surtout à la course l’obligeant à couper son effort.
Il est même possible d’observer d’emblée une véritable impotence fonctionnelle qui va provoquer une chute, se traduisant sur les radiographies par un diastasis de la fracture.
Devant une douleur inguinale d'apparition progressive le plus souvent, mais parfois d'apparition brutale (faisant craindre alors une complication à type de déplacement du foyer d'une fracture de stress), douleur qui peut s'accompagner d'une boiterie, le premier réflexe est bien sûr et nous le répèterons jamais assez, d'éliminer un problème de hanche intra-articulaire par la clinique et l'imagerie; une fois un problème de hanche éliminé et avant d'envisager le diagnostic de pubalgie vraie, il faut penser chez les sportifs à une fracture de fatigue des branches pubiennes et tout spécialement de la branche ischio-pubienne dont le siège préférentiel est proche de la symphyse, tandis qu'une fracture de fatigue de la branche ilio-pubienne siégera plutôt près du cotyle.
C'est l'imagerie qui précisera le diagnostic et il faut toujours commencer par des radiographies simples qui peuvent visualiser le trait de fracture, si la suspicion clinique a été tardive ou hésitante. Si le clinicien fait son job, les clichés radiographiques ne visualisent rien du tout et ne se positiveront que vers la 3ème semaine au mieux. Il vaut mieux donc chez le sportif, prescrire un IRM, qui visualisera lui précocément la fracture de stress, plutôt qu'une scintigraphie qui montre très précocément des images d'hyperfixation, mais qui reste malgré tout un examen non spécifique et trop sensible.
Sur le plan thérapeutique, si le repos reste incontournable, de plus en plus d'équipes médico-chirurgicales proposent aux sportifs des injections de PRP ( de 1 à 3) qui accélèrent le processus de consolidation osseuse.
4 - Fractures de fatigue du tibia

Image IRM d'une fracture de fatigue du tibia sur la concavité
Le tibia est la localisation la plus fréquente des fractures de fatigue et on les rencontre préférentiellement chez les coureurs à pied et les militaires.
Elles se présentent cliniquement sous la forme de douleurs d’effort et la palpation retrouve un point douloureux exquis sur le tibia.
Elles siègent sur la corticale ou sur l'os spongieux et peuvent être associées à d'autres localisations tarsiennes.
Sur le plan anatomo-pathologique, elles sont de 2 types:
A noter que les formes spongieuses des plateaux tibiaux et de l'extrémité inférieure ne sont pas visibles sur les radiographies conventionnelles.
6 - Fractures de fatigue du pied
Les fractures de fatigue du pied sont fréquentes en milieu sportif mais aussi militaire, et tous les os du pied peuvent être concernés.

Dans cette localisation les fractures de fatigue peuvent être bilatérales; elles se présentent comme des talalgies tenaces se majorant à l’appui et se calmant au repos, avec présence d’une tuméfaction douloureuse du talon à la pression.
Elles affectent les adeptes de la course à pied, les sauteurs, les danseurs, .les basketteurs, les joueurs de tennis.
A l’examen physique à plat ventre et pied hors de la table d’examen, on palpe une tuméfaction de l’arrière pied.
Les radiographies ne se positiveront que tardivement, tandis que la scintigraphie fixe précocement et intensément.
Le traitement va consister en une décharge du pied de 4 à 6 semaines.

Le cuboïde:
Dans cette localisation sur le médio-pied latéral, une fracture de fatigue se présente sous la forme d’un syndrome douloureux dorsal externe que l’on peut facilement prendre à tort pour une entorse de cheville ou de l’articulation de Chopart.
L’interrogatoire ne retrouve pas de notion de torsion du pied en dedans et le diagnostic de certitude va reposer sur l’imagerie: scintigraphie ou IRM.
Le traitement est simple: décharge du pied de 3 à 4 semaines.
Dans cette localisation sur le médio-pied interne (médial), la fracture est très souvent précédée par des douleurs d'effort pendant quelques semaines ou mois. L’atteinte peut être bilatérale et affecte préférentiellement les coureurs à pied, les sprinteurs et sauteurs, les footballeurs, volleyeurs, basketteurs, pongistes, avec une nette prédominance féminine.
Cliniquement cela se présente comme un syndrome douloureux du médio-pied irradiant sur tout le bord de l’arche interne du pied, avec à la palpation, un tubercule interne très sensible ++ et tuméfié.
Confirmation diagnostique par l’imagerie (radios et ou scanner) et traitement rigoureux par une botte plâtrée pendant 6 semaines sans appui ou par vis d’ostéosynthèse si le diagnostic a été tardif (entre 8 et 16 semaines de retard parfois) ou si la fracture est un tant soit peu déplacée. Dans ces formes diagnostiquées tardivement ou traitées de manière inadaptée, la consolidation est de médiocre qualité, la pseudarthrose, la nécrose ou le cal vicieux fréquents et l'avis auprès d'un chirurgien spécialiste du pied incontournable.
Les cunéiformes:
C'est une localisation rare, le diagnostic est fait par l'imagerie.
Les métatarsiens:
Cette localisation des fractures de fatigue est très fréquente, en particulier sur le 2ème métatarsien, à un degré moindre le 3ème et très rarement le 5ème et affecte les coureurs à pied et les jeunes recrues militaires.Les douleurs peuvent être d’apparition progressive ou parfois brutale.
Les clichés radios tardifs vont mettre en évidence des appositions périostées ou un cal osseux, ce dernier est parfaitement accessible à la palpation.
L’évolution est favorable si le sans appui est bien observé, en 4 à 6 semaines.
Le recours à la chirurgie d’ostéosynthèse est rare.
Localisation possible mais exceptionnelle.
Le sésamoïde interne du gros orteil:
On en voit chez les danseuses, à différencier d'un sésamoïde bi-partita qui ne fixe pas à la scintigraphie.
Mise au point sur la prise en charge des fractures de fatigue: classification et nouvelles modalités thérapeutiques par Sylvie Besch des Hôpitaux de Saint-Maurice (parue dans le journal de traumatologie du sport de 2016 des éditions Elsevier).
Les principes thérapeutiques communs des fractures de fatigue, à savoir repos et modification de l’activité, sont généralement admis dans la population standard. En revanche, chez les sportifs, une reprise précoce du sport est demandée. L'objectif de cet article, est de faire le point sur la prise en charge des fractures de stress.
I/ Principes thérapeutiques généraux
Le traitement des fractures comporte le repos, l’immobilisation et la gestion de la douleur. Chez le sportif sont inclus, la physiothérapie, le maintien des capacités physiques, la correction des facteurs de risques prédisposant à des récidives. L'immobilisation est rarement nécessaire, à l'exception de certaines localisations: os naviculaire du pied (scaphoïde tarsien), sésamoïdes du gros orteil, patella (rotule), partie postéro-médiale du tibia. Pour Swenson et al, le port d'une orthèse gonflable déporte une partie de la charge sur les tissus mous et diminue ainsi les contraintes osseuses. La compression des tissus mous modifierait aussi la circulation locale en augmentant la pression intravasculaire et donc le passage des fluides et des électrolytes vers l'espace intersticiel. Cette hypothèse a été vérifiée chez des militaires et des sportifs avec réduction significative du délai d'indisponibilité grâce à l'orthèse. Pour autant, d'autres études chez les militaires ne l'a pas constaté.
Les AINS, qui inhibent la transformation de l’acide arachidonique en prostaglandines, prostacycline et thromboxanes, substances jouant un rôle majeur dans la réparation osseuse, retarderaient la consolidation osseuse. Leur usage est donc plutôt à réserver sur une courte période pour gérer la douleur initiale, en association avec les antalgiques.
Une étude Cochrane a révélé que le port de semelles absorbant les chocs réduit l'incidence des fractures de fatigue chez les militaires, mais pas chez les sportifs.
Le morphotype du membre inférieur et du pied pourrait avoir une influence:
- pied creux ou supinateur augmentent les contraintes sur le 5ème rayon, pied pronateur favorisant les fractures de la fibula.
- un 1er rayon hyper mobile associé à un 2ème rayon long se rencontre plus fréquemment dans les fractures de stress du 2ème Méta.
II/ Classification
Dans une série de 369 fractures de stress chez des sportifs, Orava et Hulko ont relevé que 10% ont évolué défavorablement soit vers des retards de consolidation, soit vers des pseudarthroses, principalement celles affectant les sésamoïdes, le 1/3 inférieur de la diaphyse tibiale et la base du 5ème métatarsien. Les fractures tibiales antérieures et celles du col fémoral présentent un risque élevé de déplacement secondaire et relèvent donc d'une fixation chirurgicale en première intention.
La présence d'une ligne sombre au niveau du cortex tibial antérieur, indique une zone de contrainte et un risque d'évolution vers une fracture complète.
D'autres facteurs pronostiques ont été relevés: douleur, localisation, aspect osseux (lytique ou blastique), extension de la lésion (plus du tiers de la largeur osseuse).
Ainsi, une fracture de fatigue de la face antérieure du tibia avec une ligne sombre radiologique, aura une forte probabilité de fracture complète et doit être prise en charge chirurgicalement sans tarder.
Une lésion située à la face poster-médiale présente moins de risque et sera prise en charge par un traitement conservateur.
III/ Délai de consolidation, maintien d’une activité, reprise sportive
L’absence de douleurs osseuses dans les activités quotidiennes et à la palpation sont indispensables avant de pouvoir augmenter les contraintes.
Durant la consolidation, la course en milieu aquatique peut être maintenue. Puis, la reprise des activités en charge se fera sur un tapis de gymnastique qui est une surface moins agressive pour les membres inférieurs. L’augmentation de l'activité se fait après une période d'indolence d'au moins 10 jours à 14 jours. La vitesse de course sera augmentée après la distance.
En pratique, l’augmentation de l'activité est de l'ordre de 10% par semaine d'entraînement.
IV/ Nouvelles thérapeutiques
L'oxygénothérapie
Des études in vitro ont montré une amélioration de la formation osseuse à l'échelle cellulaire, après exposition à l'oxygène hyperbare. Une revue Cochcrane n'a pas retrouvé de bénéfice avec l'oxygénothérapie, dans les retards de consolidation et l'impact de l'O2 sur les fractures de fatigue reste à démontrer.
Les Biphosphonates
Ils suppriment la résorption osseuses par les ostéoblastes et préviennent la perte osseuse à la phase initiale du remodelage en cas de contraintes osseuses élevées. Une injection intra-veineuse de Pamidronate chez 5 athlètes ayant une fracture de fatigue du tibia a permis à 4 d'entre eux de reprendre l'entraînement sans douleurs au bout de 72 heures. Cependant, le coût de ce traitement et ses effets secondaires potentiels incitent à rester prudent quant à l'usage des Biphosphonates. Une administration prophylactique chez des militaires n'a pas permis de réduire l'incidence de ces fractures de stress.
Les facteurs de croissance (PRP)
Les PRP auraient un effet positif sur la consolidation osseuse, mais à la phase qui précède le passage à une fracture complète.
Les protéines morphogéniques osseuses
Ce sont des substances qui induisent une activité osseuse. La plupart sont utilisées en per-opératoire au niveau du site fracturaire. Sur un modèle animal l’injection percutanée au niveau de la fracture a permis une accélération de la consolidation.
L'Hormone parathyroïdienne (PTH)
Chez l'animal, l'administration quotidienne de PTH, augmente la densité osseuse. Aux USA, la PTH est utilisée dans le traitement de l'ostéoporose. Quid en ce qui concerne les fractures de fatigue?
Les ultra-sons
Leur mode d’action demeure pour l'instant encore incertain. Des études sont faites avec une application quotidienne et les résultats demeurent contradictoires d'une étude à l'autre.
Les Champs magnétiques
Tout comme pour les ultra-sons, les résultats sont épars et requièrent davantage de travaux avant d'émettre des conclusions définitives.
Conclusion
Il est encore difficile d'apprécier l'efficacité des nouvelles méthodes thérapeutiques, souvent onéreuses et ou difficiles à obtenir. En attendant, les moyens physiques restent préférables aux techniques biologiques dont la totalité des effets n'est pas encore bien acquise.
V/ Quelques cas cliniques
Fractures de fatigue de la malléole interne (médiale) chez une adolescente sportive
Cette localisation sur la malléole interne d'une fracture de fatigue est rare, mais elle expose à des risques de fracture complète, à des retards de consolidation et à des pseudarthroses en cas de retard diagnostique. Leur traitement reste encore controversé notamment chez les sportifs.
Exemple d'une jeune fille de 14 ans qui a présenté des douleurs apparues spontanément il y a 3 mois sir la face interne de la cheville gauche, après un match de basket. Le bilan clinique révèle une légère sensibilité à la palpation de la malléole interne, mais aucun signe de limitation des amplitudes articulaires des articulations du cou de pied, ni de laxité ligamentaire, ni toute autre anomalie au testing tendineux.
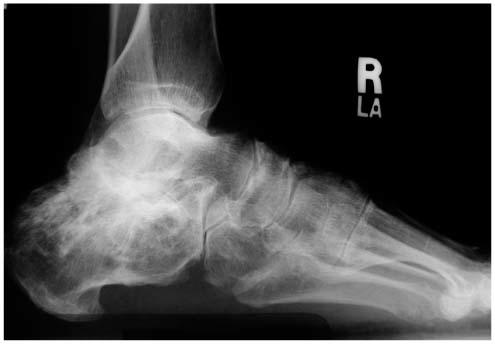
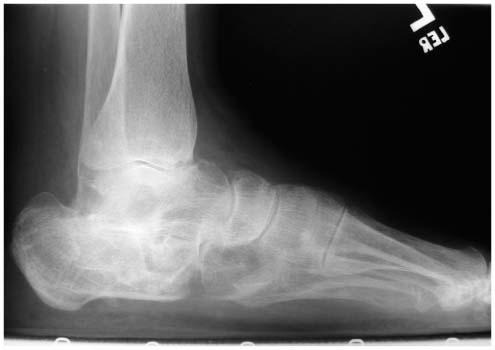
Les radiographies standard étaient normales. Devant l'évolution non satisfaisante avec persistance des douleurs, un IRM révèle une fracture verticale non déplacée de la malléole interne.
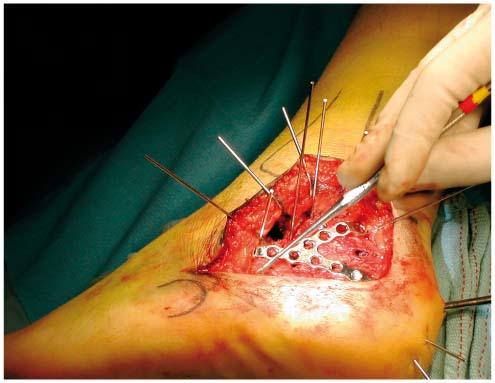
Une immobilisation par botte plâtrée sans appui a été instaurée pendant 6 semaines et avec appui les 2 semaines suivantes. A l'issue, une reprise de l’entraînement a été conseillé sur bicyclette. À 12 semaines devant la réapparition de douleurs, une nouvelle imagerie a été faîte: radios et IRM qui ont montré la persistance du trait de fracture. La jeune patiente souhaitant reprendre plus tôt sa saison sportive, un traitement chirurgical a été proposé: fixation percutanée par vis, avec en post opératoire confection d'd'une botte de marche avec reprise de l'appui guidé sur les douleurs pendant une semaine. À 3 semaines, un léger footing était autorisé sans que les douleurs réapparaissent. A 4 semaines post opératoire, la jeune patiente reprenait son entraînement au sein dessin équipe A 3 mois la radio montrait la disparition complète du trait de fracture
Discussion
Shelbourne a été le 1er a décrire les fractures de la malléole interne en 1988. En cas de radios positives, les patients étaient opérés. Si la radotait normale, mais le scanner significatif, un traitement conservateur était instauré. La reprise d'activité s'est faite après 3 à 6 semaines, sans que le niveau soit précisé.
Ariyoshi a rapporté le cas d'un jeune volleyeur de 14 ans traité initialement par botte plâtrée pendant 8 semaines. À l'issue la fracture étant encore visible à l'IRM malgré l'absence de douleurs, la restriction des activités physiques a été prolongée 12 semaines. La reprise complète du volley n'a été effective qu'au bout d'un an.
Pour Jowett, la fracture de fatigue de la malléole interne serait due à des impacts répétés.
Pour les auteurs, devant une douleur malléolaire supérieure à un mois, l'IRM est recommandé compte tenu de la négativité fréquente et prolongées radios standard.
Le traitement conservateur implique une limitation pendant plusieurs mois des activités physiques et ou un risque de pseudarthrose. Le traitement chirugical permet une guérison infiniment plus rapide et doit être proposé aux sportifs de haut niveau et à tous ceux qui sont désireux de reprendre au plus vite leur sport. En cas de fracture non déplacée, la fixation chirurgicale percutanée par 2 vis plutôt qu'une, est la technique la plus simple. En postopératoire, une botte de marche pour 11 à 2 semaines est mise en place. La reprise des activités peut s'envisager au bout de 4 à 6 semaines. Cependant la chirurgie, comme toute chirurgie osseuse expose à des risques infectieux, des lésions des tissus adjacents et la nécessité d'une nouvelle intervention pour ablation de matériel et le sportif doit en être informé+++.
Concepts courants sur l'usage des ondes de choc dans le traitement des fractures de fatigue
Les fractures de fatigue sont répertoriées en fonction du risque d'évoluer vers une fracture complète.
Les fractures à bas risque répondent bien au traitement conservateur; celles à haut risque relèvent de la chirurgie. La diminution des contraintes au niveau de la zone lésée constitue le principe de base de la chirurgie des fractures de fatigue,afin de permettre le remodelage osseux qui peut mettre de 3 à 6 mois, délai trop long pour un athlète professionnel qui va choisir de lui même la consolidation chirurgicale quand on lui expose le problème.
Le traitement des fractures de fatigue par ondes de choc (TOC) est récent et plusieurs auteurs ont montré que les TOC augmentent la production endogène des facteurs de croissance, favorisant les processus de cicatrisation.
Au niveau de l'os, les TOC stimulent le p"rioste, la néovascularisation, la différenciation des ostéoblastes à partir des cellules satellites et l'ostéo-induction; d'où leur leur préconisation d'emploi dans les retards de consolidation, les nécroses avasculaires et les fractures de fatigue
Hotzinger, en 1999 a été le 1er rapporter dans un congrès à Londres, un cas de fracture de stress du tibia traité par TOC. 26 cas de fractures bilatérales du tibia chez des jeunes filles de 18 ans ont été traités par TOC en simple insu/ 2000 coups, 2 sessions à une semaine d'intervalle, 0, 1— 0, 27 mJ/mm2. À 12 mois les douleurs avaient totalement disparues chez toutes, traitées ou non traitées, mais avec 3 semaines de moins dans le groupe TOC.
Audain et Gordon ont rapportées bons résultats chez des athlètes de haut niveau.
Abello et Leal ont obtenu un bon résultat sur une fracture de fatigue de l'os naviculaire (scaphoïde tarsien) chez un gymnaste olympique.
Taki a suivi 5 athlètes ne répondant pas aux traitements conventionnels et a appliqué un protocole puissant de 0, 29—0, 40 mJ/mm2 et 2000—4000 coups par sessions. Il a réduit la durée de consolidation de moitié de 6 à 3 mois.
Moretti en 2009, a traité 10 athlètes de haut niveau présentant des fractures de stress des tibias et des métatarsiens, en 3 à 4 sessions de TOC à moyenne énergie: 4000 coups à 0, 09 - 0, 17 mJ/mm2, il a obtenu des consolidations en 8 semaines pour tous ces athlètes.
Avec un traitement par TOC, il est très souvent nécessaire d'utiliser des antalgiques pour atténuer la douleur locale au moment de l'application des TOC.
Conclusion
D'autre études seraient nécessaires pour assoir définitivement l'utilisation des TOC, mais celles déjà publiées marquent une avancée dans la recherche et le traitement des fractures de fatigue du sportif.
Fractures de fatigue et vitamine D
Miller, Ciliberti et Dunn, dans une étude rétrospective d'une cohorte ont étudié l'action de la vitamine D dont la principale fonction est de maintenir la calcémie et la phosphorémie afin d’assurer la minéralisation et le turn-over osseux.
Objectif de l’étude: étudier la concentration sérique de vitamine D chez les patients présentant une fracture de fatigue.
Matériel et méthode
Entre juillet 2011 et août 2014, 124 patients présentant une fracture de fatigue diagnostiquées à la radio+ IRM ont été inclus: 42 hommes (33,9 %) et 82 femmes (66,1%). Moyenne d'âge: 43, 92 ans; IMC moyen de 26,81 + ou - 6,3; localisations: 2ème métatarsien: % (33,9%); 3ème méta (17,7%); 4ème méta (11, 3% ); fibula (10,5%); 5ème méta (7, 3%); tibia (5,6%); calcaneus (3,2%); cuboïde et 1er méta (2,4%).
Le taux sérique moyen dans les deux sexes de: 25 (OH)D de 53 sujets suivis était de 31,14 + ou - 14,71 ng/ml. Ainsi, selon les normes de référence utilisées, entre 52,83% et 83, 02% étaient en hypovitaminose D.
Discussion
La vitamine D est intimement liée à l'absorption du Calcium et du phosphore. en cas de déficit, seulement de 10 à 15% du calcium et 50 à 60% du phosphore, sont absorbés. En cas d'hypocalcémie, les parathyroïdes sont stimulées provoquant la sécrétion d’hormones qui vont activer les ostéoclastes pour mobiliser les stocks calciques. L’association entre le taux sérique de 25(OH)D et l'incidence des fractures de fatigue a déjà été démontrée. Dans une étude randomisée en double insu chez des femmes militaires, la prise de 2 g de calcium associée à 800 UI de vitamine D a diminué le taux de fractures de fatigue de 20%.
Dans une autre étude chez de jeunes recrues de la marine, il a été trouvé qu'en cas de taux sérique de vit D > 40 ng/mL, le risque de fractures de fatigue du tibia et de la fibula était deux fois moindre que pour un taux < 20 ng/mL.

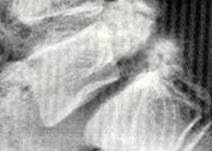






























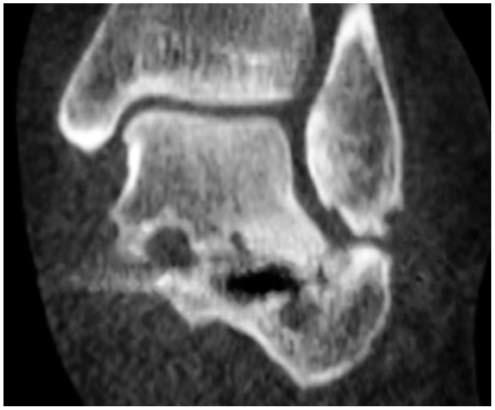
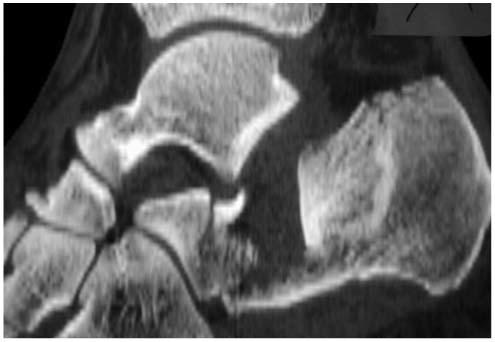 Fracture-enfoncement de la partie postérieure du calcanéum avec perte de contact articulaire avec l'astragale en raison de l'enfoncement.
Fracture-enfoncement de la partie postérieure du calcanéum avec perte de contact articulaire avec l'astragale en raison de l'enfoncement.