L'Astragale est un os recouvert de cartilage sur les 3/5 ème de sa surface; mal vascularisé, il peut se nécroser.
Sur cette coupe TDM, l'astragale (2) est en rapport en haut avec la surface articulaire inférieure du tibia (1), en bas et en arrière avec le calcanéum (3), en avant avec le scaphoïde (naviculaire) tarsien (4); noter que les lésions d'ypersollicitation vont surtout intéresser la partie antérieure et supérieure où dôme de l'astragale et en arrière la queue de l'astragale.
L'astragale participe à 3 articulations du pied: la Tibio/Tarsienne (ou Tibio/Astragalienne), la Sous -Astragalienne et le Chopart interne (Astragalo/Scaphoïdienne).
Les différentes lésions micro-traumatologiques de l'astragale
Nous avons retenu 4 types de lésions micro-traumatiques:
- par hypersollicitation antérieure
- les lésions de la queue de l'astragale ou syndrome du carrefour postérieur
- les fractures de l'apophyse externe
- les lésions ostéochondrales internes ou externes du dôme astragalien
1- éléments osseux du carrefour postérieur :
- bord inférieur de la face postérieur du pilon tibial
- tubercule postérieur du talus long ou court
- un éventuel os trigone
- rebord postérieur du calcanéus.
2- éléments ligamentaires :
- ligament annulaire interne
- faisceau fibulo-talien postérieur du ligament latéral externe de l’articulation tibio-tarsienne
- ligaments fibulo-tibiaux inférieur et postérieur.
3 - éléments tendineux :
- tendons du LF Hallux et du FC Orteils
4 - éléments synoviaux :
- la gaine du LFPGO
- les culs de sac synoviaux postérieurs des articulations tibiotarsiennes et sous talienne
5 - les éléments vasculonerveux :
- artère tibiale postérieure
- nerf tibial postérieur
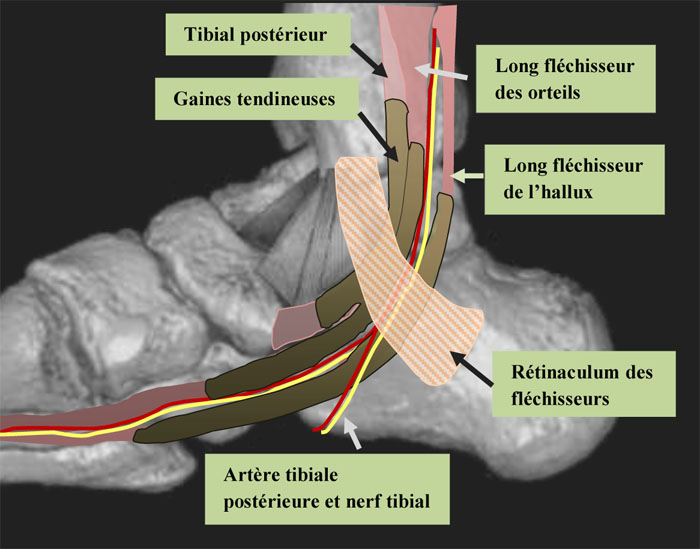
Ils cheminent entre les tendons du LFPGO et du FCO.
Clinique:
Il s'agit de douleurs postérieures de type mécanique se majorant en flexion plantaire forcée (impaction) ou en dorsi flexion (distraction) ou provoquées par la percussion du talon et le testing du LFPGO ( long fléchisseur propre du gros orteil) qui passe entre les 2 tubérosités postérieures de l'Astragale. Présence parfois de dysesthésies médiales du pied.
Entésophytose localisée, remaniements du tubercule postéro externe de l'Astragale qui prend un aspect flou, irrégulier, fragmenté et qui peut aller jusqu'à se séparer du corps de l'Astragale; à différencier de l'os trigone physiologique par non fusion du tubercule postéro externe qui existe chez 80% des footballeurs et qui ne s'est pas soudé du fait des microtraumatismes répétés depuis l'enfance.
Cliniquement ce sont des signes d'entorse externe grave avec appui souvent impossible qui doivent inciter à demander une imagerie adaptée; le ML est inverse de celui d'une entorse du LLE, il est en éversion - rotation du pied. Le diagnostic est difficile cliniquement sauf chez les surfeurs ou il doit être évoqué systématiquement (il n'y a pas de signe physique sur le LLE +++ et présence d'une douleur exquise sur l'apophyse externe palpable à 1 cm en dessous et en avant de la pointe de la malléole externe); mais le tableau clinique étant voisin, la confusion avec une entorse du LLE est grande et la prise en charge inadaptée fera le lit des complications dans ce type de fracture articulaire: pseudarthrose, corps étranger, nécrose avasculaire ou arthrose post-traumatique.
Le traitement précoce par botte en résine sans appui pendant 3 semaines puis avec avec appui pour 3 semaines donne de bons résultats. Il sera suivi par une période de rééducation avec récupération des amplitudes articulaires, proprioception , puis de renforcement musculaire.
4- Lésions ostéochondrales du dôme Astragalien
Elles siègent soit en supéro interne, soit en supéro externe.
Elles sont de nature variées:
Médical:
- le repos est de rigueur jusqu'à disparition des douleurs d'appui; si ces dernières sont incapacitantes, il est conseillé de béquiller.
- les mesures podologiques: chaussures confortables avec un bon amorti et semelles orthopédiques après empreintes si trouble statique du pied associé.
- les injections intra-articulaires :
soit d'un dérivé cortisoné retard, qui a pour effet d'agir surtout sur la douleur.
soit d'acide hyaluronique si le défect ostéo-cartilagineux n'est pas très important
soit de PRP (qui pourraient correspondrent mieux à votre cas, du moins du côté le plus atteint.
Certains orthopédistes proposent un traitement par cellules souches.
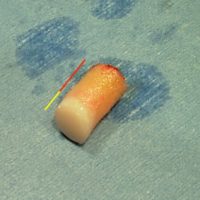
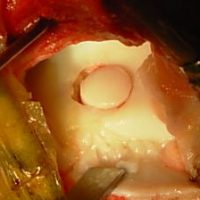
Volontiers chirurgical chez les sportifs sous arthroscopie: par différentes techniques laissées à l'appréciation du chirurgien orthopédiste de préférence spécialiste du pied des sportifs: ablation du fragment, curetage de l'os, lavage articulaire, curetage par forage suivi d'un comblement par greffe ostéo-cartilagineuse (plastie en mosaïque) en cas d'ostéo-chondrite et pour uniquement les lésions centrales du dôme qui sont loin des bords interne et externe: une ou plusieurs carottes d’os et de cartilage sont prélevées dans une zone du genou choisie judicieusement pour ne pas gêner après prélèvement. Cette ou ces carottes sont ensuite transférées vers la cheville et viennent remplacer la zone centrale de l'astragale malade.
une ou plusieurs carottes de cartilage (zone crème) et d’os sous-chondral (zone jaune) prélevés au niveau du genou seront implantées dans la zone pathologique qui est forée. La surface du cartilage reconstruit a alors un aspect final de mosaïque, d’où le nom de la technique.
la carotte ostéo-cartilagineuse est implantée dans l'astragale à la place de l'ostéochondrite dont la lésion est centrale, alors que les lésions traumatiques sont internes ou externes et donc non compatibles avec cette technique.
Photos empruntées au Drs Cazeau et Stiglitz, spécialistes de la chirurgie mini-invasive du pied.
Les chirurgiens précisent que mécaniquement, la carotte n’est pas stabilisée par du matériel. Elle est enfoncée dans l’os, comme un clou dans un mur et donc le défect au niveau du dôme de l'astragale doit être médian. Si le défect est sur les bords interne ou externe de l'astragale, le forage de l'astragale qui enlève la lésion serait suivi d'un effondrement.
Dans les cas les plus fréquents de loda traumatique, la lésion est localisée sur le bord interne du talus (parfois externe) et le forage emporterait le bord du talus, compromettant la stabilité de la carotte. En principe, cette technique est donc à réserver aux atteinte situées loin des bords interne et externe du talus.
Les chirurgiens spécialistes ajoutent qu'après l’intervention, il n’est pas nécessaire d’immobiliser la cheville par un plâtre. L’appui au sol reste toutefois interdit pendant 6 semaines, le temps de l’intégration de la greffe.
NB: Malgré cette reconstruction, on ne peut pas considérer que l’anatomie est rendue normale. Le patient ne doit pas placer de faux espoirs dans cette intervention chirurgicale, aucune étude n’ayant permis de montrer que l’évolution vers l’arthrose est stoppée.
5- Diagnostics différentiels: les syndromes douloureux +++
- Fractures de fatigue du pied : Astragale, Calcanéum
C'est un syndrome canalaire du pied, comparable au syndrome du canal carpien que l’on rencontre au niveau de la main. Il est dû à la compression du nerf tibial postérieur et/ou de ses branches terminales distales par le ligament annulaire interne (rétinaculum des fléchisseurs) de la cheville.
Le nerf Tibial Postérieur se divise à la sortie du canal tarsien en nerf plantaire interne et externe; il est satellite de l'artère tibiale postérieure et se trouve comprimé en dedans par le Calcanéum et en dehors par une gaine fibreuse interne qui stabilise les 3 tendons ( LF de l'Hallux, Fléchisseur Commun des orteils, Jambier Postérieur).
Ce canal tarsien est un tunnel ostéofibreux situé en arrière et en dessous de la malléole médiale. Il comporte deux étages, proximal et distal. L’étage proximal est rétromalléolaire; il est fermé par le rétinaculum des fléchisseurs et contient les tendons fléchisseurs, tibial postérieur, long fléchisseur des orteils, long fléchisseur de l’hallux, et le paquet vasculo-nerveux tibial. L’étage distal est sous-malléolaire et plantaire médial. Il s’étend entre le muscle abducteur de l’hallux et son arcade, superficiels, et le muscle carré plantaire sur sa face profonde. Cette portion distale contient les branches de division du nerf tibial et les vaisseaux plantaires.
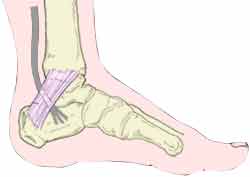
Le nerf tibial donne une branche collatérale, le nerf calcanéen médial et deux branches terminales, les nerfs plantaires médial et latéral. La hauteur de division du nerf tibial est variable et souvent différente de celle des vaisseaux. L’innervation sensitive du talon est assurée par le nerf calcanéen médial et par le nerf calcanéen inférieur. Le nerf calcanéen médial de petite taille naît du nerf tibial, le plus souvent avant son entrée dans le tunnel tarsien ou dans sa portion proximale et chemine superficiellement par rapport au muscle adducteur de l’hallux. Il innerve la partie postérieure de la face médiale du talon. Il est d’individualisation difficile en échographie.
Le nerf calcanéen inférieur, ou branche motrice de l’abducteur du cinquième orteil est un nerf mixte, sensitif et moteur. Il naît du nerf plantaire latéral ou du nerf tibial à hauteur de sa division en ses branches terminales plantaires. Il chemine sous le muscle abducteur de l’hallux puis traverse son fascia. Ce nerf est individualisable en échographie, dès son origine et peut être suivi sous l’abducteur de l’hallux et sous son fascia. Sa visualisation dans son trajet plantaire après le franchissement du fascia est plus difficile du fait de l’écho-atténuation liée au coussinet graisseux plantaire. La division du nerf tibial en ses deux branches terminales plantaires se fait le plus souvent dans le tunnel tarsien distal sous le muscle abducteur de l’hallux, plus rarement dans le tunnel tarsien proximal. Les nerfs plantaires, médial en avant, et latéral en arrière sont bien visibles et peuvent être suivis en échographie jusqu’à leur sortie du tunnel tarsien distal.
Une cause de syndrome du tunel tarsien est retrouvée dans 60 à 80 % des cas. Cette compression du nerf tibial peut avoir des causes diverses, des séquelles de traumatismes au niveau du pied, la conséquence de troubles statiques, type valgus calcanéum, associé à des microtraumatismes, ou encore des particularités anatomiques.
Les différentes formes étiologiques du syndrome du tunnel tarsien
Formes idiopathiques
• En dehors des formes locales, une neuropathie au cours d’une maladie systémique ou métabolique doit être recherchée (diabète, polynévrite, etc.)
Formes traumatiques
• Séquelles de fractures déplacées du tibia, du talus, du calcaneus, séquelles d’entorse, d’hématome, etc.
Anomalies musculaires
• Muscle accessoire (muscle soléaire accessoire par exemple, un muscle péronéo-calcanéen interne en situation postéro-médiale par rapport au fléchisseur de l’hallux, un muscle accessoire du long fléchisseur des orteils
• Hypertrophie d’un muscle comme chez cette jeune danseuse.
Anomalies osseuses et articulaires
• Une arthropathie talo-crurale
• Hypertrophie du sustentaculum
• Une exostose
• Des troubles statiques de l’arrière-pied sont une cause fréquente (hypermobilité du premier rayon, valgus calcanéen, supination de l’avant-pied, hyperpronation)
Lésions expansives
• Kystes d’origine articulaire ou ténosynoviale
• Ténosynovites des fléchisseurs
• Kystes des nerfs intrafasciculaires ou épineuraux
• Névromes, neurinomes, schwanomes, tumeurs des parties molles (lipome)
Atteinte du nerf calcanéen inférieur
• par une hypertrophie musculaire, un lipome
Atteinte du nerf plantaire médial
• Décrite chez lors de la course à pied (jogger’s foot) favorisée par un valgus et une hyperpronation du pied mais liée aussi à une ténosynovite du long fléchisseur des orteils ou de l’hallux.
Manifestations cliniques du tunnel tarsien
Ce sont des douleurs à types de brûlures, de paresthésie de la voûte plantaire, un engourdissement du pied, une hypoesthésie survenant en position debout, lors de la pratique sportive (de la danse par exemple) mais parfois également survenant la nuit. Parfois le sportif présente des crampes inhabituelles antérieurement à la lésion.
Signes cliniques du tunnel tarsien
Ce syndrome se caractérise essentiellement par des paresthésies de la voûte plantaire et un engourdissement du pied. Ce phénomène entraîne une douleur qui part de la voûte plantaire, peut s'étendre aux orteils et même diffuser dans le bas de la jambe.
Les troubles moteurs, comme une paralysie des muscles intrinsèques (déficit du muscle court fléchisseur) avec des difficultés lors de la flexion et de l’écartement des orteils, ne sont retrouvés que dans les formes évoluées.
Diagnostic
En plus de ces signes cliniques, quelques autres examens cliniques sont utiles dans le diagnostic.
- Signe du papier ou signe de Bardot :
Cet examen consiste à placer une feuille de papier sous le gros orteil du patient. En cas d'atteinte du nerf, le patient ne peut retenir la feuille si une tierce personne la tire. Si le nerf est sain, le pied retient la feuille qui va se déchirer. Ce phénomène s'explique par le déficit du muscle court fléchisseur.
- Signe de Tinel :
Ici, le canal tarsien révèle une douleur et des paresthésies lorsqu'on exerce sur lui une percussion à l'aide d'un marteau ou simplement à la palpation du nerf tibial et de ses branches de division.
- Signe du chevauchement :
Lors de la flexion plantaire des orteils, le gros orteil va passer en dessous du second.
- Compression locale avec un brassard à tension :
L'augmentantion de la pression veine et l’ischémie locale peut reproduire les symptômes.
Examens complémentaires
Radiographie des deux pieds et des deux chevilles afin de visualiser une déformation statique type pied plat, un cal vicieux calcanéen, une synostose du tarse, etc
Echographie : L’exploration échographique est systématiquement couplée à une étude vasculaire en mode Doppler ; elle permet notamment une exploration en charge.
EMG (électromyogramme) : utile aussi dans le sens où il permet de déterminer en cas de syndrome du canal tarsien avéré une diminution d'environ 10 % de la vitesse de conduction dans le segment jambier du nerf tibial.
IRM : utile pour mettre en évidence un kyste, une tumeur, etc., ainsi qu’en cas d’échec du traitement chirurgical.
Le traitement
Il est en premier lieu conservateur et se compose d’une combinaison de moyens.
Si le repos favorise le processus de guérison, la physiothérapie permet de travailler d'abord sur la réduction de la douleur et de l'inflammation (thérapie physique, ultra-sons, exercices, application de glace).
Le traitement médical consiste à la prise d'anti-inflammatoires non stéroïdiens et à injecter des corticoïdes directement dans le canal tarsien (2 injections espacées de 5 à 7 jours, l'injection d'anti-inflammatoire ne sera pas répétée en cas d'échec).
L'orthopédie (orthèse correctrice) n'est indiquée que si l'on est en présence d'un valgus calcanéen.
L'analyse du geste sportif est précieux pour comprendre le mécanisme éventuel en cause lorsqu'il s'agit d'une technopathie. La correction des troubles causaux lorsqu'ils existent est nécessaire.
Un programme d'étirement spécifique peut être proposé dans la mesure où il n'y a pas de cause organique du syndrome du canal tarsien.
La chirurgie peut devenir nécessaire lors de l’échec du traitement médical. Le sportif devra consulter un service spécialisé pour le pied et le membre inférieur et si possible un chirurgien expérimenté.
Les étirements et de renforcement devront se poursuivre afin d'éviter d'autres dommages même après la rémission symptomatique au moins durant un mois ou deux.
Bibliographie:
Tennant JN, Rungprai C, Phisitkul P. Bilateral anterior tarsal tunnel syndrome variant secondary to extensor hallucis brevis muscle hypertrophy in a ballet dancer: a case report. Foot Ankle Surg. 2014 Dec;
O. Fantino, J.-Y. Coillard, J. Borne, B. Bordet. Échographie du tunnel tarsien : aspect normal et pathologique Volume 92, n° 12 décembre 2011 Journal de radiologie