Anatomiquement
Les tendons sont de formes (ronds, plats) et de dimensions diverses (courts, longs) et ils sont entourés aux endroits où les forces de frictions sont élevées d'une gaine, le paratendon ayant à la fois un rôle de protection pour les fibres tendineuses et de glissement des tendons au contact des pièces osseuses qui agissent alors comme des poulies. Cette gaine au sein de laquelle le tendon glisse, glissement favorisé par un liquide lubrifiant secrété par la gaine et appelé synovie.
Les tendons sont composés de faisceaux de fibres de collagène de type I, entourés d’une membrane appelée endotendon qui se prolonge du côté proximal jusqu’au périmysium pour former la jonction musculo-tendineuse et en distal vers le périoste pour former la jonction ostéo-tendineuse, l'enthèse. Ses capacités de régénération sont intimement liées à sa composition et à son architecture , en effet le tendon est un tissu conjonctif dense, mal vascularisé par ses 2 extrémités et avec des possibilités de cicatrisation lors de blessures qui physiologiquement ne sont pas à la hauteur du tissu osseux par exemple. Il sont composés de différents faisceaux de fibres de collagène de type I et d'Elastine entre lesquelles sont plaqués les ténocytes, cellules conjonctives spécialisées. La masse totale d'un tendon comprenant environ 30% de collagène I, 2% d'élastine (protéine élastique) au sein d'une matrice extracellulaire composée à 2/3 d'eau et 1/3 de cellules ténocytes et ténoblastes.

Une tendinite correspond à une inflammation du tendon. Si la gaine du tendon est touchée, on parle alors de ténosynovite, ce qui signifie que le terme de tendinite est impropre: il vaut mieux dès lors parler de tendinopathies. Elles font partie des troubles musculo-squelettiques. Le plus souvent, les tendinopathies sont liées, en particulier chez les sportifs, à la répétition d’efforts. Ce sont donc des lésions de sur-utilisation qui touchent préférentiellement les tendons de la coiffe des rotateurs de l’épaule, les tendons épicondyliens latéraux du coude, les tendons du poignet, le tendon rotulien et quadricipital du genou et le tendon d’Achille.
La réparation tendineuse
- la vascularisation est pauvre et indépendante autour et au sein du tendon; elle est multipliée par 3 à 7 lors d'un exercice physique
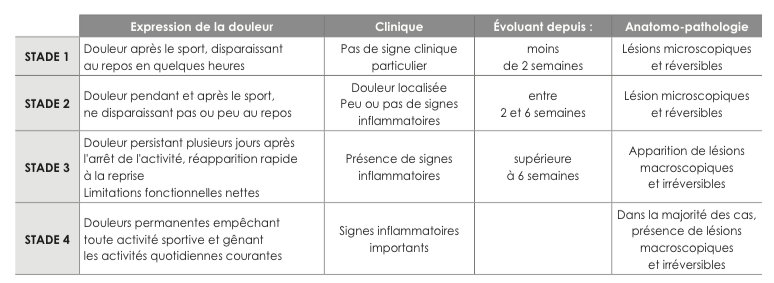
Ces tendinopathies par hypersollicitation sont les plus nombreuses et affectent tout particulièrement les sportifs et tous ceux qui surmènent de par leurs professions, leurs articulations. En effet les tendons sont sollicités en permanence dans la vie de tous les jours et à fortiori dans la pratique sportive, ce qui les expose à des lésions d'hyper-utilisation se traduisant sur le plan clinique de manière variable, qui va de la simple gène fonctionnelle jusqu'à la rupture (stades de Blazina).
Le diagnostic d'une tendinopathie est essentiellement clinique:
Classification de Blazina plus détaillée
Cette classification n'est pas corrélée à l'aspect histologique de la lésion. Dans le cadre d'un traitement médical, les stades 1 et 2 sont de bons pronostics et les lésions, réversibles.

- douleur à la contraction résistée
- douleur à l’étirement
- douleur à la palpation du tendon.
Dans certaines localisations comme le tendon d'Achille, une tendinopathie peut être visible à la simple inspection: tendon épaissi, ou palpable : nodule dans le corps tendineux.
Lorsque la tendinopathie est évoluée, il est classique de demander des examens complémentaires: d’abord des radiographies qui peuvent mettre en évidence des calcifications ou montrer des signes indirects de rupture partielle ou totale des tendons. Elles sont habituellement complétées par un examen échographique qui objective parfaitement la lésion tendineuse.
Le recours à l’IRM ne s’impose que si la lésion tendineuse relève de la chirurgie (et dans ce cas c’est au chirurgien à poser l’indication et non pas au médecin de 1er recours comme préconisé par la règle des 3M).

Les thérapeutiques les plus utilisées sont les anti-inflammatoires locaux et par voie générale, les antalgiques, les infiltrations cortisoniques, la kinésithérapie (massages transverses profonds, différentes techniques d’étirement et de stretching, renforcement excentrique de Stanish, la cryothérapie par refroidissement, l’électrothérapie, les ultra-sons, les ondes de choc, les contentions).
Certaines structures médico sportives utilisent depuis quelques années et de plus en plus, des injections de PRP (dérivés sanguins) avec des résultats intéressants et tout spécialement dans les tendinopathies fissuraires et les entésopathies (tendinopathies d'insertion).
NB: Les ruptures relèvent uniquement de la chirurgie orthopédique.
Traitement par ondes de choc
Notre confrère Hervé de Labareyre est un des plus fins connaisseurs de ce type de traitement qui ne demande qu’un nombre limité de séances et dont les bons résultats peuvent être potentialisés par l’utilisation simultanée des thérapeutiques classiques. La simplicité de la mise en oeuvre du traitement est également à mettre en avant ainsi que le très faible risque iatrogène.
Protocole du Pr Stanish et tendinopathies
Professeur d’Orthopédie Surgery au Dalhousie University et médecin-chef de l’équipe canadienne lors des jeux olympiques d’été, à Los Angeles en 1984 et à Séoul en 1988, le Dr Stanish a mis au point un protocole de rééducation pour les tendinopathies qui fait appel à des techniques sollicitant le tendon en torsion et en traction, par un travail musculaire excentrique.
Le repos et l’immobilisation allongeant le temps de réparation, de rééducation, ainsi que la cicatrisation dans les lésions du tissu conjonctif, Stanish préconise une pratique du renforcement musculaire, de type excentrique, afin d’obtenir une cicatrisation tendineuse optimale grâce à l’apport vasculaire, l’innervation et la traction mécanique.
Le protocole de Stanish comporte, durant six à douze semaines, des séances quotidiennes d’exercices de freinage du tendon concerné. Au début, ils sont initiés par un kinésithérapeute qui apprend au malade à les réaliser correctement. Cette méthode est la seule qui stimule la synthèse du collagène et permet la réorganisation du tissu tendineux. De nombreux travaux scientifiques publiés dans les plus grandes revues médicales ont confirmé l’excellence des résultats chez des malades réellement motivés.
La technique de Stanish sur un protocole excentrique est effectuée en chaîne fermée classique mais elle peu aussi se faire sur un dynamomètre isocinétique et donne d'excellent résultats.
1- d'abord un travail statique qui consiste à augmenter la longueur et l’élasticité de l’unité muscle/tendon par des étirements: le patient fléchit les genoux pieds à plats, haut du corps vertical en débutant par une flexion à 30°. Cette position est maintenue quinze à trente secondes et répétée trois à cinq fois. Chaque jour la flexion est augmentée pour obtenir en fin de compte 45 à 60°. Ces exercices seront les seuls à exécuter pendant la 1ère voire la seconde semaine, en fonction de l’importance des phénomènes douloureux. Si les douleurs semblent se majorer, il faudra alléger le programme et recommander au patient de se relever de cette position à la force des bras.
2- puis une seconde phase qui débute à la 3ème semaine, composée d’exercices à orientation excentrique en augmentant progressivement la charge pour faire progresser les limites de la résistance du tendon à base d’exercices dynamiques de flexion entre 10° et 45° de flexion des genoux, avec une descente puis « un relevé » du tronc en veillant à ne pas avoir d'arrêt brutal et en essayant d’amortir le plus possible. Cet exercice est répété 3 fois par séries de 10. Au début les flexions sont lentes puis intermédiaires et le 6 ème et le 7 ème jour, les flexions sont rapides. Ce travail de la vitesse de contraction et donc des amortissements, augmente les possibilités de résistance aux contraintes sur le tendon.
Toute séance de travail doit être précédée d’exercices d’échauffement, de massages et surtout d’étirements de l’appareil extenseur du genou. Ces mêmes étirements seront répétés en fin de chaque exercice. Le glaçage du tendon douloureux sera systématique en fin d’exercice.
Le traitement s’étale sur 4 à 6 semaines, en fonction de l’importance de la tendinopathie. Les sports non traumatisants pour le tendon, (notamment natation et vélo en moulinant) sont à réintroduire dès la 2ème semaine, à condition d’être pratiqués après une séance d’échauffement et d’étirements et que le tendon soit glacé en fin d’activité.
1- les contusions tendineuses par choc direct
2- lesions tendineuses d'origine médicamenteuse
Soulignons d'emblée que si une tendinopathie est la plupart du temps une lésion de surcharge mécanique du tendon, certaines tendinopathies peuvent être secondaires à la prise de certains médicaments qui peuvent être de grands pourvoyeurs de tendinopathies et de ruptures tendineuses et qui devraient être exclus dans la mesure du possible chez les sportifs. Cette toxicité tendineuse d’origine médicamenteuse est un phénomène rare et souvent sous-estimé. À ce jour, quatre classes thérapeutiques ont été principalement mises en cause. Les fluoro-quinolones (antibiotiques très utilisés dans la sphère urinaire, pulmonaire et ORL avec une excellente pénétration tissulaire) et la corticothérapie au long cours sont les plus connues; il faut ajouter à ces deux classes de médicaments, les statines (anti cholestérol très utilisé) et les inhibiteurs de l’aromatase (enzyme qui aide à la conversion d'hormones stéroïdiennes en œstrogènes, et qui bloquent la production d'œstrogènes). Les mécanismes physiopathologiques précis à l’origine de cette toxicité restent à établir. Des facteurs de risque ont été identifiés de manière formelle tels qu’un âge supérieur à 60 ans et une tendinopathie pré-existante ainsi qu’un effet de potentialisation lors de l’association de ces différentes classes thérapeutiques. Le délai moyen d’apparition des symptômes est variable, allant de quelques jours pour les quinolones, à plusieurs mois pour les statines voire plusieurs années pour la corticothérapie au long cours. L’atteinte est préférentiellement localisée aux tendons des membres inférieurs et particulièrement au corps du tendon calcanéen.
3- les tendinalgies d'origine vertébrale de Robert Maigne (syndrome cellulo-téno-périosto-myalgique)
Notion moins connue et déjà signalée il y a un demi-siècle par Robert Maigne et que nous avons pu observer tout le long de notre vie professionnelle, une tendinopathie de surcharge est la plus part du temps précédée pendant de longs mois et même pendant plusieurs années années, par des tendinalgies qui correspondent à des douleurs se projetant sur les tendons, d'origine vertébrale, par dysfonction d'un joint intervertébral et entraînant une souffrance souvent à minima de la branche antérieure du nerf rachidien, avec des signes cliniques souvent discrets qu'il faut toujours s'attacher à mettre en évidence: cellulalgie métamérique locale en regard du tendon (qui rentre dans le cadre du syndrome cellulo-téno-périosto-myalgique de Robert Maigne) et signes de DIM (dérangement inter-vertébral mineur) en para vertébral, avec au moins un point exquis douloureux articulaire postérieur.
Une fois la tendinopathie locale installée, elle cohabite avec la tendinalgie d'origine vertébrale et dans la prise en charge, il ne faudra pas oublier de les traiter concomitamment.
Exemples de tendinalgies projetées: celles de la coiffe des rotateurs et ou du tendon du long biceps en relation avec la racine nerveuse C5 (joint intervertébral C4/C5), les tendons épicondyliens latéraux avec la racine nerveuse C6 (joint C5/C6), les tendons médiaux du poignet avec C8 (joint C7/T1), la pubalgie avec T12 (joint T12/L1), la patte d'oie avec L2 ou L3 (joint L2/L3), les tendons quadricipitaux et rotuliens avec L3 ou L4 (joint L3/L4), les tendons fibulaires avec L5 (joint L4/L5), le tendon d'Achille avec S1 (joint L5/S1).
A noter +++ que cliniquement, les dysfonctions vertébrales responsables des tendinalgies projetées, peuvent parfois être extrêmement discrètes sur le plan clinique et se résumer à peu de chose: un point articulaire postérieur en para-vertébral et une cellulalgie métamérique sur le trajet de la racine nerveuse en périphérie.
III- Conclusion
Les propriétés mécaniques et les capacités de régénération des tendons sont intimement liées à leurs composition et architecture. Nous avons vu que le tendon est un tissu conjonctif dense, mal vascularisé par ses 2 extrémités et avec des possibilités de cicatrisation lors de blessures qui physiologiquement ne sont pas à la hauteur du tissu osseux par exemple. Il sont composés de différents faisceaux de fibres de collagène de type I et d'élastine entre lesquelles sont plaqués les ténocytes, cellules conjonctives spécialisées. La masse totale d'un tendon comprenant environ 30% de collagène I, 2% d'élastine (protéine élastique) au sein d'une matrice extracellulaire composée à 2/3 d'eau et 1/3 de cellules ténocytes et ténoblastes.
Le tendon est un tissu conjonctif dense, très peu vascularisé, ce qui va avoir des implications sur les possibilités de cicatrisation des tendinopathies.
Ses fibres de collagène sont organisées en parallèle dans l’axe longitudinal du tendon avec de nombreux ponts d'union entre les différentes fibres et uniquement quand le tendon est à maturité, après l'âge de 20 ans; ces ponts d'union s'altèrent en vieillissant.
Ses fibres sont assimilables sur le plan bio-mécanique à du matériel pré-contraint dont le rôle principal sera de résister aux forces qui s’exercent selon l’axe de ses fibres.
C’est pour cela que les tendons possèdent l’une des forces de résistance les plus élevées de tous les tissus mous de l'organisme.

Une fibre va du plus petit élément le tropocollagène (protéine de base) à la microfibrille qui comprend 5 protéines élémentaires qui vont former les fibrilles, puis les fibres qui vont s'assembler en faisceaux ( élément visible au microscope optique).


Comme tous les tissus conjonctifs du corps, le tendon comprend des cellules, les fibroblastes (environ 20% du volume total) et une abondante matrice extracellulaire (environ 80% de ce même volume) avec environ 70% d’eau et 30% de constituants solides synthétisés et sécrétés par les fibroblastes : le collagène et une petite quantité d’élastine qui est une protéine élastique présente dans les tendons en proportion nettement inférieure (2%) que l'élastine contenue dans les ligaments. Le reste de la matrice, la substance fondamentale, est une matière solide composée de longues chaînes d’acides aminés et de glycoprotéines (protéines d'adhésion) qui intervient comme un ciment augmentant la solidité du système.

Effets délétères des stéroïdes anabolisants sur les tendons et les ligaments


Bonjour,
RépondreSupprimerJe traine une épicondylite du coude droit depuis presque 2 ans.
Au départ j'ai eu cette douleur suite à une journée complète de pratique du badminton de façon intensive alors qu'habituellement je pratiquais ce sport 2 fois 2 heures par semaine en moyenne.
Suite à cela, j'ai vu un médecin du sport qui a pratiqué de la mésothérapie. Sans résultat. Il a donc décidé de procéder à une infiltration de corticoïdes. Suite à cette infiltration, la douleur ayant disparue (et ne sachant pas qu'elle était juste masquée) j'ai repris quelques entrainements de badminton. Un mois ou 2 après la douleur est bien évidemment réapparue. Après des recherches sur le net je m'aperçois que le médecin aurait du me prévenir que cette infiltration ne servait pas à guérir mais uniquement à diminuer les douleurs et qu'il ne fallait donc pas reprendre une activité sportive immédiatement. Je décide donc de changer de médecin. Je vais voir un autre médecin qui après seulement 2 séances d'onde de choc sans amélioration me propose une injection de PRP, Je procède à 2 injections mais sans succès. Sous les conseils d'un ami je consulte un troisieme medecin qui lui me renvoie faire des ondes de chocs. Après une dizaine de séance, pas d'amélioration. Aujourd'hui après tout cela, la douleur n'est pas présente au quotidien est est tout à fait surmontable, le seul problème est que je ne peux pas reprendre une activité sportive telle que le badminton.
Le dernier médecin que j'ai rencontré ainsi que mon généraliste me disent que l'opération ne sert à rien. Qu'en pensez vous car à part cela ou continuer d'attendre que cela passe tout seul je ne vois pas comment faire.
Merci de votre réponse.
Je précise que j'ai également (avant les injections de PRP) pratiqué la méthode de Stanish durant 12 semaines
RépondreSupprimerMad, votre post traduit une valse hésitation entre différents avis et prises en charge qui traduisent ni plus ni moins, toute la difficulté d'une prise en charge d'une tendinopathie spécifique, comme peut l'être une épicondylagie latérale quand cette dernière n'est pas très précisément cadrée sur le plan clinique et comme vous ne me donnez guère d'éléments cliniques, il m'est difficile de vous donner une réponse satisfaisante. Je vous conseille de lire attentivement l'article spécifique consacré aux épicondylites et de reformuler votre demande. Quant au fait que deux de mes confrères ne sont pas favorables à une intervention chirurgicale, qu'en savent-ils? quand le diagnostic clinique est bien posé (y compris avec la recherche d'une épine irritative vertébrale cervicale) et que beaucoup de choses ont été tentées sur le plan thérapeutique, sans résultats. Dr LP
RépondreSupprimerMerci de votre reponse, pourriez vous me mettre le lien vers cet article svp? J'ai du mal a le trouver dsl
RépondreSupprimerBonsoir Dr Pallure!
RépondreSupprimerJ ai 51 ans, je suis Aide soignante en maison de retraite,en AT depuis le 23/09/16, pour avoir voulu rattraper une pensionnaire glissant de son fauteuil,j'ai fais un mouvement brusque de l'épaule entraînant une douleur intense...
Ayant, une semaine de congé par la suite, je n'ai pas déclaré cet incident, mais, j'ai dû le faire 2jrs plus tard, ne pouvant plus dormir tellement la douleur était vive, verdict aux urgences: tendinite..
depuis, ce jr, après moultes irm et écho, s'enchaînent les séances de kiné,sans parler d'infiltration, mésothérapie,luminothérapie et TTT peros, après avoir constaté une boule(dont je parle à mon medecin depuis le début), et faisant une nouvelle echo pour visionner cette fameuse boule sur mon biceps qui s'avére(à l'écho), etre une contraction musculaire, le doc du centre de radiologie s'etonne 3 mois et demie après de ne voir aucune évolution et me conseille de contacter un chir orthopédique, ce dont je parle à mon généraliste et je prend rdv chez un chir ortho, sur montpellier, celui-ci, me prescrit un arthroscanner(sachant aussi que depuis, j'ai une capsulite rétractile).
verdict de l'arthroscanner:
tendinopathie du sub scapulaire avec rupture profonde des fibres supérieures et aussi, rupture tranfixiante des fibres antérieures en distalité du supra épineux droit.
j'ai présenté cet arthroscan et sa conclusion à un 1er chir avancé par mon generaliste sur nîmes, celui-ci, me bourre de nouveau de medocs, m'expliquant qu'il fallait opérer, mais que dans un 1er temps, il fallait"casser", ce phénomène de capsulite, pour avoir une meilleure récupération d amplitude, mon kiné(moi aussi d'ailleurs, mais je ne suis pas medecin), s'etonne, car la capsulite est induite par la douleur et il a bien sûr tellement peu de"marche de manoeuvre"pour me faire récuperer.
Je vois donc un autre chir afin d'avoir un 2ème avis vendredi 3/02, à montpellier.
Je me doute que mon cas, n'est pas exceptionnel,et j'aimerais, avoir vôtre avis bien sûr , je vous remercie d'avance de prêter attention à mon mail.
Cordialement.
Odile Sevillano
Bonsoir Odile, attendez d'avoir le deuxième avis, mais il est certain que le fait de présenter une capsulite de l'épaule pose problème et le second écueuil est que ce soit dans le cadre d'un AT et donc d'une manière générale de mauvais pronostic pour une récupération rapide contre tenu des bénéfices secondaires liés à l'AT avec des délais de consolidation très long, un IPP à la clé et des possibilités de rechutes sans fin, font que, souvent inconsciemment (à l'insu de son plein grès comme il est coutume de dire), les choses traînent en longueur. Je pense que les chirurgiens vont être très prudents et attendre que la capsulite disparaisse, ce qui n'est pas demain la veille. Tenez moi informé des suites. Dr LP
SupprimerBonsoir Docteur Pallure,
SupprimerCe que je lis ce soir, ne me réconforte pas vraiment, mais je vous remercie d'avoir pris le temps de me répondre.
Bien sûr, je ne manquerais pas de vous tenir au courant de la suite de cette mésaventure, qui je l'éspère sera un mauvais souvenir, si ce n'est pas demain, alors, après après après demain.
Bonne soirée.
Cordialement.
Odile Sevillano
Bonjour docteur Pallure,
RépondreSupprimerAu sujet de mon soucis d'épaule "gelée" et tendons abîmés.
Tout d'abord, je tenais à vous dire que je suis allée voir un autre kiné, afin, d'essayer d'avoir mes trois séances par semaine, demandées par le 1er chir, le kiné, n'a pût me faire, que de l'électrothérapie, constatant bien évidemment mes soucis d'amplitude, mais aussi, d'hyperalgie, lui ayant parlé de ma démarche sur montpellier, il conclut de me revoir après cela.
Du coup, de retour de Montpellier, il s'avère que le 2 ème chirurgien ortho, à tout de même hésité et retournant le problème dans tous les sens, avec les données actuelles, il préconise l'opération sans attendre, puisque de toute évidence, je ne suis pas en mesure de supporter des manipulations, pour enrayer cette capsulite.
Pour lui, attendre ne résoudra rien, les délais seront trop long, de suite, ou dans trois ou quatre mois, l'essentiel est d'opérer, mais surtout, de faire une bonne rééducation, en partant dans un centre.
C'est la condition sinequanone...
Il est vrai, que cette version est différente, dans les délais, mais, pas dans la finalité.
Puisque demain, je pars encore à Montpellier, cette fois pour ma plus jeune fille, chez un professeur orthopedique pédiatrique, qui la suit depuis 4 années déjà, pour un condrome, sous un pouce cassé, tjrs pas consolidé, je lui en toucherais deux mots, je suis sûre qu'il sera de bon conseil.
Mais, je n'insisterai pas sur le fait d'en voir d'autres.
Voilà, pour ma conclusion, éspèrant que ce soit le meilleur shéma de récupération, pour moi, en tout cas.
En me relisant, je me dis, que c'est la réponse que je souhaitais, la réparation, afin de sortir de cette impasse et des torts provoqués par les douleurs, le manque de sommeil, les TTT, à n'en plus finir, seuls, les codoliprane trouvent grâce à mes yeux, si besoin est.
L'avenir nous dira le reste, mais, j'y crois!
Bonne fin de journée à vous, merci pour vôtre réponse et l'interêt que vous prenez à nous répondre.
Cdlt.
Odile Sevillano
Pourquoi pas Odile, une capsulite d'épaule c'est très long parfois à guérir et si par derrière il faut également opérer les tendons, cela repousse encore les délais. Si le chirurgien est expérimenté, après tout c'est lui qui décide, mais votre problème est quand même compliqué. Dr LP
SupprimerDR Pallure,
RépondreSupprimerEncore une question:
En vérité, je ne vous ai pas parlé de mes cervicales endommagées, ce peut-il qu elles posent aussi pbm quant à la rècupèration future?
(inversion de courbure et discopathies étagées, étendues de c4 à c7, principalement marquées en c5-c6 et c6-c7, avec un retrecissement canalaire et foraminal partiel en c5-c6, potentiellemnt conflictuel sur les racines c6.
Bonsoir.
Odile S.
Odile, la commande nerveuse de l'épaule est la racine nerveuse cervicale C5 qui s'échappe de l'étage vertébral C4/C5. Dans mon exercice médical, j'ai amélioré certaines capsulites par manipulation vertébrale élective de ce segment intervertébral. Cela peut valoir le coup de consulter un confrère médecin ostéopathe membre de la SOFMMOO (société française de médecine manuelle orthopédie et ostéopathie et c'est lui qui verra. Il pourra également mobiliser par des techniques manuelles votre épaule pour vous permettre de gagner en amplitude et vous améliorer. Double raison de consulter ce type de confrère. Dr LP
SupprimerBonjour Dr Pallure,
RépondreSupprimerje vais de ce pas, chercher où trouver un ostépathe membre, je vous remercie, très bonne journée à vous.
Odile S.
Bonsoir Dr Pallure,
RépondreSupprimerJe reviens de Montpellier, où j'ai rencontré le professeur Di Méglio, qui suit ma fille.
Celui-ci, n'est pas convaincu pour l'instant qu'il faut pratiquer l'acte chirurgical, il veut en parler avec le dr qu'il a formé, je vais donc les laisser en débattre pour l'instant et je le recontacterais dans 1 ou 2 jrs.
Il m'a donné le nom d'un neurologue à voir pour mes soucis cervicaux, sur le CHU Gui de Chauliac.
Mais, j ai par ailleurs pris rdv avec un ostéopathe sur Nîmes, faisant parti de la SOFMMOO, j'ai rdv avec celui-ci, le 21/02.
Mon histoire m'à l'air d'être partie pour durer.
Il va falloir que je gère le manque de sport et de travail, donc, d'éviction relationnelle, c'est certain, que c'est, ce qui me pèse le plus aujourd'hui.
Mais, je sais que ce que j'ai, n'ai que physique.
Il faut relativiser.
Je vous tiendrais au courant, suite au prochain épisode...
Bonsoir Docteur Pallure.
Odile S.
Bonsoir dr Pallure,
RépondreSupprimerOBJET/PBM d'épaule gelée, sur déchirure LB et désinsertion tendon coiffe des rotateurs, avec soucis cervicaux.
Conclusion des derniers rdvs medicaux, hier, ostéo mmo, ttt codeiné pdt 5 jrs et mésothérapie localement sur mes cervicales, radio à faire et suivi de séances de kiné spécifiques.
Pour mon épaule, les deux pr et dr de montpellier, m'affirmant que mon cas ne s'améliorerait pas, je devais passer par l'intervention chir, même si la capsulite est présente.
Cependant, sur l'avis de mon kiné du début et des dires d'une patiente, j'ai rencontré aujourd'hui même, un autre chir ortho qui ne cautionne absolument pas l'intervention, avec la capsulite, il préconise, l ' anésthésie légère, genre méopa, pour "casser" cette capsulite et peut-être, si besoin, aller en centre avant l'acte chir, pour retrouver cette mobilité qui, il en est certain, est necessaire aux bonnes conditions d'intervention pour la chirurgie réparatrice de mon épaule.
Je ne sais pas pourquoi, il y à, sur mon cas, 2 écoles, en la matière de chirurgie d'épaule.
Je ne voulais pas consulter d'autres chir, mais, je vous avoue que dans ces conditions, je vais essayer d'avoir 1 rdv avec un chir, qui est apparemment, Le chirurgien de l'épaule et tant pis, si je dois encore attendre, l'important est pour moi, la réussite...
J'ai contacté le secrétariat et n'ai obtenu un rdv que début
avril...
Décidément, tout ceci est prévu pour durer.
Avez_vous déjà eu des cas similaires au sujet de la capsulite et de cette façon de la "supprimer", pour pouvoir opérer, car, je pensais qu'en opérant, le chirurgien pouvait se débarasser de celle-ci?
Bonsoir DR Pallure et merci pour vos conseils.
Odile S.
Bonsoir Odile, pour allez de Perpignan à Narbonne vous avez plusieurs façons d'y aller en fonction des habitudes de chacun. C'est la même chose en Médecine, chaque médecin à sa façon de procéder en fonction da la pathologie présentée par son patient, de son expérience et du contexte. Alors faîtes vous même votre choix, l'essentiel est que vous soyez améliorée. Dr LP
SupprimerCe commentaire a été supprimé par l'auteur.
RépondreSupprimerCe commentaire a été supprimé par l'auteur.
RépondreSupprimerBonjour Philippe, vous présentez une entésopathie proximale (de l'insertion sur l'os) du tendon rotulien, vraisemblement en rapport avec les cales des pédales et peut être aussi en rapport avec la quantité d'entraînement. Jusqu'au stade clinique 2 de Blazina, cette tendinopathie est très accessible aux traitements et en particulier aux ondes de choc, aux MTP, au travail de kiné excentrique type Stanish, mais aussi aux injections de PRP (souvent 2), suivi d'un protocole post injection. Le repos sportif relatif (vous pouvez faire autre chose à condition de ne pas avoir mal) est tout aussi important d'au moins 3 mois, qui sera suivi d'une reprise progressive sur 3 mois aussi. Lisez attentivement l'article spécifique consacré aux tendinopathies rotuliennes et quadricipitales du genou et tous les articles consacrés aux tendinopathies. Dr LP
Supprimermerci beaucoup de votre réponse
SupprimerEncore une question, à quel moment commencer les exercices selon Stanish ?
SupprimerBonjour dr Pallure
RépondreSupprimeralors voila, je pratique le vtt et le vélo de route depuis des années, plus en compétition, mais j'aime bien envoyer comme on dit !
Fin février je ressent une petite douleur sous la rotule gauche, pas en faisant du vélo, mais plutôt quelques heures après l'arrêt !
Je ne roule que le week end, j'alterne vtt ou velo de route selon la météo et mes envies !
Durant les semaines au boulot je ressens le tiraillement sous la rotule,donc utilisation de pommade anti inflammatoire, comprimé.......
Quand je pédale tout va bien , c'est toujours quelques heures après que ça tire le plus !
En mai consultation chez le médecin, direction kiné pour 10 séances, (electro, ultra-son, proprioception , renforcement musculaire )apparemment ce serait une tendinite rotulienne .
A ma grande surprise en vérifiant le positionnement de mes cales, sur les chaussures route, la cale à bouger en orientation sur le pied gauche, (pour simplifier je règles les cales légèrement en canard, hors la cale à tourné dans l'autre sens) .
Cela à du se dérégler progressivement lors des chaussages et déchaussages et j'ai du m'adapter petit à petit sans rien sentir ! En vérifiant les vis de serrage elles n'étaient pas serrées correctement .
Les cales sur les chaussures vtt sont ok !
Arrêt de tout sport depuis juin, pour être au repos, puis départ en vacances cet été, ou j'ai bien vadrouillé mais à pied, avec des jours meilleurs et d'autre avec douleurs, surtout le lendemain après avoir marché dans des rues en pente .
Toujours des douleurs, tiraillement au tendon, je reconsulte le médecin, puis je demande pour faire des ondes de chocs chez le kiné plus une échographie !
Résultat échographie :
Remaniement hypoéchogène au niveau de l'insertion du tendon rotulien au niveau de la pointe de la patella .
Respect de son insertion distale .
Respect de la structure du tendon en dehors du premier centimètre de remaniement .
L'aspect est compatible avec une tendinopathie secondaire à des microtraumatismes .
Respect du cartilage..........
Instabilité patellaire avec respect de la morphologie trochléenne .
Absence d'épanchement intra articulaire .
Conclusion :
Remaniement de l'insertion proximale du tendon rotulien .
J'en suis à 1 séance d'onde de choc, j’avoue que c'est pas trop agréable ...et depuis 2 semaines et demi repos total .
Le tendon est encore un peu gonflé sous la pointe de la rotule, est ce que l'inflammation disparait en même temps que la tendinite, ou bien la tendinite disparait et le gonflement demande plus de temps pour disparaitre ?
merci d'avançe
Bonjour Philippe, vous présentez une entésopathie proximale (de l'insertion sur l'os) du tendon rotulien, vraisemblement en rapport avec les cales des pédales et peut être aussi en rapport avec la quantité d'entraînement. Jusqu'au stade clinique 2 de Blazina, cette tendinopathie est très accessible aux traitements et en particulier aux ondes de choc, aux MTP, au travail de kiné excentrique type Stanish, mais aussi aux injections de PRP (souvent 2), suivi d'un protocole post injection. Le repos sportif relatif (vous pouvez faire autre chose à condition de ne pas avoir mal) est tout aussi important d'au moins 3 mois, qui sera suivi d'une reprise progressive sur 3 mois aussi. Lisez attentivement l'article spécifique consacré aux tendinopathies rotuliennes et quadricipitales du genou et tous les articles consacrés aux tendinopathies. Dr LP
SupprimerQuand aux exercices selon Stanish, il faut le faire à quelle période ?
SupprimerJ'imagine bien qu'en phase aigu de la tendinopathie c'est impossible .
bonjour Docteur,
RépondreSupprimerje ne sais pas si je suis au bon endroit pour poser ma question. En fait j'ai un problème douloureux à la cuisse. La rhumatologue hésite entre deux diagnostics: tendinite du moyen fessier et méralgie car j'ai des symptômes aussi bien de l'un que de l'autre diagnostic.
En faveur de tendinite: mal à un point bien particulier exterieur fesse, naturellement et décuplé par l'examen du médecin, et irradiation vers le genou. Impossible de dormir sur le côté douloureux.
En faveur de méralgie: brulure et parfois décharge électrique sur la face antérieure et latérale exterieure. Mais EMG négatif.
On peut confondre une bursite et une méralgie ?
On peut avoir les deux?
j'ai des examens d'imagerie (écho) à passer pour voir si il y a une bursite et/ou un endroit de compression nerveuse.
votre avis m’intéresse bien ! merci à vous. Elise
Bonjour Elise, posez votre question sur l'article consacré à la méralgie paresthésique en prenant bien soin de bien lire au préalable l'article; vous pourrez y lire que le diagnostic d'une méralgie est clinique que vient conforter un test à la xylocaïne. Dr LP
SupprimerCe commentaire a été supprimé par l'auteur.
RépondreSupprimerBonjour docteur Pallure,
RépondreSupprimerje m'appelle Nicolas et je souffre depuis 2 ans de douleur bilatérale aux coudes, qui laissent circonspects les médecins du sport/rhumato (par rapport à la zone de douleur, et au fait que ca soit bilatéral), et je souhaitais avoir votre avis :
Apparition des premières douleurs :
Les douleurs sont apparues progressivement après des sessions de kitesurf et de planche à voile plus intenses que d'habitude et assez proches, et aussi un peu de chasse sous marine, avec gros effort de traction.
Description de la douleur :
Douleur bilatérale aux deux coudes.
Quasiment pas de douleur pendant l'effort, douleur apparait plusieurs heures après l'effort, avec un pic pendant la nuit. Douleur au niveau du creux du coude, côté extérieur, entre l'epicondyle et le creux du coude (pas un point précis mais plutot une zone), de type brulure/gêne. Pas de point précis douloureux aux insertions (epcicondyle). Pas de douleurs sur résistance. Muscle bracho radial et/ou supinateur reste plusieurs jours très contracturé et douloureux au toucher après tout effort nécessitant les bras.
Forte douleur au coude et à l'avant bras sur certains mouvements de supination avec charge bras tendu.
Au repos, la douleur de brulure reste, et est fortement accentuée dès que je garde le coude plié trop longtemps (pour me raser, lorsque je reste longtemps au téléphone, longtemps à table avec les coudes pliés).
Douleur symétrique sur les deux coudes.
Muscle bracho radial et/ou supinateur toujours tendu et douloureux au toucher.
Examens faits :
- consultation rhumato et médecin du sport, orientation vers épicondylite, mais sans trop de conviction des médecins car aucune douleur aux tests contre résistance,
- radio du coude, echo biceps / epicondyle, rien à signaler.
- electromyogramme avec neurologue, trouvé un petit canal carpien à gauche, mais rien expliquant les douleurs au coude.
Traitements réalisés sur les 2 dernières années :
Entre 0 et 6 mois : 20 séances kiné (MTP, onde de choc, crochets, excentrique en mode traitement epicondylite, et aussi un peu sur le tendon du long biceps au niveau du coude) + repos sportif (+osteo et mésothérapie) -> diminution des douleurs
entre 6 et 12 mois : reprise progressive du sport, période de trêve avec quasiment plus de douleur
12 mois : retour des douleurs après des sessions de planche à voile
12 mois à 15 mois : repos sportif complet, mais sans amélioration
15 mois à 18 mois : 20 séance de kiné en mode traitement epicondylite (onde de choc et MTP), petite amélioration, reprise de certains sports peu intense, douleur après le sport toujours présente, et douleur la nuit ou position coude fléchi prolongée
Point à date :
Douleurs toujours présentes aux deux coudes malgré repos sportif depuis plus de 3 mois. Douleur plus forte le soir et pendant la nuit, et en position fléchie du coude.
Pas de diagnostic clair posé (pas vraiment épicondylite, pas vraiment tendinite du biceps, a priori pas neuro, ...), pas de piste pour résolution du problème.
Ma question est donc aujourd'hui de savoir quel médecin consulter pour m'aider à poser un diagnostic et un plan d'action ?