Iюбая травма кисти и запястья, даже самая безобидная по внешнему виду, очень часто возникающая в результате падения на пятку кисти, может в краткосрочной, среднесрочной и долгосрочной перспективе оставить последствия. оказывающие значительное влияние не только на профессиональную или спортивную жизнь (езда на велосипеде, ракеточные виды спорта, виды спорта с мячом, единоборства и т. д.), но и на повседневную жизнь. Это должно побудить пострадавшего как можно скорее проконсультироваться с его лечащим врачом. (без общей службы неотложной помощи), специализированной ортопедической службы SOS. Главное, потому что лечение этих травм или микротравм уникально и требует очень специфических навыков и ноу-хау. Если есть одно повреждение, которое не следует упускать из виду, пока рентгенологически не докажет обратное, это перелом ладьевидной кости запястья и три других поражения, также доброкачественных на вид, но столь же тяжелых с последствиями: ладьевидно-полулунное и в меньшей степени степени пирамидно-лунные растяжения, разрывом одной или другой из двух внутренних связок 1-го ряда запястья, а также разрывом треугольной связки запястья на его локтевой стороне (внутренней).
Запястье
ограничено вверху нижним концом предплечья, а внизу основанием 5 пястных костей и различаем2 сустава: лучезапястный и медиокистевой. На запястье вставлено много сухожилий, в то время как другие только пересекают его, чтобы пройти по руке.
Рука
состоит из:
1- из 4 типов сочленения: пястно-фалангового (ПФ), проксимального (ИПП) и дистального (МПД) межфалангового и трапециевидного пястного для большого пальца. Эти различные суставы стабилизированы сбоку боковыми связками и спереди ладонной пластиной у основания первых двух фаланг.
2- внутренняя мускулатура:- червеобразные- межкостный
- мышцы тенара для подвижности большого пальца
- мышцы гипотенара для подвижности 5-го пальца.
3- внешняя мускулатура для сгибания и разгибания пальцев и внешние сухожилия, скользящие в фиброзных оболочках.
Ладьевидная кость, очень плохо васкуляризированная кость, связана связками, идущими от лучевой кости к большой кости, которые зацепляют перелом, препятствуя его консолидации.
Перелом ладьевидной кости в принципе должен быть вызван у спортсмена (спортивные единоборства, коллективные виды спорта, дисбаланс и падение с велосипеда и мотоцикла) перед любой травмой запястья с падением на пятку руки, разгибанием запястья, что приводит к опуханию запястья на его латеральной стороне. и болезненной стороне и не дожидаясь рентгенологического подтверждения, которое иногда может быть отложено до 30-го дня (не стесняйтесь попросить сканер или УЗИ).
После обледенения и иммобилизации в давящей повязке пострадавшего необходимо направить в службу экстренной медицинской помощи, особенно если присутствуют 3 весьма характерных признака перелома:
1- боль, вызванная давлением анатомической табакерки.
2- болезненное телескопирование столбца большого пальца.
3- болезненная пальпация переднего бугорка С. на ладонной стороне запястья.
4 рентгеновских изображения Шнека, которые разворачивают ладьевидную кость, укажут место перелома: шейка, верхний или нижний полюс; горизонтальная, косая или вертикальная линия перелома и степень смещения. Будьте осторожны на переднем рентгене, перелома не видно.
Если поражение стабильное, его лечат ортопедически путем иммобилизации в гипсе не менее 3 месяцев, что уберет локоть на первые 45 дней.
При нестабильных переломах целесообразно хирургическое завинчивание с компрессией винтом Герберта.
Разочаровывающее лечение ложного сустава ладьевидной кости — это осложнение, которого следует опасаться в случае поздней диагностики или неправильного лечения в неспециализированных условиях.
Также возможно сочетанное повреждение связок (ладьевидной или пирамидально-лунной) с переломом ладьевидной кости с потенциальной дестабилизацией запястья.
перелом ладьевидной кости
ладьевидный ложный сустав
компрессионное завинчивание ладьевидной кости винтом Герберта
На заметку читателю: для получения более полной информации советуем прочитать статью блога, посвященную именно переломам и ложным суставам ладьевидной кости. NB: клинически наиболее близким к перелому ладьевидной кости является суставной перелом шиловидного отростка лучевой кости без смещения (наружный клиновидный перелом) ортопедического лечения. Анатомически два поражения очень близки, и все три диагностических признака перелома ладьевидной кости: выраженная боль на дне анатомической табакерки, давление со стороны переднего бугорка и телескопирование столбца большого пальца присутствуют при клиновидном переломе за пределами запястья. . Но если мы сместим точку давления немного вверх, мы также вызовем выраженную боль в шиловидном отростке, и, наконец, именно визуализация (рентген и сканер, если линия перелома не очень четкая) уточнит поражение и продиктует действие, которое следует предпринять.наружные клиновидные переломы: линия перелома отрывает лучевой шиловидный отросток, смещение которого часто небольшое. 2/ ВНУТРЕННИЕ РАСТЯЖЕНИЯ (ладьевидно-полулунная, пирамидально-лунная, треугольная связки) ЗАПЯСТЬЯВнутреннее растяжение запястья представляет собой диагноз исключения (прежде всего подумайте о переломе ладьевидной кости +++, который иногда связан с внутренним растяжением). Механизм повреждения — падение на ладонь с гиперэкстензией запястья. Визуализация (рентген и артрография) имеет важное значение для диагностики.
Наиболее частым и наиболее серьезным из внутренних растяжений запястья, поскольку оно быстро вызывает артроз, является скафо-лунарное растяжение:запястье опухает, боль дорсальная и латеральная с ощущением нестабильности и подергивания при мобилизации: признак «выплескивания» и проба Уотсона ( эта проба проводится путем оказания давления на ладонной поверхности дистального полюса ладьевидной кости и помещения руки в радиальный наклон. В норме ладьевидная кость сгибается в радиальном наклоне. При выполнении этой пробы это движение блокируется и воспроизводится болезненный прыжок, поскольку сгибание ладьевидной кости происходит внезапно в конце маневра ). Фронтальная рентгенограмма показывает ладьевидно-полулунный зазор более 3 мм с горизонтализацией ладьевидной кости; в профиль Semi Lunar наклонен назад в DISI. Артрография визуализирует поражение связок.
Другой клинической формой является лунно-пирамидное растяжение связок с наклоном вперед в ВИСИ полулунной кости на профильной рентгенограмме запястья. Вести себя
Столкнувшись с опухшим, болезненным и нестабильным запястьем, лучше всего направить пострадавшего в больницу или частную службу SOS Hand, которая позаботится об этом остро болезненном запястье наиболее подходящим образом, с предварительной демонстрацией поражения врачом. артро-сканирование, которое является наиболее эффективным обследованием, или лучше исследовательская артроскопия++.
Неотложное лечение является делом узкоспециализированного хирурга++ и будет заключаться либо в иммобилизации гипсовой повязкой на 6 недель, либо в хирургическом ушивании поражения в зависимости от личных данных малоподвижного пациента, активного субъекта, работника физического труда, уровня спортсмена высокого уровня.
Внимание, следует знать, что в случае задержки диагностики позднее лечение хронической нестабильности запястья разочаровывает+++; также как можно быстрее после 1 травмы запястья, без колебаний проконсультируйтесь со специализированным хирургом и проведите диагностическую артроскопию+++, которая позволит визуализировать одно или несколько внутренних повреждений связок запястья, после чего будет проведено восстановление связок +++, которое затем будет наибольший шанс на успех. В заключение: Дидье Фонтес считает, что только раннее и адекватное лечение этих поражений позволяет предусмотреть оптимальное восстановление травмированного запястья. Специализированное клиническое обследование, углубленная рентгенологическая оценка (обычно артросканером) и часто самое раннее хирургическое лечение являются лучшими гарантиями удовлетворительного функционального результата. Чем более поздняя стадия поражения, тем тяжелее лечение: артроскопическая фиксация может быть показана при ранних формах, но могут оказаться необходимыми скафоидэктомия и частичный артродез, источники осложнений, которых в большинстве случаев можно было бы избежать ранняя диагностика и адекватное лечение.Растяжение треугольной связки
Механизмом повреждения изолированного травматического отрыва треугольной связки запястья чаще всего является падение назад на пятку кисти в положении пронации и локтевого наклона. Его клинические проявления соответствуют слегка опухшему и болезненному запястью на локтевой стороне, иногда нестабильному, сопровождающемуся щелчками. Даже если травма кажется незначительной, вы должны поторопиться отправить ее к профильному главному хирургу SOS, так как ее диагностика, основанная именно на артроскопическом исследовании, и ее терапевтическое лечение требуют глубоких знаний, которые может предложить только специализированный ортопед. хирург умеет владеть в совершенстве.
Диагноз
Как указано в преамбуле, диагностика изолированного поражения треугольной связки является делом узкоспециализированных хирургов, поскольку структура TFCC настолько сложна, а терапевтические возможности различаются в зависимости от того, хорошо или плохо васкуляризирована поврежденная область, т.е. с или без возможности рубцевания.
В остром состоянии у раненого наблюдается слегка опухшее запястье на внутренней локтевой стороне вследствие падения на пятку руки, расположенной в пронации и наклоне локтевой кости+++. Осторожная мобилизация в конце пронации и пассивная супинация, фиксация локтя под углом 90° чувствительна, как и локтевой наклон руки при гиперпронации. Передняя пальпация локтевой стороны сопровождается выраженной болью, которая должна насторожить исследователя.
Если эти 3 признака положительны, пострадавшего необходимо безотлагательно направить в специализированное учреждение, предварительно позаботившись о том, чтобы заморозить это травмированное запястье и иммобилизовать его шиной в нейтральном функциональном положении.
Однако именно артроскопия в хорошо обученных руках остается наиболее эффективным диагностическим исследованием с максимальной чувствительностью и специфичностью 100%; оно само по себе позволяет оценить эластичность суставного диска и фовеальные диссертации, которые обычно недооцениваются рентгенологическими исследованиями.
Терапия будет:
- или медикаментозное , если перфорация дегенеративного происхождения или вследствие простого внутреннего нарушения: временная иммобилизация термоформованной шиной, противовоспалительные препараты, физиотерапия.
- или хирургическое вмешательство для восстановления связок с помощью артроскопических средств с оптическим увеличением, которое позволяет выполнять точные жесты и возможность связывания жеста остеотомии для укорочения локтевой кости, если это необходимо, как всегда, с информированного согласия пострадавшей стороны. Хирургическое вмешательство с последующей криотерапией в ближайшем послеоперационном периоде и ранней пассивной мобилизацией.
NB: в случае послеоперационного развития, которое не является быстро благоприятным (постоянная боль, покалывание, щелканье), снова вызовите хирурга, который либо успокоит пациента, либо приступит к дополнительной процедуре++++. Без промедления не медлите перед лицом болезненного посттравматическое запястье для выполнения исследовательской артроскопии+++, которая визуализирует одно или несколько внутренних повреждений связок запястья, после чего следует восстановление связок, которое будет иметь наибольшие шансы на успех+++.
Мы рекомендуем прочитать эти 2 других сообщения в блоге в дополнение:
1- очаг внутренних ладьевидно-полулунных и пирамидально-лунных растяжений запястья .
2- травматическое отслоение треугольной связки запястья . 3/ ТЕНДИНОПАТИИ ЗАПЯСТЬЯСухожилия многочисленные на уровне запястья; они в основном стройные и имеют длинную наклонную езду; они скользят в костно-фиброзных туннелях через синовиальные влагалища. Тендинит и теносиновит постоянно увеличиваются и связаны с повышенной возбудимостью запястья и кисти, вызванной спортивными занятиями и досугом. Однако некоторые из них встречаются часто и не характерны для спортивной деятельности. Другие действительно связаны со спортивным жестом. Эти тендинопатии запястья поражают либо сухожилие, либо его синовиальное влагалище и сумку. Происхождение иногда метаболическое, но чаще всего микротравматическое из-за перенапряжения запястья на образованиях, которые мы назвали хрупкими, с сопутствующими факторами, такими как возраст (около 40 лет) и количественная и качественная дистренированность. Эти поражения преимущественно поражают спортсменов-любителей. Клинические признаки ограничиваются локализованной болью чаще всего в одном из отделов тыла кисти (сухожилия разгибателей ++), провоцируемой движением, реже в передних сухожилиях.
При осмотре обнаружена локализованная импастозия и симптоматическая триада любой тендинопатии: болезненность при изометрическом сопротивлении сокращению, при растяжении и при пальпации Функциональная импотенция вариабельна (у спортсменов часто наблюдается падение силы пробки). Положительный диагноз ставится на основании анестезиологического теста, после которого боль исчезает; затем необходимо устранить сопутствующие причины.
Это доброкачественные состояния, и заживление может быть спонтанным, если остановить вредный спортивный жест. Иногда бывает необходимо выполнить одну или несколько инфильтраций и исправить технический дефект. В некоторых случаях МТП (глубокий поперечный массаж) является ключом к решению проблемы.
Дифференциальная диагностика с помощью дополнительных обследований (рентген, УЗИ, МРТ или артросканер) проводится со всей патологией кисти:
- гидроксиэнтезопатия - передний локтевой апатит кальция
- инфекционный теносиновит, вызванный стафилококком или даже палочкой Коха
- последствия старых и неизвестных травм треугольной связки и заднего сухожилия локтевой кости в очаге локального конфликта
- туннельные синдромы и ЭМГ при частичных переломах 1 кости запястья
- оккультные синовиальные кисты запястья
- начинающаяся скафо- или пирамидально-лунная нестабильность
- переломы крючковидного отростка крючковатой кости и тендинопатия сгибателя V пальца и короткого сгибателя пальцев.
а/ Теносиновит DE QUERVAIN 1-го отдела лучезапястного сустава.
Это патология, поражающая спортсменов-ракетчиков и занимающихся греблей, лыжным спортом, фехтованием, теннисом, гимнастикой, тяжелой атлетикой, греблей на байдарках.
Это стенозирующее состояние, поражающее сухожилия 1-го отдела запястья, длинного отводящего и короткого разгибателей большого пальца рядом с анатомической табакеркой из-за локального перенапряжения при повторяющихся наклонах запястья.
Клиника: припухлость наружного края анатомической табакерки; симптом Финкельштейна (большой палец загнут под остальные + наклон локтевой кости); нарушение разгибания большого пальца с проксимальной болью.Визуализация: рентген и УЗИ++ показывают утолщение сухожилия и влагалища. Лечение: местная инфильтрация кортикостероидами.
Т. де Кервена часто сочетается с невритом ВАРТЕМБЕРГА , который представляет собой невропатию чувствительной ветви лучевого нерва, отходящей на 9,5 см от лучевого шиловидного отростка на наружном крае предплечья, с симптомом Тинеля на этом уровне, дизестезией наружного края, который может маскироваться болью от тендинопатии и нарушениями чувствительности при прикосновении к тыльной поверхности большого пальца и 1-й спайки.
Лечение неврита Вартемберга:
шина покоя, которая должна избегать компрессии нерва + инфильтрации.
В случае неудачи: невролиз компрессии нерва (высокая частота анатомических вариаций в этой области, с которой сталкиваются специализированные главные хирурги SOS).
неврит Вартемберга
b/ Другие дорсальные тендинопатии запястья
- тендинопатия лучевых костей 2-го отдела:боль более дистальная на колонке большого пальца на расстоянии 3 пальцев от шиловидного отростка: это перекрестный синдром или хрустящий уш.
- тендинопатия 3-го отдела длинного разгибателя большого пальца.
- тендинопатия 4-го отдела собственного разгибателя II.
- тендинопатия 5-го отдела собственного разгибателя V более эпизодична с частыми мышечными аномалиями в 4-м и 5-м отсеках.
- тендинопатия 6-го отдела задней локтевой мышцы (это надмыщелковая мышца) путем инсерционного энтезита на шиловидном отростке 5-й пястной кости. Иногда у теннисиста это может быть разрыв внутренней перегородки 6-го отдела после резкого движения запястья, боль в области шиловидного отростка локтевой кости и иногда не всегда явный щелчок вывиха освобожденного сухожилия.
4/ РАЗЛОМЫ ОСНОВАНИЯ ПЕРВОГО МЕТАКАРПАВсе переломы основания 1-й пясти происходят по одному и тому же типу повреждения: механизм гиперабдукции и гиперэкстензии столбца большого пальца.
Как и при большинстве травм кисти и запястья, их необходимо лечить в специализированной службе, такой как SOS Main, в противном случае возможны функциональные осложнения на уровне 1-й спайки с типом фиксации при закрытии с учетом аддуктивного положения кисти. дистальный фрагмент с последствиями для указательных плоскогубцев и тонких захватов. Возможны также поздние дегенеративные осложнения, такие как посттравматический ризартроз.
Клиническиони проявляются в виде болезненной припухлости столбца большого пальца, часто расположенного в приведении. В зависимости от расположения линии перелома (рентгенограмма лица и профиль) различают:
- внесуставные переломы , стабильные формы которых лечат ортопедически после вправления гипсовой иммобилизацией в функциональном положении со вскрытием 1-й спайки. - внутрисуставные переломы1- РОЛАНДО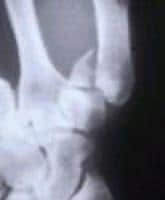 |
перелом Роландо
|
2 — от BENNET , который несет медиальный край головки пястной кости.На самом деле это переломы - подвывихи (вывих связан с тракцией длинной отводящей большой палец и мышцами тенара).
Переломы Беннета и Роландо лечат хирургическим путем после вправления, либо зашивают штифтами, либо открыто с иммобилизацией на 45 дней после операции.
БЕННЕТ перелом
5/ ПЯСТНЫЕ ПЕРЕЛОМЫ ДЛИННЫХ ПАЛЬЦЕВ
При этом типе перелома механизм повреждения представляет собой прямой удар, и наиболее уязвимым видом спорта остается бокс на подвижных пястных костях (4-я и 5-я пястные кости).
На биомеханическом уровне подвижности различаются: 2-я и 3-я пястные кости фиксированы, 4-я пястная кость является полуподвижной, а 5-я пястная кость подвижна, и при смыкании кисти пульпы разных пальцев сходятся к бугорку ладьевидной кости. Эта биомеханическая особенность должна учитываться при принятии терапевтического решения, которое должно приниматься только в специализированной среде (основной сигнал SOS), а также при мобилизации и болезненном надавливании.
Диагноз определенности дает рентген, который укажет место (основание, диафиз, шея, голова) и смещение.
Лечение является делом специалистов и будет либо ортопедическим, либо хирургическим, в зависимости от локализации перелома и смещения, зная, что иммобилизация в течение более 4 недель будет вредна для хорошего функционального восстановления, даже если костная мозоль на рентгенограмме все еще поздно. .
6/ РАСТЯЖЕНИЕ ВНУТРЕННЕЙ БОКОВОЙ СВЯЗКИ (LLI) МПА (ПЯСТНО-ФАЛАНГЕАЛЬНЫЙ СУСТАВ) БОЛЬШОГО ПАЛЬЦАТяжелое растяжение ЛЛИ ОПН по механизму повреждения при форсированном отведении большого пальца, помимо того, что является одним из наиболее частых травматических поражений столбца большого пальца (регби, гандбол, волейбол, лыжи), представляет собой особенность при повреждении связочного аппарата. main сломан из-за невозможности заживления из-за близости апоневротической пластинки приводящей мышцы большого пальца, которая покрывает LLI и вставляется, препятствуя его заживлению (поражение Стенера).
Механизм травмы при насильственном отведении большого пальца
Поражение Стенера (интерпозиция приводящей мышцы большого пальца)
Диагноз клинической тяжести (проверки на растяжимость следует избегать, поскольку это может усугубить любой разрыв костей) заключается в том, чтобы пострадавший схватил и поднял большой предмет, например бутылку, на что он не способен, AMP не быть стабильным, а 1-я спайка плохо открывается. Другими признаками являются ощущение пострадавшим трещины с последующим впечатлением о дислокации ПМП.
Рентгенологическая оценка будет искать любой разрыв кости.
Лечение: необходимо использовать службу SOS Main.
Доброкачественное образование будет иммобилизовано на 15 дней + 15 дополнительных дней на реабилитацию. Серьезное растяжение без смещения будет иммобилизовано между 30 и 45 днями + 15 дней реабилитации. Тяжелое растяжение со смещением будет оперировано + 30-дневный послеоперационный гипс + 15-дневная реабилитация. В случае недостаточной поддержки колонка большого пальца не будет функционировать.
7/ РАСТЯЖЕНИЯ ДЛИННЫХ ПАЛЬЦЕВ (IPP и IPD)Длинные растяжения пальцев — это повреждения коллатеральных связок проксимальной межфаланговой и межфаланговой (дистальной) межфаланговых связок, которые обеспечивают латеральную стабильность и состоят из основной связки, растянутой при сгибании, и растянутой добавочной связки при разгибании.
Существует также волокнистый хрящ перед ладонной пластиной , который обеспечивает стабильность PIP. Это мощная ладонная связка, прикрепляющаяся к основанию P2 и двигающаяся назад, заканчиваясь двумя рогами на латеро-ладонной поверхности P1.
Клинический диагноз прост: чаще всего отек ПМБ. Фронтальные и профильные рентгеновские снимки или даже динамические рентгеновские снимки укажут на возможное наличие фрагмента кости или рентгенологическую слабость, которая будет означать серьезное растяжение. Эти растяжения являются доброкачественными травмами и поэтому чаще всего остаются без внимания пострадавших, которые не соблюдают медицинские указания; также последствия этих растяжений в виде болезненного отека и тугоподвижности являются обычным явлением, и устойчивый функциональный ген тем более важен, поскольку растяжение связано с ИПП.
Лечение этих растяжений, особенно серьезных, является довольно деликатным, поэтому за их лечение отвечают специализированные структуры. Действительно, заживление связок длится 3 недели, но если иммобилизовать 3 недели, то суставная тугоподвижность гарантирована. Текущая тенденция заключается в фиксации пальца на 2-5 дней, а затем на практике синдактилии с межпальцевой подушечкой из пены с активной физиотерапией в течение 15 дней, чтобы сделать палец безболезненным и подвижным с возвращением к спорту через 3 недели. Будьте внимательны, чтобы не спутать эти вывихи с петлицами пальцев вследствие разрыва срединной полоски разгибательного аппарата пальцев.
Растяжения ладонной пластиныКогда палец переворачивается вверх ногами (механизм повреждения при гиперэкстензии), повреждается ладонная пластинка, требующая более деликатного лечения. Эти растяжения ладонной пластины могут привести к деформации шеи лебедя.
Клиника: гематома, отек, боль, выраженная функциональная импотенция.
Рентгенологически: разрыв ладонной кости.
8/ прыгающие пальцы
Триггерный палец соответствует пальпируемой узловой тендинопатии сухожилия сгибателя рядом с пястно-фаланговым блоком. Встречается в видах спорта с сильным хватом (теннис, гольф, скалолазание).
Узел свисает при переходе от сгибания к разгибанию пальца и может быть вылечен путем плановой инфильтрации узла 1 мл гидрокортансила, которую можно повторить. В случае неэффективности медикаментозного лечения хирургическое лечение заключается в иссечении шкива с осторожной мобилизацией на следующий день после операции.
Спусковой палец = пальпируемый узел сухожилия сгибателя рядом с пястно-фаланговым шкивом.
9/ РЕГБИ ФИНГЕР или ДЖЕРСИ ФИНГЕР ЧЕТВЕРТОГО ПАЛЬЦА
Поражение чаще диагностируется с задержкой, регбийный палец соответствует разрыву срединной связки на Р2 .
Это травма, с которой мы часто сталкиваемся в практике регби, когда майка хватает игрока, который бьет своего противника не с той ноги; последний затем попытался жестоко повесить его за рубашку. Это нарушает прикрепление сухожилия глубокого сгибателя (FCP), которое втягивается в 3-ю фалангу (P3) 4-го пальца.
Этот 4-й палец имеет малую независимость от сгибания, что не позволяет сразу отпустить его при сгибании 3-го и 5-го пальцев, причем 5-й отпускается первым.
Кроме того, место прикрепления глубокого общего сгибателя на P3 на уровне 4-го пальца хрупкое из-за соединения червеобразных костей 4-го пальца с таковыми 3-го и 5-го пальцев.
Клиника напоминает: ладонный гипералгезический отек P3 4-го пальца, соответствующий культе + или - низко расположенный в зависимости от того, затрагивает ли поражение костный фрагмент с отсроченным ушибом и невозможностью активного сгибания P3, расположенного в разгибании, чтобы блокировать действие сухожилия сгибателя поверхностного (FCS), в то время как активное сгибание P2 возможно (неповрежденный FCS). На боковых рентгенограммах следует искать дистальный отрыв кости.
Обработка должна быть выполнена как можно скорее; он сложный и требует специализированного отделения и чаще всего будет хирургическим с рефиксацией на P3 разорванного сухожилия с последующей реабилитацией.
дистальный разрыв сухожилия глубокого сгибателя пальцев IV пальца
10/ ПОРАЖЕНИЯ РАЗГИБАТЕЛЬНОГО АППАРАТА ПАЛЬЦА а/ Молоткообразный палец (молоткообразный палец) Молоткообразный палец соответствует разрыву конечной части разгибательного аппарата пальцев, в данном случае сухожилия общего разгибателя, которое прикрепляется к дорсальной части 3-й фаланги (Р3).
разрыв конца общего разгибателя
Механизм травмы – прямая дистальная контузия при вынужденном сгибании, например в видах спорта с мячом (гандбол, волейбол), особенно на 4-й и 5-й пальцы; большой палец поражается очень редко.
Диагноз может быть отложен, если лечение не будет оказано немедленно, и тогда мы столкнемся с дефицитом разгибания P3 поврежденного пальца с неустранимым дистальным изгибом.
невправимый дистальный изгиб
Как всегда, боковые рентгенограммы стремятся выделить дорсальный костный фрагмент и позволяют дифференцировать 3 типа поражения по нарастающей тяжести в зависимости от дефицита угла разгибания:
1- угол менее 30° при неполном разрыве; более 30° в случае полного разрыва и без повреждения кости
2- небольшое смещенное поражение дистального отдела кости, которое может быть вправимым или нерастяжимым
3 – поражение кости со смещением с подвывихом Р3, соответствующее перелому сустава.
Лечение должно проводиться в специализированной среде и будет либо ортопедическим в течение 6 недель с шиной, либо хирургическим + шина.
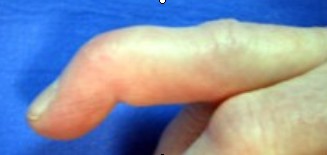
б/ деформация «гусиная шея»: Поражение «лебединая шея» соответствует неэффективности латеральных полосок, которые прикрепляются к задней части Р3 и соединяются с червеобразными мышцами, проходящими позади оси фаланги.
Шея лебедя очень часто следует за молоткообразным пальцем, который увековечен.
Деформация увеличивает молоточек и приводит к изгибу дистальной фаланги P3 и гиперэкстензии 2-й фаланги P2.
Забота исходит из специализированной среды.
сгибание P3 + переразгибание P2
c/ Деформация петли Повреждение в петлице соответствует разрыву срединной полосы, которая вставляется в основание P2 по механизму повреждения при грубом гиперфлексии 2-й фаланги P2, который встречается в спорте варапе у альпинистов, располагающих пальцы в дуге. Деформация приводит к изгибу проксимального межфалангового (IPP) и гиперэкстензии дистального межфалангового (IPD) и пястно-фалангового (AMP). Лечение, которое трудно поддается лечению, является обязанностью специализированной среды.


























Aucun commentaire:
Enregistrer un commentaire