Le LCP est le 2 ème composant du pivot central du genou avec le LCA. Son atteinte signe une entorse grave, mais bien qu'il soit plus long, plus épais et plus solide que le LCA, sa rupture isolée provoque peu de gène fonctionnelle, si bien que le diagnostic de rupture en post traumatique immédiat n'est pas toujours fait.
ANATOMIE
Le LCP occupe avec le LCA l'espace inter-condylien. Il est constitué de 2 faisceaux. Il est accompagné pendant tout son trajet par le ligament ménisco-fémoral. Comme le LCA il est en position extrasynoviale et intra capsulaire.
Il se rompt volontiers dans sa partie supérieure complètement ou partiellement.
Une rupture basse peut emporter un pavé ostéo- chondral chez le jeune, qui sera visible sur les radiographies standards.
BIOMECANIQUE
Le LCP contrôle essentiellement la translation postérieure du plateau tibial sous le fémur qui va se traduire en clinique par un tiroir postérieur (TP) recherché genou fléchi à 40°, 60° et 90°.
Il contrôle également avec les coques condyliennes le récurvatum:
- petit récurvatum = lésions des coques
- grand récurvatum= lésion du LCP
Il contrôle aussi la rotation externe du genou (RE) et le varus.
SYMPTOMATOLOGIE
Elle est dominée surtout par la douleur.
Comme pour le LCA, il existe tout un cortège de signes qui signent l'entorse grave et que l'on traite en urgence par glaçage, béquillage de quelques jours, ponction de l'hémarthrose si besoin et mise sous AINS.
Diagnostic positif:
- mécanisme lésionnel (ML) en hyper - extension statique +++
En hyper - extension statique du genou, pied fixé au sol, si une force vulnérante est appliquée sur le genou d'avant en arrière, le frein primaire constitué par le ligament croisé postérieur (LCP) va se rompre isolément par déplacement vers l'arrière du tibia sous le fémur (réception d'un saut, tacle sur le tibia au foot).
mécanisme lésionnel en hyper-extension statique avec lésion isolée du LCP
- douleur variable
- impotence fonctionnelle variable
- hémarthrose rapide et variable
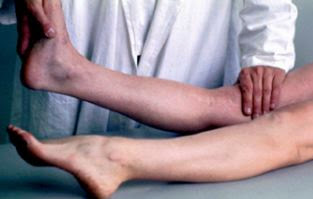
Le signe cardinal est la mise en évidence d'un tiroir postérieur ( pathognomonique) unilatéral. Ce TP n'est pas toujours facile à diagnostiquer.
TP < 5 mm = possible rupture partielle.
TP entre 5 et 10 mm = LCP isolé.
TP >10 mm = LCP + PAPE.
Tiroir postérieur (TP)
Trois autres tests:
1- le recurvatum unilatéral:
petit recurvatum = coques
recurvatum moyen = LCP
grand recurvatum = LCP + formations postérieures et coques.
recurvatum unilatéral
2- l'hyper-rotation externe unilatérale, genou tendu et genou fléchi.
hyper rotation externe unilatérale, genou tendu
3- le signe de Godfrey en décubitus dorsal, les 2 genoux fléchis à 90° et talons soutenus: le recul unilatéral du tibia, signe une rupture du LCP.
test de Godfrey (chute de la métaphyse tibiale vers l'arrière)
Un ressaut condylien postérieur positif signe le diagnostic de l'instabilité postérieure et les tests sont également très nombreux. Nous allons prendre pour exemple, le ressaut condylien inversé de Jacob: le sujet à examiner est en décubitus dorsal, genou fléchi; par le simple fait de la gravité, le PTE se subluxe vers l'arrière, l'examinateur avec sa main palpatrice , imprime un mouvement de valgus sur le PTE, tandis que la main distale mobilisatrice, pied positionné en rotation externe, étend progressivement le genou et vers 30° de flexion, la subluxation se réduit avec un bruit caractéristique. Ce test est fiable également à 98%.
ressaut condylien postérieur de Jacob
En cas de lésion associée avec le PAPE (IRM), les 4 signes: TP, grand Récurvatum, hyper rotation externe. laxité en varus se majorent avec positivité du Reverse pivot schift de Jacob et test du gros orteil.Dans les contusions sévères du genou avec mécanisme vulnérant dévastateur: les lésions associées sont graves : Triade et surtout Pentade pouvant toucher le nerf sciatique poplité externe ( SPE) qu'il ne faut jamais oublier de tester.
Une lésion isolée du LCP ne déstabilise pas le genou si bien que la tolérance fonctionnelle à court et moyen terme est exceptionnelle.
A long terme
Le processus de dégradation chondrogène va toucher le compartiment interne du genou et surtout le compartiment fémoro patellaire que l'on peut prévenir par le port d'une orthèse qui limitera le récurvatum induit post traumatique.
IMAGERIE
Les radios sont indispensables dans tout traumatisme du genou ne serais ce que pour le diagnostic d'une lésion osseuse associée, par exemple pour le LCP: avultion basse de l'épine tibiale postérieure.
(ici les radios dynamiques objectivent le tiroir postérieur)
TRAITEMENT
Le traitement chirurgical est à réserver au sujet jeune avec lésion osseuse associée et en cas de triade ou de pentade. Le traitement conservateur est essentiellement fonctionnel et consiste à renforcer le Quadriceps et les muscles du mollet. Une orthèse spécifique peut être utile dans certain cas pour franchir un cap.








Aucun commentaire:
Enregistrer un commentaire